La mente umana è un territorio complesso, un intreccio di pensieri, emozioni e comportamenti che definiscono la nostra individualità. Quando questi schemi diventano pervasivi, rigidi e disadattivi, causando sofferenza significativa o compromettendo il funzionamento nella vita quotidiana, si parla di disturbo della personalità. Spesso, la difficoltà nel comprendere tali deviazioni dalla norma porta a una pericolosa semplificazione: la confusione tra un disturbo mentale e la definizione morale di "cattiva persona". Questo articolo si propone di esplorare la natura dei disturbi della personalità, le loro manifestazioni, le cause sottostanti e le differenze cruciali rispetto a un giudizio etico, attingendo alle più recenti definizioni diagnostiche e alla comprensione clinica.
Definire i Disturbi della Personalità: Oltre la Semplice "Cattiveria"
I disturbi della personalità non sono semplici tratti caratteriali esacerbati o scelte morali discutibili. Sono, piuttosto, malattie mentali caratterizzate da schemi persistenti e pervasivi di pensiero, percezione, reazione e relazione che si discostano significativamente dalle aspettative culturali dell'individuo. Questi schemi, definiti "disadattivi", non vengono modificati dal soggetto in base alle circostanze, anche quando portano ripetutamente a conseguenze negative. La persona con un disturbo della personalità, infatti, fatica a rendersi conto del proprio ruolo nella creazione dei problemi personali e interpersonali, e di conseguenza, non modifica i propri schemi di risposta, nemmeno di fronte al fallimento.
È fondamentale comprendere che la psicologia, come disciplina scientifica, evita di attribuire giudizi morali. La "cattiveria", intesa come un'intenzione deliberata di nuocere, non è un costrutto scientifico. Sebbene alcuni comportamenti associati ai disturbi della personalità possano effettivamente nuocere ad altri, la loro origine risiede in pattern disfunzionali del pensiero e del comportamento, piuttosto che in una scelta consapevole di essere "cattivi". Dietro la definizione di "cattiveria" possono nascondersi molteplici emozioni negative come rabbia, invidia, paura o senso di inferiorità, che, in presenza di specifici trigger, possono sfociare in azioni dannose. Tuttavia, la psicopatologia riconosce specifici disturbi che si manifestano con comportamenti lesivi e distruttivi, senza tuttavia attribuire un giudizio morale.
La Classificazione dei Disturbi della Personalità: Un Approccio Strutturato
Il Manuale Diagnostico e Statistico dei Disturbi Mentali, 5ª ed., Revisione del Testo (DSM-5-TR), il riferimento standard per le diagnosi psichiatriche, elenca 10 tipi di disturbi della personalità. Questi sono raggruppati in tre cluster (A, B e C), basati su caratteristiche sintomatologiche comuni:
Cluster A: I Disturbi "Strani" o "Eccentrici"
I soggetti con disturbi del Cluster A tendono a presentare comportamenti percepiti come strani o eccentrici.
- Disturbo Paranoide di Personalità: Caratterizzato da una pervasiva sfiducia e sospettosità nei confronti degli altri, interpretando le loro motivazioni come malevole. I pensieri fissi di persecuzione, il timore di venir danneggiati e la paura del tradimento sono costanti, pur mantenendo un esame di realtà intatto.
- Disturbo Schizoide di Personalità: Marcato da un disinteresse verso le relazioni sociali e un ristretto range di espressione emotiva. Questi individui mostrano una mancanza di desiderio di relazioni strette, un distacco emotivo dalle persone e dalla realtà circostante, e spesso un'assente o ridotta capacità di provare piacere (anedonia).
- Disturbo Schizotipico di Personalità: Presenta idee e comportamenti strani o eccentrici, uniti a una mancanza di abilità sociali e una sofferenza significativa in contesti sociali. Possono manifestare pensieri magici, superstizioni, credenze in fenomeni soprannaturali e ideazioni paranoidi, con una forma più blanda di idee fisse rispetto al disturbo paranoide.
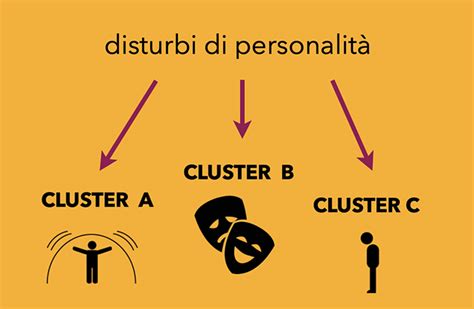
Cluster B: I Disturbi "Drammatici", "Emotivi" o "Imprevedibili"
I soggetti con disturbi del Cluster B manifestano comportamenti plateali, emotivi o imprevedibili.
- Disturbo Antisociale di Personalità: Caratterizzato da un patologico disprezzo per le regole e le leggi della società, comportamento impulsivo, incapacità di assumersi responsabilità e indifferenza verso i sentimenti altrui. Questi individui sfruttano gli altri per un guadagno personale, sono spesso impulsivi, irresponsabili, intolleranti alla frustrazione e inclini a comportamenti violenti, senza provare rimorso.
- Disturbo Borderline di Personalità (DBP): Definito da un pattern pervasivo di instabilità nelle relazioni interpersonali, nell'immagine di sé, negli affetti e da marcata impulsività. La paura dell'abbandono è centrale, portando a relazioni intense ma instabili, sbalzi d'umore estremi, sentimenti cronici di vuoto e, talvolta, comportamenti autodistruttivi. Il pensiero può oscillare tra polarità opposte ("tutto o niente").
- Disturbo Istrionico di Personalità: Marcato da un bisogno di attenzione, comportamento teatrale ed eccessiva emotività. Questi individui cercano sistematicamente l'attenzione altrui, risultano drammatici nell'espressione dei sentimenti e sono eccessivamente preoccupati per il proprio aspetto. Le loro modalità interpersonali vivaci possono indurre un coinvolgimento emotivo, ma i rapporti tendono ad essere superficiali.
- Disturbo Narcisistico di Personalità: Caratterizzato da un senso di superiorità, un bisogno di ammirazione e una marcata mancanza di empatia. Presentano una credenza esagerata nel proprio valore (grandiosità), sono sensibili alle critiche e tendono a sfruttare gli altri per soddisfare i propri bisogni, ritenendo i bisogni altrui di scarso valore.
Cluster C: I Disturbi "Ansiosi" o "Timorosi"
I soggetti con disturbi del Cluster C appaiono ansiosi o timorosi.
- Disturbo Evitante di Personalità: Caratterizzato da un pervasivo schema di inibizione sociale, sentimenti di inadeguatezza ed estrema sensibilità alle valutazioni negative. Evitano le interazioni sociali per timore di essere ridicolizzati, umiliati o non graditi, considerandosi socialmente incapaci o non attraenti.
- Disturbo Dipendente di Personalità (DDP): Definito da un comportamento sottomesso e adesivo, legato a un eccessivo bisogno di essere accuditi. Faticano a prendere decisioni quotidiane senza rassicurazioni, esprimono difficoltà nell'esprimere opinioni contrarie e preferiscono che altri inizino attività o le svolgano con loro, temendo la solitudine e l'abbandono.
- Disturbo Ossessivo-Compulsivo di Personalità (DOCP): Marcato da un pattern pervasivo di preoccupazioni relative all'ordine, al perfezionismo, al controllo di sé e delle relazioni interpersonali. Questi individui sono eccessivamente coscienziosi, scrupolosi e inflessibili, con un rigido rispetto di regole e procedure, e una difficoltà a delegare compiti per timore che non vengano svolti secondo i propri standard.
Sintomi e Manifestazioni: L'Impatto sull'Identità e sulle Relazioni
I disturbi della personalità comportano problemi principalmente nell'identità e nel senso del sé. Il soggetto con un disturbo della personalità non ha di sé un'immagine definita o stabile, vedendosi cambiare a seconda della situazione e delle persone con cui si relaziona. I valori, gli obiettivi e l'autostima possono essere incoerenti o irrealisticamente alti o bassi.
Un altro sintomo chiave riguarda i rapporti interpersonali. Il soggetto ha difficoltà a stringere rapporti stabili e intimi, potendo apparire insensibile, emotivamente distaccato o privo di empatia. Questo disadattamento sociale può generare confusione e frustrazione in familiari, amici, colleghi e professionisti sanitari. Spesso, la persona con un disturbo della personalità è inconsapevole del proprio ruolo nella creazione di problemi e dell'impatto del proprio comportamento sulle relazioni, non rendendosi conto di eventuali anomalie nel proprio modo di pensare o comportarsi.
Quali sono i disturbi della #personalità? Classificazione nei 3 #cluster - a cura del Dott. Ruggiero
Le Cause: Un'Interazione Complessa di Fattori
I disturbi della personalità non hanno un'unica causa, ma derivano da un'interazione complessa tra fattori genetici e ambientali. Alcune persone nascono con una tendenza genetica a sviluppare un disturbo, che può essere soppressa o amplificata da esperienze di vita, fonti di stress o benessere. Generalmente si ritiene che questi fattori contribuiscano in egual misura allo sviluppo di tali disturbi. Esperienze infantili avverse, come trascuratezza emotiva o abuso fisico, sono state identificate come fattori di rischio significativi per alcuni disturbi, come il disturbo antisociale di personalità.
Diagnosi: Un Processo Complesso e Multidimensionale
La diagnosi di un disturbo della personalità si basa su una valutazione medica approfondita, condotta da professionisti qualificati (psicologi, psicoterapeuti, psichiatri), che utilizzano i criteri diagnostici stabiliti nel DSM-5-TR. La diagnosi avviene tramite colloquio clinico e, se necessario, test psicologici.
A volte, una persona può pensare di avere un disturbo della personalità o che altri ne siano affetti, basandosi su specifici tratti. Tuttavia, un disturbo viene diagnosticato come malattia mentale solo quando questi tratti sono costanti, pervasivi, inflessibili e soddisfano criteri psichiatrici specifici, causando disagio clinicamente significativo o compromissione del funzionamento.
È importante notare che i disturbi della personalità sono spesso sottodiagnosticati. Questo accade perché i sintomi possono essere mascherati da altri disturbi mentali più comuni, come ansia o depressione. Inoltre, molte persone con un disturbo della personalità non percepiscono il proprio comportamento come problematico e non cercano attivamente aiuto. Al contrario, possono essere indirizzate al medico da amici, familiari o servizi sociali a causa delle difficoltà che il loro comportamento crea agli altri. Quando una persona chiede assistenza, spesso lo fa a causa di sintomi di altri disturbi mentali o per le conseguenze sociali ed esistenziali del disturbo di personalità (divorzio, disoccupazione, solitudine), piuttosto che per il disturbo in sé.
Il medico pone domande specifiche per valutare la percezione di sé e degli altri, le reazioni agli eventi e il modo in cui il soggetto gestisce le relazioni. Per confermare la diagnosi, il clinico può parlare con amici e familiari per ottenere una prospettiva esterna, poiché le persone con disturbi della personalità spesso non sono consapevoli del proprio ruolo nel creare i problemi. La diagnosi richiede una valutazione delle caratteristiche della persona nel lungo periodo, in particolare dall'adolescenza alla giovane età adulta, valutando la stabilità dei tratti di personalità nel tempo e in diverse situazioni.
Trattamento: Un Percorso Integrato di Psicoterapia e Supporto
Il trattamento dei disturbi della personalità è complesso e richiede un approccio integrato, che generalmente prevede la psicoterapia, talvolta affiancata da terapie farmacologiche mirate.
La psicoterapia è il pilastro del trattamento. Essa mira a:
- Ridurre il malessere: Alleviare sintomi come ansia e depressione, che spesso accompagnano i disturbi della personalità, facilita il trattamento del disturbo sottostante.
- Aiutare il soggetto a comprendere il proprio ruolo: Supportare la persona nel riconoscere che i problemi derivano dai propri schemi di pensiero e comportamento, piuttosto che da fattori esterni.
- Ridurre il comportamento disadattivo: Modificare comportamenti socialmente indesiderabili o dannosi.
- Modificare i tratti della personalità: Lavorare sui tratti rigidi e disadattivi che causano difficoltà.
La terapia ha maggiori probabilità di essere efficace quando il soggetto è motivato al cambiamento e chiede attivamente aiuto. Esistono diverse forme di psicoterapia efficaci, tra cui la Terapia Dialettico Comportamentale (TDC) per il disturbo borderline, la Terapia Cognitivo-Comportamentale (TCC) e la Schema Therapy, che si focalizza sugli schemi maladattivi precoci. La terapia di gruppo e i metodi di modificazione del comportamento possono migliorare significativamente le dinamiche relazionali e comportamentali nel giro di alcuni mesi.
I farmaci non trattano direttamente i disturbi della personalità, ma possono essere utili per alleviare sintomi specifici come depressione, ansia o aggressività, contribuendo così a migliorare la risposta alla psicoterapia. È fondamentale che la prescrizione farmacologica sia effettuata da un medico esperto e che i farmaci vengano utilizzati a basso dosaggio e per periodi limitati.
La scelta di uno psicoterapeuta esperto e non giudicante è cruciale. Tale professionista deve essere in grado di comprendere l'immagine che il soggetto ha di sé, le sue aree di sensibilità e i suoi meccanismi di coping abituali. Il coinvolgimento dei familiari può essere un elemento utile e spesso indispensabile nel percorso terapeutico, fornendo supporto e rafforzando i cambiamenti comportamentali.

Considerazioni Finali: Oltre lo Stigma
È fondamentale che i disturbi della personalità, così come ogni altra condizione di sofferenza psichica e psicologica, non siano causa di stigma. La mancanza di conoscenza, i pregiudizi e la tendenza a confondere la malattia mentale con la "cattiveria" possono portare a incomprensioni e a un mancato riconoscimento del malessere. Comprendere la natura complessa e multifattoriale dei disturbi della personalità è il primo passo verso un approccio più empatico, informato e terapeutico, sia per chi ne soffre sia per chi gli sta accanto. La diagnosi precoce e un trattamento adeguato possono migliorare significativamente la qualità della vita dei soggetti affetti da questi disturbi, permettendo loro di costruire relazioni più sane e di raggiungere un maggiore benessere psicologico.