Il Papillomavirus Umano (HPV) rappresenta una delle infezioni a trasmissione sessuale più diffuse a livello globale, con oltre cento ceppi virali identificati. Questi virus, che infettano la pelle o le mucose genitali, si trasmettono con estrema facilità attraverso il contatto diretto, rendendo l'infezione un rischio concreto per chiunque intraprenda l'attività sessuale. In Svizzera, così come nel resto del mondo, l'HPV è la causa predominante di infezioni sessualmente trasmissibili. Sebbene il rischio di contrarre l'infezione sia pressoché nullo prima dell'inizio dell'attività sessuale, esso aumenta esponenzialmente con il numero di partner.
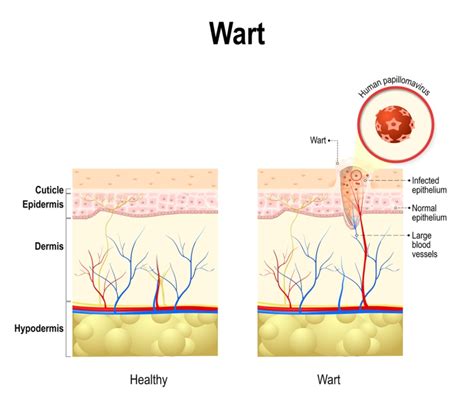
La maggior parte delle infezioni da HPV decorre in modo asintomatico, il che significa che l'individuo infetto spesso non è consapevole di poter trasmettere il virus ad altri. Alcuni ceppi virali, come i tipi 6 e 11, sono responsabili della formazione di verruche genitali, note come condilomi, che possono essere sia visibili che nascoste. Si stima che circa una persona su dieci in Svizzera sperimenti questa condizione nel corso della propria vita.
L'HPV e il Rischio Oncologico: Un Legame Inequivocabile
Il legame tra infezione da HPV e lo sviluppo di patologie neoplastiche è particolarmente preoccupante. In una percentuale significativa di donne, circa una su quattro o cinque, un'infezione sostenuta dai tipi 16 o 18 di HPV può evolvere verso stadi precancerosi o progredire fino a un cancro conclamato. Il collo dell'utero è una delle sedi più frequentemente colpite, rendendo il cancro cervicale il quarto tumore più comune nelle donne a livello mondiale. La diagnosi precoce di queste lesioni precancerose è possibile solo attraverso esami citologici specialistici, come il Pap-test, eseguiti dal ginecologo, eventualmente supportati da ulteriori indagini. Purtroppo, non esistono terapie farmacologiche in grado di eradicare le lesioni precancerose o i tumori conclamati causati dall'HPV, sottolineando l'importanza cruciale della prevenzione.
In Svizzera, ogni anno, oltre 5.000 donne ricevono una diagnosi di lesione precancerosa del collo dell'utero, necessitando di ulteriori accertamenti o interventi chirurgici. Spesso si tratta di donne giovani che potrebbero sviluppare il cancro vero e proprio solo decenni dopo. Ogni anno, circa 250 donne in Svizzera vengono diagnosticate con cancro al collo dell'utero. La distribuzione dei genotipi di HPV e le caratteristiche socio-comportamentali in donne con precancerosi e cancro del collo dell'utero all'inizio di un programma di vaccinazione contro l'HPV sono state oggetto di studi approfonditi, come il progetto CIN3+ plus, pubblicato su BMC Cancer.
La Prevenzione Primaria: Il Ruolo Fondamentale del Vaccino Anti-HPV
Le infezioni da HPV colpiscono con una certa frequenza adolescenti e giovani adulti, in particolare nella fascia d'età compresa tra i 15 e i 24 anni. Come accennato, la natura spesso asintomatica dell'infezione rende difficile la consapevolezza della contagiosità. Oltre alle verruche genitali, alcuni tipi di HPV, in particolare i ceppi 16 e 18, hanno la capacità di persistere nelle cellule infette per mesi o anni, aumentando il rischio di sviluppare tumori della bocca o della gola, soprattutto negli uomini.
Di fronte a questa minaccia, la scienza ha sviluppato vaccini efficaci per neutralizzare il virus e prevenire le patologie correlate. Il vaccino anti-HPV attualmente disponibile è in grado di conferire un'efficacia estesa contro i 9 ceppi di HPV considerati più pericolosi, grazie alla presenza di una proteina virale comune a diversi ceppi, potenziata dall'aggiunta di un sale di alluminio come adiuvante.
La somministrazione del vaccino prevede un ciclo di due dosi, distanziate da 4-6 mesi, se iniziato prima del quindicesimo compleanno. Per le giovani donne tra i 15 e i 19 anni non ancora vaccinate, anche se sessualmente attive, può essere raccomandata una vaccinazione di richiamo con tre dosi. In casi specifici, la vaccinazione può essere indicata anche per giovani donne tra i 20 e i 26 anni, valutando attentamente la storia personale e il rischio di pregressa infezione, che è maggiore in soggetti con partner sessuali multipli.
La copertura vaccinale contro l'HPV per le giovani donne tra gli 11 e i 26 anni è inclusa nell'assicurazione sanitaria obbligatoria in Svizzera, a condizione che la vaccinazione avvenga nell'ambito di programmi cantonali. La vaccinazione è raccomandata per tutti gli adolescenti tra gli 11 e i 14 anni, con due dosi sufficienti in questa fascia d'età. Una dose di richiamo è suggerita per tutti i giovani uomini tra i 15 e i 19 anni che non sono stati vaccinati in precedenza. Analogamente alle donne, la vaccinazione può essere considerata individualmente per giovani tra i 20 e i 26 anni, considerando la storia personale e i fattori di rischio.
Vaccinazione HPV: Sicurezza, Efficacia e Risposte alle Preoccupazioni
L'efficacia del vaccino anti-HPV è stata ampiamente dimostrata da numerosi studi. Una revisione sistematica di 20 studi sul vaccino quadrivalente di prima generazione ha rivelato una riduzione del 68% nella prevalenza di HPV 16/18 con una copertura vaccinale di almeno il 50%. Revisioni successive di studi osservazionali negli ultimi 10 anni hanno descritto una potenziale riduzione globale fino al 90% per le infezioni da HPV-6/11/16/18 e le verruche genitali, del 45% per le lesioni precancerose a basso rischio e dell'85% per le lesioni precancerose ad alto rischio della cervice.
Uno studio condotto in Svezia su oltre 1,6 milioni di ragazze e donne tra i 10 e i 30 anni, osservate per 11 anni, ha mostrato una significativa riduzione del rischio di cancro cervicale nelle vaccinate rispetto alle non vaccinate (538 casi tra le non vaccinate vs. 19 casi tra le vaccinate).
La tollerabilità del vaccino anti-HPV è generalmente eccellente. Le voci riguardo a decessi direttamente causati dalla vaccinazione sono infondate; centri di monitoraggio in tutto il mondo confermano l'assenza di decessi attribuibili al vaccino HPV. Studi condotti tra il 2008 e il 2016 su decine di migliaia di donne non hanno riscontrato un aumento del rischio di gravi problemi di salute, inclusi aborti spontanei in donne gravide dopo la vaccinazione.
È fondamentale sfatare alcune delle preoccupazioni più diffuse riguardo al vaccino HPV. Per esempio, la segnalazione di un numero elevato di eventi avversi in Inghilterra è spesso legata all'alta copertura vaccinale e alla notifica di sintomi comuni e transitori, molti dei quali non riconducibili causalmente al vaccino. La sindrome di Guillain-Barré e la paralisi di Bell, ad esempio, sono state segnalate in rari casi, ma le analisi statistiche non hanno mostrato un'incidenza superiore rispetto alla popolazione non vaccinata, suggerendo una coincidenza temporale piuttosto che un nesso causale. Sintomi come stanchezza, dolore o irrequietezza sono generalmente reversibili e rientrano nel profilo di effetti collaterali comuni a molti vaccini.
HPV e Immunosoppressione: Considerazioni Specifiche
Il rischio di sviluppare patologie oncologiche in seguito a un'infezione da HPV aumenta considerevolmente in individui con difese immunitarie compromesse da farmaci o malattie. Pertanto, è essenziale garantire la vaccinazione anti-HPV nei giovani tra gli 11 e i 26 anni che presentano condizioni di salute che richiedono o potrebbero richiedere immunosoppressione. Questo include patologie come malattie reumatiche o autoimmuni, infezione da HIV, o condizioni che potrebbero portare a un trapianto d'organo. In questi casi, il protocollo vaccinale standard a due dosi per i giovani tra i 15 e i 26 anni potrebbe non essere l'opzione più appropriata, rendendo necessaria una valutazione medica personalizzata.
Il Dibattito sull'Efficacia e la Necessità del Vaccino
Nonostante le solide evidenze scientifiche, la copertura vaccinale anti-HPV rimane inferiore alle attese in molti paesi, alimentata da disinformazione e sfiducia. Alcune voci critiche, come quella di un epidemiologo in pensione che ha espresso perplessità sull'utilità del vaccino nel 2006 e anche oggi, sostengono che l'efficacia dei vaccini sia stata testata solo sulla riduzione delle displasie gravi e non direttamente del tumore del collo dell'utero, e che le lesioni precancerose spesso regrediscano spontaneamente.
Tuttavia, queste affermazioni sono state puntualmente confutate da esperti. I programmi di screening come il Pap-test sono fondamentali per la diagnosi precoce e il trattamento delle lesioni precancerose, ma la vaccinazione rappresenta una strategia di prevenzione primaria complementare, agendo in una fase ancora più precoce e impedendo l'infezione persistente. Gli studi clinici hanno dimostrato un'efficacia dei vaccini anti-HPV vicina al 98% nel ridurre le lesioni precancerose del collo dell'utero causate dai tipi HPV 16 e 18. Evitare l'infezione e le lesioni precancerose significa prevenire lo sviluppo del tumore. Le autorità sanitarie internazionali come EMA, FDA e OMS riconoscono l'altissimo valore della vaccinazione anti-HPV nella prevenzione dei tumori correlati.
Cos'è l'HPV, la diagnosi e il vaccino
Le lesioni precancerose gravi (CIN3+), se non trattate, comportano un rischio elevato di evoluzione verso il cancro. Sebbene in alcuni casi possano regredire spontaneamente, il trattamento tempestivo è raccomandato dalle società scientifiche. In Italia, nonostante i programmi di screening, si registrano ancora migliaia di nuovi casi di cancro cervicale ogni anno, con un tasso di mortalità non trascurabile. La vaccinazione, agendo a monte, evita l'insorgenza di queste lesioni e la necessità di interventi chirurgici come la conizzazione, che possono comportare rischi in caso di gravidanza.
Inoltre, l'HPV non è responsabile solo del cancro cervicale, ma anche di altre patologie che colpiscono l'apparato genitale di uomini e donne, come i condilomi genitali. La vaccinazione, quindi, offre una protezione più ampia. L'efficacia dei vaccini non è teorica, ma frutto di anni di ricerca e sviluppo, con un monitoraggio continuo della sicurezza e dell'efficacia attraverso robusti programmi di sorveglianza.
La Diffusione della Disinformazione e l'Importanza dell'Informazione Corretta
Nonostante l'ampia mole di dati scientifici che attestano la sicurezza e l'efficacia del vaccino HPV, la diffusione di notizie false e allarmistiche sul web rappresenta un ostacolo significativo alla prevenzione. Queste "fake news" spesso manipolano i dati, presentando scenari apocalittici privi di fondamento scientifico. È fondamentale che le autorità competenti intervengano attivamente per contrastare la disinformazione e promuovere un'informazione corretta e basata sull'evidenza.
L'Australia, ad esempio, ha introdotto la vaccinazione anti-HPV con coperture vaccinali elevate, dimostrando una significativa riduzione dell'incidenza di condilomi genitali, della prevalenza di ceppi HPV specifici e dell'incidenza di lesioni precancerose. Il paese sta anche modificando il proprio programma di screening, basandolo sull'HPV DNA test, e offre la vaccinazione ad entrambi i sessi dai 12 anni.
È importante sottolineare che la vaccinazione contro l'HPV non incide negativamente sulle misure preventive per altre malattie sessualmente trasmesse. Al contrario, studi dimostrano che essa può rappresentare un'opportunità per aumentare la consapevolezza e la discussione sulle patologie sessualmente trasmesse, incoraggiando comportamenti sessuali più sicuri.
Conclusioni sulla Vaccinazione e il Futuro della Prevenzione
Il vaccino contro il Papillomavirus Umano rappresenta uno strumento potentissimo nella lotta contro un'infezione che può avere conseguenze devastanti, tra cui lo sviluppo di tumori. L'efficacia e la sicurezza del vaccino sono supportate da decenni di ricerca scientifica e da un monitoraggio costante. È essenziale promuovere campagne di informazione accurate, sfatare i miti e le disinformazioni, e incoraggiare una copertura vaccinale elevata, sia negli adolescenti che nei giovani adulti, per massimizzare i benefici di questa strategia di prevenzione primaria. L'obiettivo è rendere i tumori correlati all'HPV una rarità, proteggendo le generazioni future da queste patologie prevenibili.
tags: #vaccino #papilloma #neurolettici