Il Disturbo Depressivo Maggiore (MDD) è una condizione medica complessa che va ben oltre la normale tristezza o i momenti di sconforto che tutti possiamo sperimentare. È una malattia debilitante che può intaccare profondamente la vita quotidiana, le relazioni interpersonali e la percezione di sé, portando in alcuni casi a pensieri ricorrenti di morte e a tentativi di suicidio. Riconoscere i segnali precoci, comprendere le cause sottostanti e intervenire tempestivamente sono passaggi cruciali per alleviare la sofferenza, prevenire la cronicizzazione e, soprattutto, salvare vite.
La Depressione Maggiore: Una Malattia che Va Oltre la Tristezza
Il Disturbo Depressivo Maggiore non è una debolezza di carattere o una mancanza di volontà. È una patologia caratterizzata da una persistente alterazione dell'umore, accompagnata da una serie di sintomi fisici, emotivi e cognitivi che compromettono significativamente il funzionamento della persona. Questi sintomi possono includere un senso pervasivo di tristezza, perdita di interesse o piacere nelle attività, cambiamenti nell'appetito e nel peso, disturbi del sonno (insonnia o ipersonnia), affaticamento, sentimenti di inutilità o colpa eccessiva, difficoltà di concentrazione e pensieri ricorrenti di morte o suicidio.
È fondamentale distinguere la depressione maggiore da episodi di tristezza transitori. Mentre la tristezza è una risposta emotiva normale a eventi avversi, la depressione maggiore è una condizione clinica che persiste per almeno due settimane e interferisce con la capacità di una persona di funzionare normalmente. La sua natura cronica e recidivante, come nel caso clinico di Sonia, una ragazza di 34 anni infermiera, evidenzia la gravità e la complessità di questa malattia. Sonia ha sofferto di depressione per tre anni, alternando periodi di apparente miglioramento a nuove e profonde ricadute. In quei momenti, il desiderio di non svegliarsi più era predominante, descrivendo la vita come "faticosa".
Il Legame Indissolubile tra Depressione e Rischio Suicidario
La connessione tra depressione e suicidio è uno degli aspetti più preoccupanti di questo disturbo. Le statistiche sono allarmanti: circa il 10-15% dei pazienti con depressione grave e ricorrente muore per suicidio. Inoltre, tra il 40% e il 70% dei pazienti depressi sperimenta pensieri suicidari, e si stima che il 90% delle persone che si suicidano soffra di un disturbo mentale, molto spesso depressione.
La disperazione, un sentimento centrale nella depressione, può portare la persona a credere di non avere più vie d'uscita da un dolore emotivo intollerabile. Questo senso di impotenza, unito a sentimenti di colpa e a una visione distorta della realtà, può culminare nel desiderio di porre fine alla propria vita. Il caso di Sonia illustra tragicamente questo legame: quando ha contattato il medico, le sue idee suicidarie erano "precise, strutturate, già pianificate nei dettagli", con la convinzione che "questa volta morirò di sicuro".
Fattori di Rischio Specifici e Indicatori di Allarme
Comprendere i fattori che aumentano il rischio suicidario è essenziale per la prevenzione. Tra gli indicatori di un grave rischio di suicidio figurano:
- Pensieri suicidari pressanti: Non solo pensieri occasionali, ma un'ossessione per la morte e il suicidio.
- Disperazione e sentimenti di colpa: Una profonda convinzione di essere un peso o di aver fallito irrimediabilmente.
- Forte desiderio all'azione: La pianificazione concreta del suicidio, inclusa la disponibilità di mezzi.
- Messaggi diretti o indiretti sul suicidio: Dichiarazioni esplicite o allusioni al voler morire, al non essere più presenti, o al voler farla finita.
È importante notare che, sebbene questi indicatori siano cruciali, non è sempre facile ottenere un quadro chiaro del livello di rischio. Alcune persone possono sperimentare pensieri passivi di morte senza un immediato rischio di agire, soprattutto se affrontano situazioni di vita difficili. Tuttavia, il rischio aumenta esponenzialmente quando l'idea diventa pressante e vengono progettati piani concreti.

L'Importanza della Diagnosi Tempestiva e del Trattamento Integrato
La sottovalutazione della gravità della depressione o una diagnosi tardiva possono prolungare inutilmente la sofferenza e aumentare il rischio di gesti estremi. Nel caso di Sonia, una diagnosi corretta di Disturbo Depressivo Maggiore si è resa evidente solo col tempo, ma avrebbe richiesto un intervento farmacologico sin dall'inizio, affiancato al supporto psicologico che già stava ricevendo.
Una terapia antidepressiva precoce, calibrata e monitorata da professionisti, avrebbe potuto prevenire il dolore vissuto da Sonia e dalla sua famiglia dopo il suo primo tentativo di suicidio. Il trattamento integrato, come quello che Sonia ha poi ricevuto durante il ricovero, è la chiave per affrontare con successo le forme più gravi di depressione:
- Terapia Antidepressiva: In alcuni casi, può essere necessaria una terapia antidepressiva endovenosa per ottenere un miglioramento rapido e una stabilizzazione dell'umore, specialmente in situazioni di crisi acuta.
- Psicoterapia e Supporto Psico-Rieducativo: Uno spazio sicuro per esprimere la propria disperazione, elaborare i propri sentimenti e iniziare a ricostruire un senso di significato nella vita.
- Coinvolgimento della Famiglia: Il supporto dei familiari è fondamentale per sostenere il paziente nel percorso di cura e prevenire l'isolamento.
Il Ruolo della Farmacoterapia nella Gestione della Depressione Maggiore
La domanda di Sonia sui farmaci è comune e legittima. "I farmaci mi possono davvero aiutare?" La risposta è un deciso sì, soprattutto nei casi più gravi e recidivanti. La farmacoterapia, se ben calibrata e monitorata, può rappresentare un sostegno imprescindibile per spegnere i sintomi più devastanti della depressione, come l'angoscia di morte e la disperazione, permettendo al paziente di tornare a vivere e di beneficiare più efficacemente della psicoterapia.
Tuttavia, è cruciale sottolineare che la farmacoterapia non è una panacea e non sostituisce l'importanza della psicoterapia. La combinazione di entrambi gli approcci terapeutici ha dimostrato di essere la strategia più efficace nella gestione a lungo termine della depressione maggiore e nella prevenzione delle ricadute.
ANTIDEPRESSIVI, differenze tra le molecole e criteri di scelta del farmaco
Prevenire le Ricadute e Costruire un Futuro di Speranza
Il percorso di Sonia dopo il ricovero è un esempio di come, con l'aiuto giusto, sia possibile uscire dalla spirale depressiva. La continuazione della farmacoterapia come profilassi, monitorata regolarmente, e il proseguimento della psicoterapia con la sua psicologa di fiducia le hanno permesso di rafforzare le proprie risorse personali e la capacità di affrontare le difficoltà. Per la prima volta da anni, Sonia riesce a guardare avanti, immaginando un futuro non più segnato dal desiderio di morire, ma dalla possibilità di vivere in modo pieno e consapevole.
Questo caso clinico evidenzia che, anche quando la malattia sembra insormontabile, la speranza di guarigione e di una vita migliore è reale. La chiave risiede nella diagnosi tempestiva, in un approccio terapeutico integrato e nella ferma convinzione che nessuno guarisce da solo, ma nessuno è solo se decide di farsi curare.
Considerazioni sulla Complessità del Disturbo Bipolare e del Rischio Suicidario
È importante distinguere il Disturbo Depressivo Maggiore dal Disturbo Bipolare, sebbene entrambi comportino alterazioni dell'umore e un aumentato rischio suicidario. Il Disturbo Bipolare è caratterizzato dall'alternanza di episodi depressivi e maniacali o ipomaniacali. Studi clinici hanno evidenziato che il tasso di tentativi di suicidio nel corso della vita è significativamente più alto nei pazienti bipolari rispetto ai depressi unipolari.
In particolare, il rischio suicidario nei pazienti bipolari è elevato durante gli episodi depressivi gravi o gli stati misti, ma può manifestarsi anche in altre fasi del disturbo, come la mania disforica. La transizione dalla fase maniacale, in cui il paziente può sentirsi euforico e invincibile, alla fase depressiva, in cui percepisce una forte discrepanza con lo stato precedente e si sente pigro, debole e colpevole, può essere particolarmente destabilizzante e aumentare il rischio di suicidio. La perdita di speranza e la percezione di un vuoto incolmabile nella vita possono portare il paziente a considerare il suicidio come unica via d'uscita.
L'Influenza dell'Altitudine sul Rischio Suicidario: Una Prospettiva Alternativa
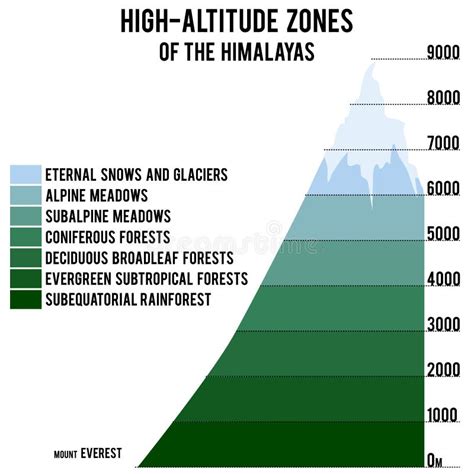
Ricerca più recente ha esplorato correlazioni meno convenzionali, come quella tra altitudine e tassi di suicidio. Diversi studi condotti negli Stati Uniti e in Corea del Sud hanno suggerito che vivere ad alta quota potrebbe essere associato a un aumento del rischio di suicidio e depressione. I meccanismi proposti includono l'ipossia ipobarica cronica (bassi livelli di ossigeno nel sangue dovuti alla bassa pressione atmosferica), che potrebbe danneggiare il metabolismo cerebrale e influenzare i livelli di serotonina, un neurotrasmettitore chiave nella regolazione dell'umore.
Questi studi suggeriscono che l'altitudine potrebbe essere un fattore di rischio indipendente per il suicidio, contribuendo all'aumento dei tassi di depressione. Sebbene non tutti gli studi supportino questa correlazione in modo univoco, è un'area di ricerca che merita ulteriore approfondimento per comprendere appieno la multifattorialità del rischio suicidario.
La Depressione e la sua Manifestazione nella "Melanconia" Storica
Storicamente, la depressione, in particolare una forma definita "melancolia", è stata strettamente associata al suicidio. Già nell'antica Grecia, la "bile nera" (melanconia) era ipotizzata come causa di disturbi dell'umore. Nel corso dei secoli, il termine "melancolia" è stato utilizzato per descrivere quadri clinici di depressione profonda, caratterizzati da sintomi neurovegetativi, sentimenti di colpa e un profondo disgusto per la vita.
Le teorie psicodinamiche hanno esplorato il legame tra aggressività e suicidio nella malinconia, suggerendo che l'aggressività repressa possa essere rivolta verso il proprio Io. Più recentemente, la ricerca ha evidenziato come sentimenti di mancanza di speranza (hopelessness) e impotenza (helplessness) siano tra gli indici più attendibili di rischio suicidario, sentimenti che sono alla base della cosiddetta "triade cognitiva" della melanconia: una visione negativa di sé, del mondo e del futuro.
Il Concetto di "Perdita" e le Sue Implicazioni nella Depressione
Il concetto di "perdita" gioca un ruolo centrale sia nella depressione che nel disturbo bipolare. La perdita può manifestarsi in varie forme: la perdita di una persona cara, la perdita di un lavoro, la perdita di uno status sociale, o la perdita della propria salute. Nella depressione, queste perdite possono essere percepite in modo amplificato, portando a sentimenti di disperazione e inaiutabilità.
Quando una persona depressa percepisce la propria vita come priva di significato o di speranza a causa di queste perdite, il pensiero del suicidio può emergere come un modo per sfuggire a un dolore emotivo ritenuto intollerabile. La difficoltà nel recuperare il senso di speranza e la progettualità futura rende il suicidio un'opzione apparentemente "razionale" per porre fine a una sofferenza percepita come infinita.
L'Importanza di Parlare Direttamente del Suicidio
Nonostante il disagio che può suscitare, è fondamentale affrontare apertamente il tema del suicidio. Se si crede che una persona stia seriamente pensando di farsi del male, parlarne direttamente può essere il primo passo per verificare la situazione e offrire il supporto necessario. Creare un'atmosfera calda e aperta, ascoltare empaticamente senza offrire soluzioni immediate, e incoraggiare la ricerca di aiuto professionale sono azioni di vitale importanza.
In caso di rischio imminente, non esitare a chiamare i servizi d'emergenza. Ricordare che la tendenza suicida non è solitamente una condizione permanente; una crisi acuta può passare, e offrire risorse di speranza, come la fede, la famiglia e gli amici, può fare una grande differenza.
ANTIDEPRESSIVI, differenze tra le molecole e criteri di scelta del farmaco
Il Ruolo del Sistema Sanitario e delle Istituzioni nella Prevenzione del Suicidio
Il sistema sanitario gioca un ruolo cruciale nella prevenzione del suicidio, sia attraverso la diagnosi e il trattamento dei disturbi mentali, sia attraverso programmi di formazione e sensibilizzazione. I centri specializzati nella prevenzione del suicidio, dove esistono, sono risorse preziose.
Inoltre, è fondamentale contrastare la sotto-diagnosi e il sotto-trattamento dei disturbi dell'umore, sia con la farmacoterapia che con interventi psicoterapeutici. La diagnosi errata di depressione unipolare in un disturbo bipolare, ad esempio, può portare a trattamenti inadeguati e aumentare il rischio suicidario.
Le istituzioni religiose e le comunità possono anch'esse svolgere un ruolo importante nel supportare le persone che affrontano queste difficili situazioni di vita, offrendo un senso di appartenenza e di speranza.
L'Etica del Suicidio Assistito e la Posizione della Psichiatria
Il dibattito sul suicidio assistito per pazienti affetti da depressione grave solleva questioni complesse. Tuttavia, la posizione prevalente nella psichiatria è chiara: il suicidio assistito non è un'opzione accettabile nel contesto della malattia depressiva. La depressione non è una condizione terminale o irreversibile; esistono molteplici possibilità di trattamento, remissioni spontanee e tardive sono documentate, e l'ideazione suicidaria deve essere considerata un sintomo cardinale della malattia, non una decisione ponderata.
Dal punto di vista scientifico, mancano biomarcatori affidabili per definire l'"incurabilità" della depressione. Eticamente, il principio di non maleficenza impone al medico di non contribuire alla morte del paziente, e la vulnerabilità di chi soffre di depressione grave compromette la capacità di autodeterminazione. Culturalmente, la psichiatria deve riaffermare il proprio mandato di cura e contrasto alla disperazione, evitando derive che potrebbero legittimare stigma e contagio suicidario. Lo psichiatra non può e non deve essere un facilitatore di morte, ma un garante di cura, speranza e protezione.
tags: #disturbo #depressivo #maggiore #causa #suicidi