La schizofrenia è un disturbo psichiatrico complesso e invalidante, annoverato tra le principali cause di disabilità a livello globale. La sua natura eterogenea si manifesta attraverso una vasta gamma di sintomi che compromettono significativamente la salute mentale dell'individuo, rendendola una condizione patologica di diversa gravità, sintomatologia, decorso e prognosi. Sottovalutare questi processi morbosi non è molto diverso dal considerare una polmonite batterica come un banale e transitorio malessere.
La Natura della Schizofrenia: Sintomi Positivi e Negativi
La schizofrenia è caratterizzata da sintomi psicotici, definiti "positivi", che includono allucinazioni, disturbi del pensiero, del linguaggio e del comportamento disorganizzato. A questi si affiancano i sintomi "negativi", che implicano una riduzione o una perdita di funzioni normali, come l'appiattimento affettivo, l'alogia (povertà di linguaggio), l'abulia (mancanza di volontà) e l'anedonia (incapacità di provare piacere). La complessità del disturbo risiede anche nella sua eziologia multifattoriale, che coinvolge una complessa interazione tra fattori genetici, ambientali e neurobiologici. Sebbene la dopamina sia stata a lungo considerata un neurotrasmettitore chiave nella patofisiologia della schizofrenia, la ricerca più recente suggerisce un ruolo più ampio di altri sistemi neurotrasmettitoriali e circuiti cerebrali.
L'Evoluzione della Farmacoterapia: Dai Recettori D2 alle Nuove Frontiere
Per decenni, il trattamento farmacologico standard per la schizofrenia si è basato su farmaci antipsicotici che agiscono principalmente bloccando i recettori D2 della dopamina. Questi farmaci hanno dimostrato un'efficacia consolidata nel trattamento dei sintomi positivi, come allucinazioni e deliri. Tuttavia, la loro efficacia nella riduzione dei sintomi cognitivi e negativi è stata limitata, lasciando insoddisfatti molti pazienti e clinici.
CARMINE TOMASETTI Aripiprazolo antipsicotico di terza generazione
Antipsicotici Tipici e Atipici: Un Confronto
I primi antipsicotici introdotti, noti come antipsicotici tipici o di prima generazione, agiscono prevalentemente bloccando i recettori dopaminergici D2. Sebbene abbiano rappresentato una svolta nel trattamento delle psicosi, il loro utilizzo è oggi meno diffuso a causa di significativi effetti collaterali di tipo neurologico, come il parkinsonismo e la discinesia tardiva.
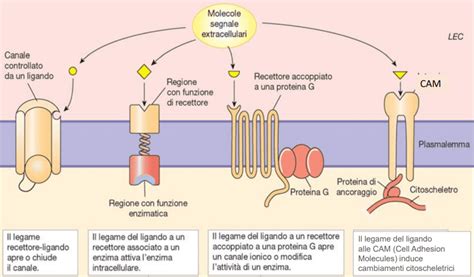
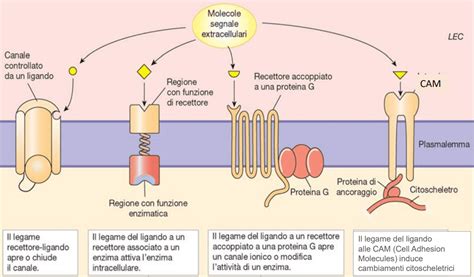
Gli antipsicotici atipici, o di seconda generazione, sono diventati la scelta preferenziale per il trattamento delle psicosi. Questi farmaci, tra cui spiccano Risperidone, Olanzapina, Quetiapina, Aripiprazolo, Paliperidone e Ziprasidone, sono generalmente meglio tollerati e mostrano efficacia non solo sui sintomi produttivi (allucinazioni e deliri) ma anche sui sintomi negativi (ritiro sociale, appiattimento affettivo). La loro azione si estende oltre il blocco dei recettori D2, includendo spesso un'affinità per i recettori della serotonina, in particolare i 5-HT2A. Questo meccanismo d'azione combinato sembra modulare indirettamente la trasmissione dopaminergica, migliorando il profilo di efficacia e tollerabilità.
Tra gli antipsicotici atipici, la Clozapina occupa una posizione speciale. Considerata un trattamento di seconda scelta, è riservata ai pazienti che non rispondono o non tollerano altri farmaci. La Clozapina è estremamente efficace, ma richiede un monitoraggio attento a causa del rischio di granulocitopenia e, in rari casi, agranulocitosi. Per questo motivo, il monitoraggio settimanale dell'emocromo è obbligatorio nelle prime fasi del trattamento, seguito da controlli mensili. Nonostante questi rischi, alcune ricerche suggeriscono che i pazienti trattati con Clozapina possano avere una maggiore aspettativa di vita, probabilmente grazie al rigoroso monitoraggio clinico associato alla sua prescrizione.
Nuove Speranze Terapeutiche: L'Approccio Muscarinico
Recentemente, l'orizzonte terapeutico per la schizofrenia si è ampliato con l'introduzione di farmaci che agiscono su meccanismi d'azione innovativi. Il programma "EMERGENT", con i suoi studi multicentrici, randomizzati e controllati con placebo, ha dimostrato l'efficacia di Cobenfy (una combinazione di xanomelina e trospio cloruro) nel trattamento farmacologico della schizofrenia negli adulti.
A differenza dei trattamenti antipsicotici tradizionali che si concentrano sulla trasmissione dopaminergica, Cobenfy agisce a livello dei recettori colinergici. La xanomelina è un agonista dei recettori muscarinici M1 e M4 dell'acetilcolina, coinvolti nella regolazione di processi neurologici fondamentali come la memoria e l'apprendimento. Il trospio cloruro, agendo come antagonista dei recettori muscarinici M1, M2 e M3, contribuisce a mitigare gli effetti collaterali periferici tipici dell'attivazione colinergica, come la salivazione eccessiva e la sudorazione.
I risultati del trial di fase 3 EMERGENT-4 hanno evidenziato che questa combinazione offre efficacia e sicurezza a lungo termine. I partecipanti che hanno continuato il trattamento con xanomelina e trospio cloruro hanno mostrato un miglioramento duraturo nei sintomi positivi e negativi, valutati tramite la Positive and Negative Syndrome Scale (PANSS). Anche i pazienti che hanno iniziato il trattamento dopo aver ricevuto un placebo hanno registrato miglioramenti significativi.
L'EMERGENT-5, un trial parallelo, ha confermato i benefici in pazienti con sintomi stabili trattati in precedenza con altri antipsicotici. Questi risultati indicano che la combinazione di xanomelina e trospio cloruro rappresenta una nuova classe di farmaci per la schizofrenia, offrendo una valida alternativa, specialmente per i pazienti che non rispondono adeguatamente o non tollerano gli antipsicotici tradizionali.
Comprendere la Disinformazione e gli Stereotipi sui Disturbi Mentali
Nonostante i progressi scientifici, la percezione pubblica dei disturbi mentali e dei relativi trattamenti è spesso offuscata da disinformazione e stereotipi. Un'indagine condotta in Italia nel 2003 dalla DOXA ha rivelato che, sebbene la maggior parte degli intervistati fosse a conoscenza dell'esistenza di disturbi mentali, una percentuale significativa non era in grado di identificarli correttamente o forniva indicazioni errate. Questo evidenzia una diffusa confusione, dove patologie gravi e invalidanti come ansia, ossessioni, fobie e depressione vengono talvolta liquidate come semplici espressioni transitorie di disagio.
La disinformazione si estende anche ai trattamenti disponibili. Vi è incertezza su chi debba fornire assistenza ai malati, con una divisione di opinioni tra psichiatri, esperti non meglio specificati e neurologi. L'opinione pubblica è inoltre divisa sull'uso degli psicofarmaci: sebbene una parte attribuisca loro prevalentemente vantaggi, una percentuale considerevole esprime preoccupazione per i potenziali svantaggi.
Questi dati sottolineano l'urgente necessità di una maggiore educazione e consapevolezza in materia di salute mentale. È fondamentale sfatare i miti secondo cui i disturbi mentali siano una debolezza di carattere o una condizione temporanea, e promuovere una comprensione più accurata della loro natura patologica e della necessità di un trattamento adeguato.
La Scienza degli Psicofarmaci: Meccanismi d'Azione e Sicurezza
Gli psicofarmaci sono sostanze chimiche progettate per agire su specifici bersagli nel sistema nervoso. Le evidenze scientifiche dimostrano che questi farmaci non influenzano significativamente comportamenti, pensieri o emozioni in soggetti sani. La loro azione è mirata a ristabilire un equilibrio biochimico alterato da un processo patologico.
La dipendenza da psicofarmaci è un timore comune, ma è importante sottolineare che questo fenomeno è accertato esclusivamente per le benzodiazepine, e solo in caso di assunzione prolungata e non supervisionata. Per quanto riguarda gli effetti collaterali, nessun farmaco ne è completamente privo. Ciò che rileva è la frequenza con cui questi effetti si manifestano e la loro gravità.
Classificazione e Utilizzo degli Psicofarmaci
La classificazione dei farmaci psichiatrici, sebbene utile, presenta dei limiti. Esistono infatti farmaci che, pur essendo indicati per una specifica patologia, si dimostrano efficaci anche in altre condizioni. Ad esempio, molti antidepressivi sono impiegati con successo nel trattamento dei disturbi d'ansia. Inoltre, patologie psichiatriche precedentemente non trattabili farmacologicamente, come alcuni disturbi del comportamento alimentare o disturbi dello spettro compulsivo, oggi beneficiano di specifici interventi farmacologici.
Antidepressivi
I farmaci con azione antidepressiva sono principalmente utilizzati nel trattamento dei disturbi dell'umore di tipo depressivo. Alcuni, in particolare quelli che agiscono sul sistema serotoninergico (SSRI), sono efficaci anche nei disturbi d'ansia. Gli effetti collaterali più frequenti sono precoci e transitori, ma è possibile riscontrare anche disfunzioni sessuali.
Altri antidepressivi agiscono su meccanismi d'azione duplici, come quelli che influenzano i sistemi serotoninergico e noradrenergico. La Mirtazapina, ad esempio, non causa effetti collaterali gastrointestinali, ansia o alterazioni della funzione sessuale, ma può indurre effetti collaterali come ridotta salivazione e stitichezza.
Gli Inibitori delle Monoamino Ossidasi (IMAO) sono meno utilizzati a causa delle restrizioni alimentari necessarie per evitare crisi ipertensive potenzialmente fatali.
L'Agomelatina rappresenta una nuova classe di antidepressivi, efficace anche nel risincronizzare i ritmi circadiani, spesso alterati nei disturbi dell'umore.
Stabilizzatori dell'Umore
Questi farmaci sono fondamentali nel trattamento del Disturbo Bipolare, agendo per ripristinare un tono dell'umore stabile. Il Litio è stato il primo farmaco di questa classe ed è efficace nel trattamento delle fasi depressive e maniacali, oltre che nella prevenzione delle ricadute. Richiede un monitoraggio periodico della litiemia per evitare tossicità.
Altri stabilizzatori dell'umore includono farmaci come l'Acido Valproico e la Carbamazepina, utilizzati nel trattamento della mania e degli stati misti. Anche questi richiedono monitoraggio ematico per la potenziale tossicità. La Carbamazepina, a differenza del Litio e dell'Acido Valproico, non causa aumento di peso, ma può interagire con altri farmaci e, in rari casi, causare effetti collaterali gravi a livello ematologico e dermatologico.
Benzodiazepine
Le benzodiazepine sono farmaci con azione sedativo-ipnotica, utilizzati per ridurre ansia e agitazione o per indurre il sonno. Tuttavia, il loro uso è limitato dalla facilità con cui inducono tolleranza e dipendenza. L'effetto indesiderato più comune è la sonnolenza, che richiede cautela nella guida di veicoli o nell'uso di macchinari. È importante considerare alternative terapeutiche, come la psicoterapia cognitivo-comportamentale, per il trattamento dei disturbi d'ansia.

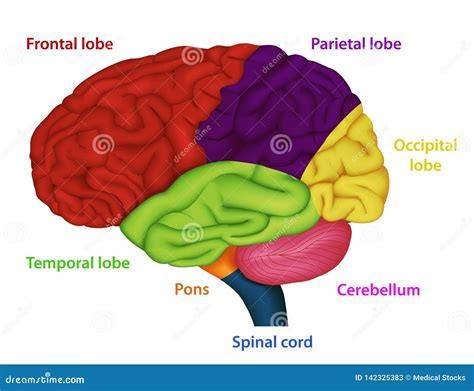
Neurobiologia della Schizofrenia: Evidenze dalla Ricerca
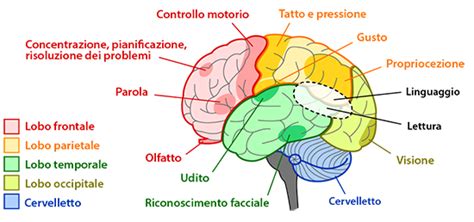
La ricerca neurobiologica ha fornito importanti indizi sulla patofisiologia della schizofrenia, spostando il focus dai modelli basati esclusivamente sull'azione farmacologica a quelli supportati da evidenze dirette. Tecniche di imaging cerebrale come la TAC e la Risonanza Magnetica (RM) hanno permesso di identificare alterazioni morfologiche in diverse aree cerebrali, tra cui la dilatazione dei ventricoli e la riduzione del volume della corteccia prefrontale.
Studi di neuroimaging funzionale, come la Tomografia ad Emissione di Positroni (PET) e la Tomografia Computerizzata ad Emissione di Singolo Fotone (SPECT), hanno evidenziato una ridotta attivazione della corteccia frontale dorsolaterale (DLPFC) durante l'esecuzione di compiti cognitivi specifici nei pazienti schizofrenici. Questa ipoattivazione è correlata a deficit nelle funzioni cognitive, in particolare nella memoria di lavoro, definita come il processo cognitivo "automatico" che permette di trattenere e manipolare informazioni necessarie per la pianificazione e la guida del comportamento.
Le ricerche indicano un'alterata trasmissione dopaminergica nella DLPFC, con una riduzione dell'attività recettoriale D1, D3 e D4, e un aumento dell'attività dopaminergica nelle strutture sottocorticali, specialmente durante i primi episodi e le ricadute associate a sintomi positivi. Sono state inoltre riscontrate alterazioni nella distribuzione dei recettori della serotonina (5-HT) e alterazioni nella trasmissione GABAergica nella corteccia prefrontale.
Questi dati convergenti suggeriscono che la schizofrenia sia caratterizzata da alterazioni strutturali e funzionali specifiche del lobo prefrontale, con una disfunzione dei circuiti neurali che coinvolgono anche altre strutture cerebrali come il talamo, il cervelletto e le parti profonde del lobo temporale.
Prospettive Future e Ricerca Continua
La comprensione della schizofrenia è in continua evoluzione. La ricerca si sta muovendo verso modelli integrati che combinano dati farmacologici, neurobiologici e clinici per sviluppare terapie sempre più mirate ed efficaci. L'approccio di "dissezione farmacologica" ha fornito le basi per la comprensione della patofisiologia, ma i modelli attuali sono sempre più guidati da evidenze dirette derivate da tecniche di indagine avanzate.
La combinazione di xanomelina e trospio cloruro rappresenta un esempio promettente di questa nuova direzione, offrendo un'alternativa terapeutica che agisce su meccanismi d'azione innovativi. Tuttavia, è fondamentale proseguire nella ricerca per comprendere appieno la complessità della schizofrenia, sviluppare trattamenti che affrontino in modo più efficace i sintomi negativi e cognitivi, e migliorare la qualità della vita dei pazienti e dei loro caregiver. La lotta contro la disinformazione e lo stigma associati ai disturbi mentali rimane un pilastro fondamentale per garantire che tutti coloro che ne necessitano abbiano accesso alle cure e al supporto adeguato.
tags: #taroermina #8 #favorisce #schizofrenia