I disturbi dell'alimentazione rappresentano una sfida significativa per la salute mentale e fisica degli adolescenti, incidendo profondamente sul loro benessere psicosociale. Sebbene la maggior parte dei centri clinici italiani adotti un approccio multidisciplinare, raccomandato dai Quaderni del Ministero della Salute, la sua effettiva efficacia rimane oggetto di dibattito, mancando studi conclusivi che ne attestino l'impatto sui pazienti. Parallelamente, esistono trattamenti con un solido supporto empirico, come la terapia familiare basata sull'evidenza (Family-Based Treatment, FBT) e la Terapia Cognitivo-Comportamentale Migliorata (Enhanced Cognitive Behaviour Therapy, CBT-E), che tuttavia non sempre vengono pienamente sfruttati dai professionisti.
Il Trattamento Basato sulla Famiglia (FBT) e i suoi Limiti
Il FBT è considerato il trattamento con maggiore supporto empirico per gli adolescenti affetti da anoressia nervosa, mostrando una limitata efficacia anche in altri disturbi alimentari giovanili. Tuttavia, presenta criticità significative: richiede la partecipazione attiva di entrambi i genitori a tutte le sedute e il loro coinvolgimento nel controllo dell'alimentazione del figlio/a, aspetti che possono essere difficili da attuare nella pratica. Inoltre, la sua efficacia è limitata, con meno del 40% dei pazienti trattati che raggiungono la remissione completa dal disturbo.
La Terapia Cognitivo-Comportamentale Migliorata (CBT-E): Un'Alternativa Efficace
Di fronte a queste limitazioni, il National Institute for Health and Care Excellence (NICE) ha raccomandato la Terapia Cognitivo-Comportamentale (CBT) per i disturbi dell'alimentazione negli adolescenti, specialmente quando il FBT risulta inaccettabile, controindicato o inefficace. La CBT-E, sviluppata originariamente per adulti presso il Centre for Research on Eating Disorders di Oxford (CREDO), si basa su una profonda comprensione psicologica dei disturbi alimentari.
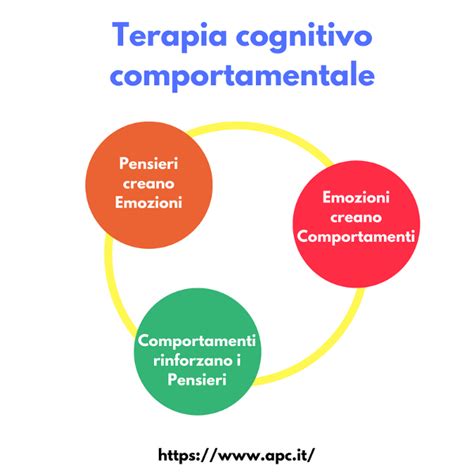
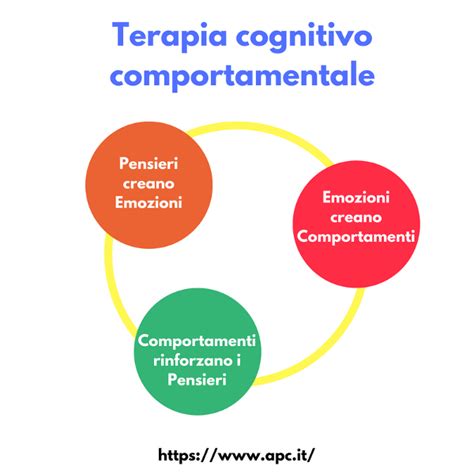
A differenza dei modelli che vedono i disturbi alimentari come una malattia specifica su cui il paziente non ha controllo, richiedendo un intervento esterno (come nel FBT o in molti approcci multidisciplinari), la CBT-E adotta una prospettiva psicologica. In questa visione, la difficoltà risiede nell'eccessiva valutazione del peso, della forma del corpo e del controllo dell'alimentazione come criteri primari per l'autostima. Sebbene il controllo possa inizialmente generare un senso di realizzazione, a lungo termine risulta disfunzionale, causando danni fisici e psicosociali e ostacolando il raggiungimento di una stabile e positiva autovalutazione.
Principi Fondamentali della CBT-E
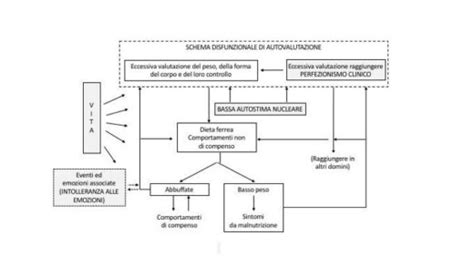
La CBT-E si fonda su due premesse interconnesse: i processi cognitivi svolgono un ruolo cruciale nel mantenimento del disturbo e il trattamento deve affrontarli in modo mirato. Il nucleo psicopatologico centrale dei disturbi alimentari, secondo la teoria transdiagnostica su cui si basa la CBT-E, è l'eccessiva valutazione del peso, della forma del corpo e del controllo dell'alimentazione. La maggior parte delle altre caratteristiche cliniche deriva direttamente o indirettamente da questa centrale preoccupazione. Unico comportamento non direttamente legato a questa valutazione è l'episodio bulimico.
Inoltre, la teoria transdiagnostica suggerisce che in alcuni pazienti possano essere presenti fattori di mantenimento aggiuntivi o non specifici, quali il perfezionismo clinico, la bassa autostima nucleare e le difficoltà interpersonali.
Il Modello Collaborativo e la Personalizzazione del Trattamento
Una strategia chiave della CBT-E è la creazione collaborativa di una formulazione personalizzata dei principali processi che mantengono il disturbo alimentare del paziente. Questo approccio, definito "empirismo collaborativo", incoraggia il paziente a diventare un partecipante attivo nel processo di cura, considerandolo una priorità.
Il modello psicologico adottato dalla CBT-E non impone mai al paziente azioni con cui non è d'accordo, per evitare di aumentare la sua resistenza al cambiamento. Ad esempio, nelle fasi iniziali di valutazione e preparazione, al paziente viene chiesto di riflettere sui pro e contro dell'avvio del "Passo Uno" (non ancora del cambiamento effettivo), al fine di migliorare la comprensione della funzione psicologica e dei meccanismi di mantenimento del suo problema alimentare. L'obiettivo del Passo Uno, specialmente per i pazienti sottopeso, non è il recupero ponderale immediato, ma la comprensione della natura psicologica del problema e la decisione attiva di affrontare il cambiamento, che include anche il recupero di peso.
Struttura e Fasi del Trattamento CBT-E
Il percorso di CBT-E è strutturato in quattro fasi distinte e limitate nel tempo:
Fase Uno (circa 4 settimane): Questa fase iniziale è dedicata a coinvolgere il paziente nel percorso terapeutico, lavorando sulla sua motivazione se necessario. Terapeuta e paziente collaborano per identificare i processi di mantenimento del disturbo (formulazione condivisa personalizzata), ricevendo informazioni sul disturbo (psicoeducazione) e imparando alcune procedure della CBT-E che verranno utilizzate durante le sedute. Per i pazienti non significativamente sottopeso, il trattamento prevede generalmente un appuntamento iniziale per la valutazione diagnostica seguito da circa 20 sedute di 50 minuti distribuite su 20 settimane.
Fase Due: Questa è una fase di revisione. Terapeuta e paziente analizzano i progressi compiuti e identificano eventuali ostacoli al cambiamento, con la possibilità di modificare la formulazione condivisa. Le sedute in questa fase vengono effettuate a cadenza settimanale.
Fase Tre: Il cuore del trattamento, in cui si affrontano i meccanismi di mantenimento principali del disturbo alimentare. Questo comporta generalmente l'elaborazione delle preoccupazioni per il peso e la forma del corpo, la restrizione dietetica cognitiva e calorica, e la gestione degli eventi ed emozioni che influenzano l'alimentazione.
Fase Quattro: La fase finale del trattamento, focalizzata a garantire il mantenimento dei cambiamenti ottenuti e ad analizzare eventuali fattori di rischio di ricaduta.
Adattamenti della CBT-E
La CBT-E è stata adattata per rispondere a diverse esigenze cliniche:
CBT-E per pazienti sottopeso: La versione per pazienti sottopeso è stata modificata in termini di contenuto e durata (circa 40 settimane e 40 sedute) per affrontare specificamente la scarsa motivazione al cambiamento, la restrizione dietetica calorica e il sottopeso. L'obiettivo primario è la comprensione psicologica del problema e la decisione di affrontare il cambiamento, che include il recupero di peso.
CBT-E focalizzata (CBT-Ef) vs CBT-E allargata (CBT-Ea): La CBT-Ef si concentra sul nucleo psicopatologico del disturbo alimentare, mentre la CBT-Ea include moduli specifici per affrontare meccanismi di mantenimento considerati "esterni", come il perfezionismo, la bassa autostima e le difficoltà interpersonali. Entrambe le versioni hanno dimostrato pari efficacia nell'aumentare di peso e nel migliorare la psicopatologia specifica.
CBT-E ambulatoriale standard vs intensiva: Oltre alla versione ambulatoriale standard, esiste una versione intensiva per pazienti sottopeso (con un BMI inferiore a 17,5) che non riescono a recuperare peso, o per pazienti normopeso con gravi abitudini alimentari disfunzionali. Sono state sviluppate anche versioni per il ricovero riabilitativo e per il day-hospital.
I Disturbi dell'Alimentazione, ANORESSIA e BULIMIA, spiegati da uno psichiatra
Efficacia Clinica della CBT-E
La CBT-E è stata testata in diverse categorie diagnostiche di disturbi dell'alimentazione in studi condotti in numerosi paesi, tra cui Regno Unito, Australia, Danimarca, Germania, Italia e USA. I risultati evidenziano una notevole efficacia:
- Negli studi condotti in contesti clinici reali, circa l'80% dei pazienti che non sono significativamente sottopeso completa il trattamento, e circa tre quarti raggiungono una piena guarigione che appare ben mantenuta nel tempo. Un numero considerevole di pazienti migliora, pur non raggiungendo la remissione completa.
- Cinque studi di coorte su pazienti adolescenti (tra 11 e 19 anni) hanno valutato l'efficacia della CBT-E. Il 72% dei pazienti con anoressia nervosa ha completato il trattamento ambulatoriale, e tra questi, il 62% ha raggiunto una remissione completa al follow-up.
- Uno studio di efficacia non randomizzato ha mostrato che gli esiti della CBT-E sono simili a quelli del FBT a 6 e 12 mesi dalla conclusione della terapia.
La CBT-E è generalmente ben accettata dalla maggior parte degli adolescenti e dei loro genitori. La sua natura collaborativa la rende particolarmente adatta a giovani pazienti ambivalenti che necessitano di sentirsi in controllo, e a genitori che non possono partecipare a tutte le sedute di trattamento.
La CBT-E come Trattamento di Prima Scelta
La Terapia Cognitivo Comportamentale Migliorata (CBT-E) è considerata il trattamento di prima scelta per i disturbi alimentari, supportata da solide basi scientifiche e raccomandata dalle principali linee guida internazionali, come quelle del National Institute for Clinical Excellence (NICE). Sviluppata da Christopher G. Fairburn e dal suo gruppo di ricerca presso il Centre for Research on Eating Disorders at Oxford, la CBT-E si basa su una teoria transdiagnostica che considera anoressia nervosa (AN), bulimia nervosa (BN) e disturbi dell'alimentazione NAS (cioè quei disturbi che non soddisfano pienamente i criteri diagnostici) come manifestazioni di un'unica categoria diagnostica.
Questa prospettiva transdiagnostica nasce dall'osservazione che tali disturbi condividono non solo un nucleo psicopatologico comune - caratterizzato da un'eccessiva valutazione del peso e della forma del corpo e dal loro controllo attraverso comportamenti come la restrizione dietetica, l'esercizio fisico eccessivo o le condotte di eliminazione - ma anche meccanismi di mantenimento simili. Inoltre, i disturbi alimentari tendono a evolvere nel tempo, con pazienti che migrano da una diagnosi all'altra, rafforzando l'idea di un unico disturbo alimentare che si manifesta in modi diversi.
La CBT-E agisce sui meccanismi di mantenimento del disturbo, in particolare quelli cognitivi e comportamentali. Attraverso procedure cognitive e comportamentali integrate con interventi psicoeducativi, il terapeuta collabora con il paziente per modificare comportamenti disfunzionali e analizzarne gli effetti.
Meccanismi di Mantenimento e Superamento del Disturbo
La teoria cognitivo-comportamentale transdiagnostica propone che l'eccessiva valutazione del peso, della forma del corpo e del controllo dell'alimentazione sia il nucleo centrale dei disturbi alimentari. Questo schema di autovalutazione disfunzionale porta a pensieri e preoccupazioni ricorrenti, emozioni negative come ansia e senso di colpa, e comportamenti di controllo del peso non salutari, tra cui diete estreme, vomito autoindotto, uso improprio di lassativi e diuretici, ed esercizio fisico eccessivo.
In alcuni pazienti, questi meccanismi centrali sono aggravati da fattori aggiuntivi come il perfezionismo clinico (l'eccessiva ricerca di standard personali elevati), la bassa autostima nucleare (una pervasiva valutazione negativa di sé) e le difficoltà interpersonali. Questi fattori possono creare un senso di impotenza, ostacolare l'adesione al trattamento e spingere il paziente a perseguire il controllo dell'alimentazione come unica fonte di autostima.
La CBT-E mira a liberare il paziente da queste preoccupazioni attraverso un intervento specifico su ciascun meccanismo chiave, utilizzando tecniche comportamentali e cognitive. L'obiettivo è imparare a cambiare i meccanismi che compongono il disturbo, portando a una più sana autovalutazione e a un miglioramento generale del benessere.
Ricerca e Sviluppo nella CBT-E
La ricerca sulla CBT-E è in continua evoluzione. Meta-analisi hanno dimostrato l'efficacia della CBT nel ridurre i meccanismi di mantenimento come la restrizione dietetica, la preoccupazione per il peso e la forma del corpo, con effect size moderati e statisticamente significativi. La CBT-E, in particolare, ha mostrato un effetto più potente nel modificare questi meccanismi rispetto ad altri interventi psicologici non-CBT.
La ricerca ha anche esplorato l'integrazione della CBT con altri approcci, come la Schema Therapy, che affronta schemi maladattativi precoci e "modalità" degli schemi per superare le carenze della CBT tradizionale in casi complessi e con comorbidità.
Le diverse versioni della CBT-E, dalla focalizzata all'allargata, dall'ambulatoriale all'intensiva e al ricovero, dimostrano la flessibilità e l'adattabilità di questo approccio terapeutico per rispondere alle specifiche esigenze di ciascun paziente.
La Terapia Cognitivo Comportamentale Migliorata rappresenta un faro di speranza per gli adolescenti e le loro famiglie che lottano contro i disturbi alimentari, offrendo un percorso basato sull'evidenza, collaborativo e personalizzato verso la guarigione.
tags: #shema #di #mantenimento #dei #disturbi #alimentari