Il disturbo bipolare, o più ampiamente definito come Spettro Bipolare, rappresenta una complessa condizione di salute mentale che si manifesta attraverso un'ampia gamma di alterazioni dell'umore. A differenza delle normali oscillazioni emotive che ogni individuo sperimenta quotidianamente, in risposta a stimoli esterni e che rientrano in un fisiologico range di tristezza o gioia, nei disturbi dell'umore questi meccanismi vengono profondamente alterati. I cambiamenti dell'umore diventano patologici: imprevedibili, incontrollabili, prolungati, estremi ed eccessivi.
La Natura Eterogenea dello Spettro Bipolare
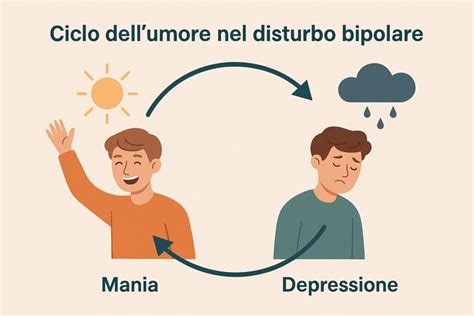
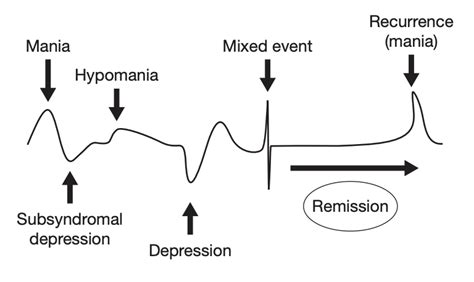
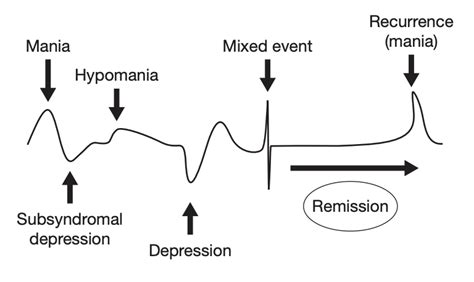
Quando si parla di Disturbo Bipolare, è fondamentale considerare l’intera gamma di modi in cui il disturbo può manifestarsi. Le emozioni di una persona affetta da disturbo bipolare possono passare in tempi rapidi da un profondo stato depressivo ad un’eccitazione smodata, senza nessuna ragione apparente. Questo continuum di manifestazioni cliniche va da forme attenuate, come i tratti temperamentali e di personalità (ipomania breve, ciclotimia, ipertimia), a quadri clinici più gravi con sintomi psicotici che possono confondersi con i disturbi dello spettro schizofrenico. Il modello di spettro consente di cogliere la complessità delle molteplici manifestazioni psicopatologiche, andando oltre le rigide categorie diagnostiche dei sistemi di classificazione internazionali.
Episodi Maniacali e Depressivi: Due Facce della Stessa Medaglia
Nella fase maniacale, il disturbo si manifesta tipicamente in forme di disinibizione esasperata e in altri comportamenti eccessivi e socialmente inappropriati. L'individuo può sentirsi euforico, carico di energia e di ambizioni, pieno di idee, progetti e ambizioni. Questa iperattività può tradursi in una ridotta necessità di sonno, un eloquio frenetico, pensieri accelerati e una tendenza a intraprendere molteplici attività senza portarle a termine. Al contrario, le fasi depressive possono risultare talmente gravi da portare anche ad episodi di autolesionismo. La persona può sperimentare un profondo stato di tristezza, perdita di interesse nelle attività, affaticamento, disturbi del sonno e dell'appetito, sentimenti di inutilità e, nei casi più severi, pensieri suicidari. È importante sottolineare che la fase depressiva è spesso prevalente nel decorso della malattia, con un rapporto che può arrivare a circa 4 a 1 rispetto alle fasi maniacali.
Le Radici del Disturbo Bipolare: Fattori Biologici, Genetici e Immunologici
Alla luce di numerosi studi condotti nel corso degli anni, si è visto come la componente biologica rappresenti la causa principale affinché il disturbo si manifesti. Associate ai fattori genetici potrebbero essere presenti determinate alterazioni nei circuiti cerebrali che modulano e regolano il tono dell’umore, l’affettività, gli impulsi e alcune tra le più importanti funzioni biologiche come l’appetito, il sonno, ecc. Il disturbo bipolare è una condizione complessa che coinvolge diverse alterazioni a livello cerebrale, genetico e immunologico.
Gli studi di neuroimaging hanno mostrato che il cervello delle persone con disturbo bipolare presenta anomalie in aree chiave per la regolazione delle emozioni, come la corteccia prefrontale e il sistema limbico. La predisposizione genetica gioca un ruolo importante nello sviluppo del disturbo bipolare. Studi recenti hanno identificato varianti genetiche collegate alla regolazione dei neurotrasmettitori, come la serotonina e la dopamina, sostanze fondamentali per la stabilità dell’umore. Negli ultimi anni, la ricerca ha suggerito un possibile coinvolgimento del sistema immunitario nella malattia. Alcuni studi hanno evidenziato che le persone con disturbo bipolare possono avere una risposta infiammatoria alterata, che potrebbe contribuire alla comparsa e alla persistenza dei sintomi.
Impatto Sociale e Clinico: Una Sfida Sanitaria Globale
I disturbi dello spettro bipolare coinvolgono circa l'1% della popolazione mondiale. Il disturbo bipolare rappresenta la sesta causa di invalidità nelle persone tra i 15 e i 44 anni, oltre a costituire la causa più comune di disabilità. Non sono presenti differenze significative di prevalenza in rapporto alle culture e ai diversi gruppi etnici. Nonostante molte persone affette da disturbo bipolare vivano a lungo e in maniera più o meno gratificante e produttiva, è innegabile che esse possano mettere in atto tentativi di suicidio. La valutazione completa del rischio di suicidio dovrebbe avvenire ad ogni valutazione clinica.
Il disturbo bipolare è caratterizzato da frequenti ricadute che causano una significativa compromissione della qualità della vita dei pazienti e importanti ripercussioni sul piano dell’adattamento socio-familiare e lavorativo. La diagnosi viene spesso formulata con un ritardo medio di 5-10 anni dall’esordio dei sintomi nella metà circa dei casi. Questo ritardo diagnostico, unito all'elevato tasso di comorbilità con disturbi d'ansia e disturbi da abuso di alcol e sostanze, interferisce negativamente con il trattamento. Inoltre, la scarsa coscienza di malattia, l'incostante adesione alle cure e la persistenza di sintomi residui in una percentuale elevata di soggetti complicano ulteriormente la gestione.
Gestione Terapeutica: Un Approccio Integrato e Personalizzato
Il disturbo bipolare non migliora da solo. Farsi curare da un professionista della salute mentale con esperienza può aiutarti a tenere sotto controllo i sintomi. La terapia fornisce, inoltre, conoscenze e strumenti utili per affrontare gli episodi maniacali e depressivi maggiori. In caso di sintomi di depressione o mania, la cosa migliore da fare è consultare il medico o un professionista della salute mentale.
Le cure si avvalgono sia di farmaci, prescritti in rapporto al tono dell'umore (depressione o mania) e alla risposta del singolo individuo ad essi, sia di strategie integrate che comprendono interventi educazionali sul soggetto (psicoterapia) e supporti alla sua famiglia. L'obiettivo terapeutico è la stabilizzazione del paziente attraverso la riduzione dei sintomi o il prolungamento delle fasi di stabilità. Le recenti linee guida raccomandano cautela nell'impiego degli antidepressivi, che dovrebbero essere sempre associati a stabilizzatori dell'umore, quale per esempio litio, valproato o lamotrigina. È opportuno evitare bevande eccitanti, quali tè, caffè e alcolici in genere. Indicazioni più specifiche possono emergere in funzione di eventuali effetti collaterali di alcuni farmaci, che possono comportare un aumento della glicemia e della colesterolemia o ripercuotersi negativamente sulla funzione renale.
Disturbo Bipolare: riconoscere i primi sintomi per gestire le fasi maniacali e depressive
Il Ruolo Cruciale del Litio nel Trattamento a Lungo Termine
Dalla pubblicazione dei primi trial clinici negli anni '60 e '70, il litio è stato il trattamento standard di mantenimento per più di quattro decadi, e rappresenta ancora oggi lo stabilizzatore dell'umore che dispone di maggiori evidenze di efficacia nel trattamento preventivo del DB. Nonostante il gran numero di dati a sostegno dell’efficacia del litio nel trattamento di mantenimento del disturbo bipolare, si rilevano spesso una serie di criticità e di problematiche relative alla gestione di questo composto.
Il litio esercita la sua azione su numerose cascate di trasduzione intracellulare del segnale coinvolte nella regolazione della sopravvivenza e della funzionalità neuronale e nella modulazione della trasmissione e della plasticità sinaptica. In particolare, l’inibizione della GSK-3 (glicogeno sintasi kinasi 3) da parte del litio ha come diretta conseguenza l’induzione di effetti anti-apoptotici e un miglioramento della stabilità strutturale della cellula, producendo effetti neurotrofici e conferendo protezione neuronale nei confronti di diversi insulti. È stato dimostrato inoltre come la GSK-3 sia coinvolta, direttamente o indirettamente, nel meccanismo d’azione anche di altri stabilizzatori dell’umore e come costituisca quindi un target molecolare promettente per il possibile sviluppo di nuovi farmaci indicati nel trattamento del DB.
Impiego del Litio nella Pratica Clinica: Monitoraggio e Aderenza
Nonostante il gran numero di prove a sostegno dell’efficacia del litio nel DB, questo farmaco presenta una serie di criticità e di problematiche di gestione che ne hanno spesso limitato il largo impiego nella pratica clinica. Una questione ancora controversa riguarda la concentrazione plasmatica ottimale del composto che consenta di mantenerne l’efficacia terapeutica con il minor numero possibile di effetti collaterali. Numerosi studi hanno riportato che basse concentrazioni plasmatiche (0,4-0,6 mEq/L) sono associate ad una percentuale più alta di ricadute, mentre a concentrazioni di 0,8-1,0 mEq/L questo rischio è significativamente più basso. Concentrazioni sieriche ai limiti più alti di questo intervallo terapeutico, tuttavia, possono essere associate a un maggior rischio di effetti collaterali e di tossicità. Le evidenze a disposizione sembrano quindi suggerire come il mantenimento dei valori di litiemia tra 0,6 e 0,8 mEq/L possa rappresentare un buon compromesso tra efficacia e tollerabilità.
Il monitoraggio periodico dei livelli ematici del litio risulta essenziale al fine di prevenirne la tossicità e minimizzare il rischio di comparsa di effetti collaterali. Se viene messa in atto una rigorosa sorveglianza dei pazienti in trattamento, anche la presenza di patologie mediche concomitanti o di anormalità negli indici di laboratorio non costituisce una controindicazione assoluta all’utilizzo del litio; sono necessarie peraltro una più attenta sorveglianza medica, più frequenti determinazioni della litiemia e talora l’utilizzo di dosi più basse del farmaco. Il rischio di tossicità e la necessità di un monitoraggio nel lungo termine non dovrebbero pertanto costituire una ragione per trascurare l’utilizzo di questo composto, in considerazione dei dati sull’efficacia e del fatto che la valutazione dei suoi livelli ematici è semplice, accurata e poco costosa. È inoltre ampiamente documentato come lo stretto monitoraggio dei pazienti in trattamento con litio influisca favorevolmente sulla risposta terapeutica.
Strategie di Supporto e Autogestione
È dimostrato che tenere comportamenti regolari rispetto all’alimentazione, al sonno e, più in generale, rispetto alle proprie attività, può risultare utile nell’evitare gli eccessivi squilibri dell’umore. Perciò, è utile che il soggetto tenga un diario delle emozioni e delle attività affinché non si abbandoni a comportamenti eccessivi. Il protocollo Mindfulness Based Cognitive Therapy (MBCT) rappresenta un metodo efficace per sviluppare un atteggiamento di accettazione radicale di sé. Segnalare immediatamente eventuali dubbi sugli effetti collaterali. Evitare di interrompere un farmaco senza prima parlare con un medico.
È fondamentale non assumere alcol e droghe, dormire un numero di ore adeguato, evitare gli stress, fare sport. Alcol e droga sono fattori che spesso slatentizzano la malattia, di solito intorno ai vent'anni. In più, serve gioco di squadra coi familiari, per cogliere i segnali di episodi depressivi o maniacali, come l'irritabilità.
Superare lo Stigma e Promuovere la Consapevolezza
Il disturbo bipolare è ad alto tasso di ricaduta, come tutti i disturbi dell’umore. Parlare liberamente dei disagi mentali può ridurre di tanto il peso che li accompagna. Il disturbo bipolare, se curato, non inficia l’efficienza. Chi ce l’ha è una persona normale, solo più fragile. Il sogno è che, attraverso la sensibilizzazione e la condivisione delle esperienze, si possa arrivare a un punto in cui le persone con disturbo bipolare non si sentano più marchiate, ma comprese e supportate. La consapevolezza che persone di successo e creatività come Winston Churchill e Ernest Hemingway potrebbero aver convissuto con questo disturbo, sebbene in forme diverse, dimostra che, se ben curato, il disturbo bipolare non necessariamente arresta la creatività o la capacità di contribuire alla società.