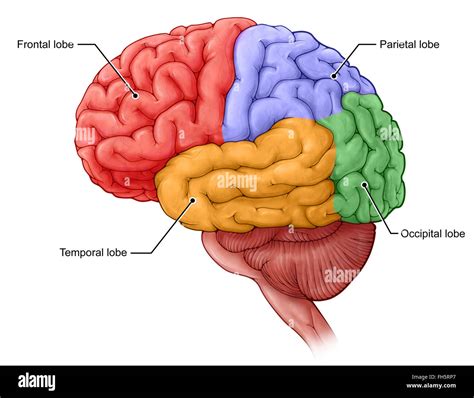
La schizofrenia, una complessa e debilitante malattia psichiatrica, si manifesta attraverso una vasta gamma di sintomi che incidono profondamente sulla percezione della realtà, sul pensiero, sulle emozioni e sul comportamento dell'individuo. Uno degli aspetti più studiati e affascinanti di questo disturbo riguarda la compromissione del pensiero astratto, una funzione cognitiva superiore che permette di elaborare concetti complessi, cogliere relazioni logiche, utilizzare simboli e comprendere metafore. La difficoltà o l'incapacità di pensare in modo astratto, invece di concentrarsi sull'esperienza fisica immediata o su oggetti concreti, rappresenta un sintomo chiave che riflette una disfunzione nelle aree cerebrali deputate all'integrazione delle informazioni, in particolare i lobi frontali.
La Natura Multiforme della Psicosi
È fondamentale comprendere che l'esperienza psicotica non è monolitica. Può manifestarsi come un episodio transitorio di poche ore, lasciando pochi o nessun residuo. In altri casi, può tradursi in anni di vita apparentemente normali, segnati solo da lievi difficoltà interpersonali e nella consapevolezza di sé. Al contrario, la schizofrenia può portare a una profonda e prolungata disgregazione della personalità, dove il contatto con la realtà si riduce a frammenti di lucidità in un mare di terrore e esperienze oniriche. Questa variabilità nella presentazione clinica sottolinea la complessità del disturbo e la necessità di approcci diagnostici e terapeutici personalizzati.
La disabilità sociale e la manifestazione di sintomi negativi, come l'apatia e la ridotta espressione emotiva, possono comparire significativamente prima dell'esordio conclamato della psicosi, talvolta 5-6 anni prima, suggerendo un lungo prodromo della malattia.
Modelli Teorici: Dal Quasi-Dimensionale al Completamente Dimensionale
Nel corso del tempo, la comprensione della schizofrenia ha visto una revisione teorica, influenzata da studi su larga scala che hanno evidenziato come esperienze "psicosi-simili" possano essere relativamente comuni anche nella popolazione generale.
Il modello quasi-dimensionale, derivato dal lavoro di Meehl, postula l'esistenza di un "schizogene autosomico dominante" che causa un'aberrazione nelle sinapsi neurali, portando a un difetto neurointegrativo definito "schizotassia". Questa, a sua volta, darebbe origine alla "schizotipia", una personalità caratterizzata da ambivalenza, deriva avversiva, dereismo, autismo e slittamento cognitivo. La schizotipia è considerata una condizione necessaria ma non sufficiente per l'emergere della sintomatologia psicotica.
Il modello completamente dimensionale, proposto da Claridge, ipotizza invece che i sintomi psicotici esistano lungo un continuum nell'intera popolazione. Secondo Claridge, la natura adattiva o dannosa dei sintomi psicotici dipenderebbe dalla variazione simultanea di altre caratteristiche, come l'intelligenza. Individui altamente creativi, pur mostrando tratti schizofrenici come l'isolamento e l'instabilità emotiva, non diventano clinicamente psicotici grazie all'intelligenza che fornisce una sorta di "immunità" attraverso una solida struttura intellettuale e riserve cognitive.
La Disgregazione Interna: Sintomi e Manifestazioni
All'interno dell'organizzazione schizotipica, si osserva una "carenza di piacere integrativo", che si traduce in una capacità difettosa di provare gioia, avversione interpersonale e appiattimento affettivo, spesso accompagnati da marcata ansia sociale o ipersensibilità al rifiuto. Questo può evolvere verso una disorganizzazione graduale o stabile che porta a un esteso disturbo propriocettivo, a una consapevolezza corporea distorta e a una degradazione del pensiero, che può regredire verso uno stile di pensiero magico infantile o progredire verso la comparsa di allucinazioni e deliri.
Soggetti con attenuated psychotic symptoms (APS) manifestano sintomatologia positiva senza raggiungere la gravità necessaria per una diagnosi di primo episodio psicotico. Altri ancora presentano Brief Limited Intermittent Psychotic Symptoms (BLIPs), episodi psicotici di breve durata e intermittenti che tendono a risolversi spontaneamente entro una settimana.
Il sovraccarico di informazioni da elaborare in una persona vulnerabile può favorire l'emergere di questi sintomi. Al contrario, condizioni ambientali e individuali favorevoli, come un forte supporto sociale e buone abilità sociali e di problem-solving, possono aiutare a gestire tali vulnerabilità. La reazione del soggetto ai sintomi di base sembra giocare un ruolo cruciale nella progressiva manifestazione delle caratteristiche cardinali della psicosi schizofrenica.
Tra le manifestazioni cognitive si annoverano:
- Perseverazione di contenuti di coscienza emotivamente neutri: la ripetizione ossessiva di pensieri insignificanti o immagini mentali ("devo sempre rimuginare su ciò che ho appena detto").
- Affollamento dei pensieri, fuga del pensiero: un "caos" di pensieri non correlati tra loro ("se sono stressato, la mia mente diventa caotica e ho forti difficoltà a pensare in modo continuo").
- Ridotta capacità di discriminare tra immaginazione e percezioni, ricordi e fantasie: "ho pensato ai miei nonni, poi è successa una cosa strana: non ricordavo se conoscevo bene i miei nonni, se erano reali o se erano solo nella mia immaginazione."
Le idee di riferimento (IR) sono un tipo di elaborazione autoreferenziale definita come auto-attribuzioni su ciò che accade nell'ambiente sociale. Kapur (2003) ha suggerito che la salienza anomala consista in un cambiamento motivazionale e attenzionale verso stimoli ambientali, rendendo stimoli neutri e irrilevanti anormalmente salienti.
Sintomi Negativi e Impatto sulla Vita Quotidiana
I sintomi negativi, sebbene inclusi nei criteri diagnostici del DSM-5 per la schizofrenia, non sono sempre considerati nella valutazione dei pazienti a rischio, nonostante siano spesso la motivazione principale per la richiesta di aiuto. Si manifestano precocemente, 4-6 anni prima del primo esordio e 2 anni prima dei sintomi positivi. La gravità dei sintomi negativi è associata a esiti negativi quali un più scarso funzionamento sociale, anedonia sociale e una maggiore compromissione neurocognitiva.
L'aumento della ospedalizzazione psichiatrica e del trattamento ambulatoriale di salute mentale è un dato preoccupante. La presa in carico di giovani con ritiro e disagio sociale è complessa e richiede un approccio integrato e multi-componenziale.
VITO MIRIZIO Intervento precoce nelle psicosi
Strategie di Intervento e Supporto
Gli interventi psicoterapeutici basati sull'evidenza rappresentano la prima linea di trattamento, con la Terapia Cognitivo-Comportamentale (CBT) individuale che si dimostra uno strumento potente di protezione, cambiamento e prevenzione. In sinergia con interventi di integrazione sociale e quelli rivolti all'ambiente di riferimento, la CBT può ridurre significativamente il rischio di transizione alla psicosi e limitare il disagio associato a sintomi depressivi e ansiosi in comorbidità.
Un assessment e un intervento multicomponenziale con sostegno al ruolo sociale sono fondamentali. La valutazione del funzionamento pre-morboso e dei bisogni specifici tramite questionari validati (GAF, SOFAS e WHO/DAS-II) è essenziale.
Particolare attenzione deve essere rivolta a migranti e figli di migranti, soggetti con devianza e antisocialità, e persone con dipendenze, con la necessità di un lavoro integrato con equipe di etnopsichiatria, consultori e servizi sociali.
Terapia Farmacologica: Un Approccio Individualizzato
Le risposte agli interventi farmacologici non sono univoche e vanno valutate caso per caso. Il razionale nell'impiego di una terapia psicofarmacologica deve essere individualizzato, prendendo in considerazione la possibilità di ridurre la transizione verso un esordio psicotico, il trattamento dei sintomi prodromici e le frequenti comorbilità.
Antipsicotici di seconda generazione (come risperidone e olanzapina), ma anche aloperidolo e amisulpride, sono stati studiati per ritardare, ma non prevenire, l'esordio psicotico. Il loro impiego, data la potenziale insorgenza di effetti collaterali, dovrebbe essere riservato a casi specifici e a manifestazioni sintomatologiche più gravi.
La Compromissione del Pensiero Astratto nella Schizofrenia
La compromissione del pensiero astratto è una condizione clinica caratterizzata da un'incapacità o ridotta capacità di elaborare concetti non direttamente legati all'esperienza fisica immediata o a oggetti concreti. Nel contesto neuropsicologico, il pensiero astratto è una delle funzioni cognitive superiori più complesse, che permette di cogliere relazioni logiche, utilizzare simboli, comprendere metafore, generalizzare concetti e pianificare il futuro.
Questa condizione non è una malattia a sé stante, ma un sintomo che indica una disfunzione nelle aree cerebrali deputate all'integrazione delle informazioni, in particolare i lobi frontali. Le cause possono essere molteplici:
- Neurologiche: Malattie neurodegenerative come l'Alzheimer e la demenza frontotemporale; lesioni cerebrali acquisite (ictus).
- Psichiatriche: La schizofrenia è la patologia in cui questa compromissione è più studiata, con un pensiero che diventa frammentato e concreto.
La compromissione del pensiero astratto si manifesta attraverso segnali osservabili in test clinici e nella vita quotidiana:
- Pensiero concreto: Incapacità di comprendere metafore, proverbi o concetti astratti.
- Difficoltà nel problem solving: Incapacità di trovare soluzioni alternative quando la strategia abituale fallisce.
- Pensiero illogico o disorganizzato: Difficoltà nel mantenere una sequenza logica di pensieri.
- Difficoltà nella categorizzazione e nella definizione: Incapacità di raggruppare oggetti in categorie astratte o di fornire definizioni non essenzialiste.
L'esame principale per valutare questa compromissione è la valutazione neuropsicologica, che utilizza test standardizzati come il Test delle Somiglianze. Esami di imaging cerebrale (come la Risonanza Magnetica) possono aiutare a identificare la causa organica del deficit.
Il trattamento dipende dalla patologia sottostante e può includere la Riabilitazione Cognitiva per stimolare le funzioni residue e insegnare strategie di compensazione. La terapia farmacologica non ha farmaci specifici per ripristinare il pensiero astratto, ma può essere utilizzata per trattare le condizioni sottostanti.
La prognosi varia considerevolmente in base all'eziologia. Nelle malattie neurodegenerative, il decorso è progressivo. È fondamentale rivolgersi a un medico o a uno specialista in caso di persistenti cambiamenti nelle capacità di ragionamento.
Il DSM-5, il manuale diagnostico e statistico dei disturbi mentali, fornisce i criteri diagnostici per la schizofrenia. I disturbi della forma del pensiero, come l'eloquio disorganizzato, sono un elemento centrale. Il paziente schizofrenico può presentare un modo di argomentare poco chiaro, con nessi associativi allentati (deragliamento del pensiero), risposte non pertinenti (tangenzialità) o, nelle forme più gravi, un eloquio incomprensibile e frammentato (insalata di parole).
Diversi modelli interpretativi cercano di spiegare queste alterazioni, suggerendo che il pensiero schizofrenico si discosti dai principi della logica aristotelica, commettendo errori nel passare dall'identità dei predicati all'identità dei soggetti.
La Centralità del Sé e la Fenomenologia della Schizofrenia
La schizofrenia è emblematica dell'esperienza del distacco dalla realtà propria degli stati psicotici. La ricerca si è concentrata sulla fenomenologia della malattia, indagando le alterazioni del Sé. Già Bleuler considerava i disturbi del Sé come sintomi fondamentali, descrivendo un "ego" che subisce molteplici alterazioni, come la scissione e la perdita della direzione del pensiero.
Il senso del sé, inteso come fondamento dell'esperienza quotidiana, è stato sempre più indagato nella schizofrenia. L'attenzione sulla coscienza e sulla soggettività, trascurata per decenni, sta vivendo una riscoperta nella filosofia della mente, nelle scienze cognitive e nelle neuroscienze.
Il concetto di malattia mentale, e in particolare di schizofrenia, si fonda sulle alterazioni dell'esperienza, dei sensi e delle espressioni, inclusa l'alterazione della coscienza. La nozione di schizofrenia si è cristallizzata in una serie di descrizioni fenomenologiche che cercano un modello o un "Gestalt" fenotipico caratteristico. Il concetto di Gestalt si riferisce all'unità o all'organizzazione intrinseca di fattori fenomenologici interconnessi.
L'assenza di consapevolezza del Sé nella schizofrenia assume un rilievo determinante nella riluttanza del paziente ad accettare e aderire alla cura, portando a problemi di non compliance terapeutica e a un elevato tasso di ricadute. Lo scarso insight, talvolta descritto come "sigillatura" o "evasione", può essere una strategia di coping per evitare i sintomi depressivi derivanti dalla consapevolezza di una malattia cronica.
I sintomi di "primo rango" di Kurt Schneider, considerati "positivi", potrebbero riflettere l'assenza di qualcosa di normalmente presente, come il senso di proprietà o di controllo intenzionale.
Biosemiotica e l'Ordo Amoris nella Schizofrenia
La proposta di una "Biosemiotica e psicopatologia dell'ordo amoris" cerca di superare la cecità selettiva nell'analisi della schizofrenia, esaminando gli aspetti della prospettiva scheleriana con maggiori ripercussioni cliniche. L'idea centrale è che il concetto di intersoggettività, pur fondamentale, non sia sufficiente a spiegare la rete di interdipendenza affettiva tra organismi viventi.
L'organismo vivente è caratterizzato da un'affettività primordiale, la capacità di interagire con il piano espressivo della vita. L'essere umano si differenzia per la sua capacità di auto-riflessione. Un alterato funzionamento dell' ordo amoris può spiegare alcune forme di psicopatologia, inclusa l'esperienza schizofrenica, caratterizzata dalla difficoltà di entrare in relazione e di creare una sintonizzazione affettiva con gli altri.
Jaspers collocò nella schizofrenia un limite alla capacità di comprendere il paziente, mentre Rümke parlò di Praecox Gefühl (sentimento di Praecox) come aspetto centrale del contro-transfert con i psicotici. Nonostante la psicopatologia abbia superato l'idea di un limite invalicabile, permane l'esperienza di incomunicabilità.
Il delirio è stato reso emblema di questa incapacità di dialogare, ma è solo un esempio di una difficoltà di sintonizzazione che si colloca anche a livello pre-discorsivo. La proposta di Saas sull'iper-riflessività degli schizofrenici suggerisce che, in contrasto con l'eccesso di irrazionalità, il mondo schizofrenico sia caratterizzato da un difetto dell'esperienza pre-riflessiva e della sintonizzazione originaria con il mondo, portando a un'ipertrofia compensatoria della funzione riflessiva. Questo difetto deriva da un'alterazione della percezione cenestesica, che non fornisce una base solida per relazionarsi nel mondo.
In assenza di spontaneità e di inerire al mondo, il soggetto costruisce un castello di carte di spiegazioni razionali che conducono all'ideazione delirante. Nella schizofrenia paucisintomatica di Blankenburg, si osserva una "perdita dell'evidenza naturale". In generale, si identifica una difficoltà di sintonizzazione, specialmente a livello affettivo. L'incapacità di comprendere l'altro compromette ogni relazione, rendendo conto sia della tendenza al ritiro sociale sia della sovrasaturazione di significato degli atti altrui, che alimenta l'ideazione paranoidea.
Scheler anticipa la teoria dell'iper-riflessività ipotizzando che, nello schizofrenico, le condizioni del corpo vivo assumano una predominanza inusitata rispetto al senso dei movimenti corporei. La teoria delle percezioni di Scheler, mutata da Bergson, vede la percezione come un meccanismo di selezione, non di passiva acquisizione di informazioni. Nei pazienti psicotici, questo meccanismo è alterato: oggetti trascurabili vengono percepiti come espressivi e pregni di significato.
A questo livello della patologia schizofrenica, agisce un'alterazione a livello del Leib (corpo vivo), che non sarebbe più in grado di stabilire l'ordine di rilevanza della percezione. Questa fase, descritta come Wahnstimmung, è un momento in cui le cose del mondo appaiono strane, diverse, estranee e minacciose.
La schizofrenia implica un'alterazione della partecipazione affettiva al piano biosemiotico, con conseguente incapacità di risuonare in armonia con gli altri. Questa stortura è determinante nella ristrutturazione delirante dei significati del mondo. Il corpo vivo partecipa all'articolazione biosemiotica del mondo, fungendo da organizzatore delle sensazioni. La sua fantasia pulsionale (Triebphantasie) è in grado di anticipare l'esperienza.
La tradizione psicoanalitica descrive la psicosi come l'esplosione di una pulsione acefala. L'ipotesi è che l'incapacità di partecipare a una biosemiotica condivisa implichi la necessità di compensare razionalmente questa mancanza tramite l'iper-riflessività e l'assenza di direzioni per l'esperienza percettiva, con conseguente diffusione della pulsione e preponderanza della fantasia sulla realtà. L'impulso vitale si diffonde, il senso conferito al mondo si allarga a dismisura, per poi esaurirsi in un significato unico, rigido e delirante.
La perdita di energia libidica si traduce nell'incapacità di entrare in contatto con la realtà espressiva dell'altro. La schizofrenia corrisponderebbe a un disturbo della valueception: una distorta percezione valoriale, dove "l'apprensione del valore precede la percezione". L'importanza dei valori spirituali nell'ideazione psicotica non porta a un'apertura al mondo, ma a una progressiva astrazione che perde il contatto con i valori vitali, destrutturando l' ordo amoris.
Questa sproporzione ricorda l'esaltazione fissata di Binswanger, dove la schizofrenia vede una preminenza della teorizzazione astratta sullo slancio esperienziale. Il soggetto si ritrova a un'altezza di pensiero sganciata dalla sua esperienza personale, incapace di proseguire o rinunciare, "fissandosi" su una prospettiva rigida e distorta.
Al disturbo della valueception si assocerebbe la difficoltà di metabolizzare la dimensione valoriale ed espressiva dell'interazione con il mondo. La desincronizzazione dell'esperienza psicotica rispetto al senso comune sarebbe il risultato dell'incapacità di metabolizzare i valori spirituali in riferimento all' ordo amoris.
Decostruendo le funzioni psichiche superiori e l' ordo amoris, la schizofrenia frammenta la persona, che perde il senso di sé e il confine tra sé e il mondo circostante, divenuto invadente e influenzante, foriero di esperienze di passività. Il soggetto schizofrenico non accede al co-sentire con gli altri, ma l'indefinitezza dei suoi confini lo espone a un'identificazione unipatica con determinati personaggi.
L'alterazione cenestesopatica potrebbe essere la conseguenza della decostruzione di ogni livello dell'esperienza fino al disembodiment. La proposta di Scheler apre nuove prospettive alla psicopatologia, arricchendo il tessuto teorico della fenomenologia clinica e illuminando l'esperienza della desincronizzazione nell'incontro con un paziente schizofrenico.
Questa difficoltà di comprensione non si limita all'aspetto linguistico, sebbene i disturbi formali del pensiero e l'eloquio siano centrali nella psicopatologia schizofrenica. L'incomunicabilità investe l'intero tessuto espressivo. La stortura originaria che devia ogni veicolo espressivo va collocata in un orizzonte biosemiotico più vasto. L'esperienza pre-riflessiva, compromessa nell'esperienza schizofrenica, è a sua volta codificata dal linguaggio e si manifesta a livello pre-linguistico e pre-discorsivo.
tags: #schizofrenia #e #pensiero #astratto