Il sanguinamento dal naso, noto come epistassi, è un disturbo comune che può avere molteplici cause, alcune banali e altre potenzialmente indicative di condizioni mediche sottostanti. Negli ultimi anni, l'attenzione scientifica si è concentrata anche su un possibile legame tra l'uso di alcuni farmaci antidepressivi, in particolare gli inibitori selettivi della ricaptazione della serotonina (SSRI), e l'aumentata incidenza di episodi emorragici, inclusa l'epistassi. Comprendere questa complessa interazione è fondamentale per pazienti e clinici al fine di gestire al meglio i rischi e adottare le strategie terapeutiche più appropriate.
La Serotonina e il suo Ruolo nell'Emostasi
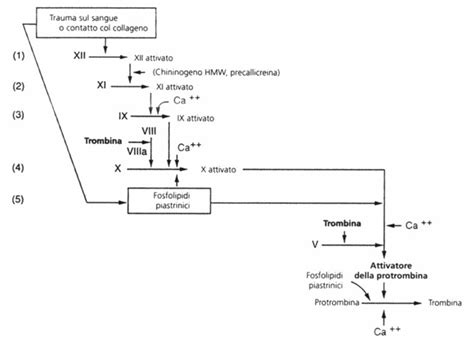
La serotonina (5-HT) è un neurotrasmettitore cruciale per il sistema nervoso centrale, ma la sua presenza ubiquitaria nell'organismo la rende protagonista anche in numerosi altri processi biologici, tra cui l'emostasi, il complesso meccanismo che arresta le emorragie. Le piastrine, elementi fondamentali nella coagulazione del sangue, svolgono un ruolo attivo nel rilascio di serotonina. Sebbene le piastrine non producano direttamente la 5-HT, esse sono in grado di catturare e immagazzinare quella rilasciata dalle cellule cromaffini. Il rilascio di serotonina da parte delle piastrine favorisce l'aggregazione piastrinica, un passaggio essenziale per la formazione del coagulo.
SSRI e il Rischio Emorragico: Evidenze dalla Ricerca
Diversi case report hanno sollevato la possibilità di un legame tra l'assunzione di antidepressivi SSRI e la comparsa di manifestazioni emorragiche. Tra queste, sono state segnalate ecchimosi, epistassi, menorragia (sanguinamento mestruale abbondante), petecchie (piccole macchie rosse o violacee sulla pelle dovute a emorragie sottocutanee), emorragie oculari, intestinali, rettali e cerebrali, oltre a un prolungamento del tempo di sanguinamento. Questa preoccupazione è riflessa anche nei riassunti delle caratteristiche tecniche di tutti gli SSRI, che includono un'avvertenza a prestare particolare attenzione nei pazienti con storia di sanguinamento o in trattamento con farmaci che influenzano l'aggregazione piastrinica.
I dati pubblicati sulla correlazione tra uso di SSRI e sanguinamento gastrointestinale provengono prevalentemente da studi osservazionali. Tuttavia, questi studi spesso presentano limitazioni significative, come la carenza di informazioni dettagliate su potenziali fattori confondenti. Tra questi, i trattamenti concomitanti (ad esempio, l'uso di corticosteroidi, anticoagulanti, aspirina o altri farmaci antinfiammatori non steroidei - FANS), la presenza di patologie sottostanti, o altri fattori associati sia alla depressione che al sanguinamento gastrointestinale superiore (come le privazioni sociali o l'alcolismo) rendono difficile stabilire nessi causali definitivi e apportare gli aggiustamenti necessari nelle analisi.
Uno studio caso-controllo ha confrontato 1.651 pazienti con sanguinamento gastrointestinale superiore con 10.000 soggetti senza sanguinamento, selezionati casualmente da un database del servizio sanitario inglese. Questa ricerca epidemiologica ha rivelato che i pazienti con sanguinamento avevano una probabilità 3 volte superiore di aver ricevuto una prescrizione di SSRI nei 30 giorni precedenti rispetto ai controlli appaiati per età e sesso (3,1% vs. 1,0%). Dopo aver effettuato aggiustamenti per età, sesso, anno, precedenti malattie del tratto gastrointestinale superiore, fumo, uso di aspirina, anticoagulanti e corticosteroidi, il rischio di sanguinamento associato all'uso di SSRI da soli è risultato 2,6 volte superiore rispetto ai non utilizzatori.
Un altro studio retrospettivo di coorte, condotto in Canada su una popolazione di oltre 300.000 utilizzatori di antidepressivi di età superiore ai 65 anni, osservati per un totale di 130.000 pazienti/anno, ha riportato un'incidenza di ricoveri ospedalieri per sanguinamento del tratto superiore dell'apparato gastrointestinale pari a 7,3 per 1.000 pazienti/anno. Questo studio ha anche classificato gli antidepressivi in base alla loro affinità per il trasportatore della serotonina. Gli SSRI convenzionali (fluoxetina, paroxetina e sertralina) e la clomipramina sono stati inseriti nel gruppo di farmaci con "elevata affinità". L'amitriptilina, la fluvoxamina, l'imipramina e la venlafaxina sono stati collocati nel gruppo con "affinità intermedia", mentre amoxapina, bupropione, desipramina, doxepina, nefazodone, nortriptilina, maprotilina, protriptilina, trazodone e trimipramina sono stati classificati tra quelli con "ridotta affinità". L'incidenza di sanguinamento gastrointestinale richiedente l'ospedalizzazione è risultata di 7,9 per 1.000 pazienti/anno nel gruppo ad elevata affinità, 7,4 nel gruppo ad affinità intermedia e 6,6 per il gruppo a ridotta affinità. Dopo aggiustamenti per età o per precedente episodio emorragico gastrointestinale, la variazione tendenziale è stata statisticamente significativa. Il rischio aggiuntivo con gli antidepressivi dotati di elevata affinità è risultato massimo tra i pazienti con più di 80 anni (14,7 ricoveri per 1.000 pazienti/anno contro 10,6 per i farmaci con ridotta affinità). Nei pazienti con storia di emorragia gastrointestinale, l'incidenza di ospedalizzazione per sanguinamento è stata di 40,3 per 1.000 pazienti/anno con i farmaci ad elevata affinità rispetto a 28,6 con i farmaci dotati di ridotta affinità.
Ricercatori danesi hanno condotto uno studio di coorte su 26.005 utilizzatori di farmaci antidepressivi (entro 90 giorni dalla prescrizione), utilizzando una banca dati di prescrizioni e un registro di dimissione ospedaliera. L'uso di aspirina a basse dosi ha aumentato il rischio di epistassi di 2,5 volte rispetto ai non utilizzatori; l'uso di FANS diversi dall'aspirina di 4,5 volte. L'uso combinato di un SSRI e di aspirina ha aumentato il rischio di 5,2 volte rispetto ai non utilizzatori, mentre l'uso combinato di SSRI e di un FANS diverso dall'aspirina ha incrementato il rischio di 12,2 volte. Il rischio è risultato aumentato anche con l'impiego di antidepressivi non selettivi (amitriptilina, dosulepina, doxepina, imipramina e lofepramina), ma in misura inferiore rispetto agli SSRI (2,3 volte il rischio per i non utilizzatori).
In sintesi, sulla base di questi studi osservazionali, sembra confermato che gli SSRI possano aumentare il rischio di sanguinamento gastrointestinale di circa 3 volte rispetto ai pazienti che non utilizzano questi farmaci. Il rischio assoluto risulta generalmente basso, quantificabile in circa 3 episodi di sanguinamento gastrointestinale in più richiedenti l'ospedalizzazione per 1.000 pazienti per anno di trattamento. Tuttavia, il rischio relativo è comparabile a quello dei pazienti che assumono aspirina o altri FANS. È emerso che l'uso di un SSRI sembra comportare un rischio superiore di sanguinamento rispetto ad altre classi di antidepressivi nei pazienti anziani, in particolare negli ultra-ottantenni o in quelli con una storia di sanguinamento gastrointestinale. Questo rischio sembra ulteriormente aumentare se l'SSRI viene assunto in concomitanza con aspirina o un altro FANS.
Gli antidepressivi SSRI e i loro effetti collaterali
Cause Comuni di Epistassi Indipendenti dai Farmaci
Prima di addentrarci nei rimedi specifici legati all'uso di farmaci, è importante considerare le cause più frequenti di epistassi che non sono direttamente correlate all'assunzione di SSRI o anticoagulanti.
Fattori Ambientali:
- Variazioni climatiche: Climi freddi e secchi, o caldi e poco umidi, possono favorire la secchezza della mucosa nasale, rendendola più suscettibile a piccole lesioni e sanguinamenti. Le variazioni significative di temperatura o dei livelli di umidità sono quindi un fattore da considerare.
- Allergie: La rinite allergica e non allergica può causare infiammazione e congestione della mucosa nasale. L'irritazione cronica e lo sfregamento o soffiarsi il naso con forza per alleviare i sintomi possono portare a sanguinamenti. Anche alcuni farmaci antiallergici, come decongestionanti e antistaminici, possono seccare la mucosa nasale, aumentando il rischio.
- Infezioni: Raffreddori e sinusiti causano infiammazione e irritazione delle vie nasali, aumentando la probabilità di epistassi.
Traumi Locali:
- Soffiare il naso con forza: Un gesto comune ma che può facilmente danneggiare i fragili capillari della mucosa nasale.
- Stuzzicare il naso: L'abitudine, soprattutto nei bambini, di inserire le dita nelle narici può causare lesioni.
- Corpi estranei nel naso: Soprattutto nei bambini, l'inserimento di piccoli oggetti nel naso può provocare irritazione e sanguinamento.
- Traumi facciali: Un colpo al naso o al volto può facilmente causare epistassi.
- Uso errato di spray nasali: L'applicazione scorretta o eccessiva di spray nasali topici può irritare la mucosa.
Fattori Anatomici:
- Setto nasale deviato: Una deviazione del setto nasale può alterare il flusso dell'aria e causare secchezza in alcune aree, rendendole più predisposte al sanguinamento.
- Polipi nasali: Queste escrescenze benigne possono causare irritazione e sanguinamento.
- Tumori nasali: Sebbene rari, i tumori nasali possono manifestarsi con epistassi persistenti o ricorrenti.
Condizioni Mediche Sistemiche:
- Ipertensione arteriosa: La pressione alta può aumentare la fragilità dei vasi sanguigni nasali.
- Disturbi della coagulazione: Condizioni come l'emofilia o la malattia di von Willebrand compromettono la capacità del sangue di coagulare, rendendo più frequenti e difficili da fermare le emorragie.
- Malformazioni vascolari: Presenza di vasi sanguigni anomali nel naso.
- Patologie cardiovascolari: In alcuni casi, possono essere associate a un aumentato rischio emorragico.
- Gravidanza: I cambiamenti ormonali e l'aumento del volume sanguigno durante la gravidanza possono predisporre all'epistassi.
- Leucemia: Questa forma di cancro del sangue può compromettere la produzione di piastrine e la coagulazione.
Stile di Vita:
- Abuso di alcol: L'alcol può interferire con la coagulazione del sangue e causare dilatazione dei vasi sanguigni superficiali.
- Fumo e droghe da sniffare (es. cocaina): Possono irritare gravemente la mucosa nasale.
Epistassi e Terapia Anticoagulante: Un Circolo Vizioso
Oggi un numero sempre maggiore di persone assume farmaci anticoagulanti, il cui scopo è ridurre la capacità del sangue di formare coaguli. Questa terapia è essenziale in condizioni come tromboflebiti, fibrillazione atriale e alcune malattie del sangue, per prevenire complicanze gravi. Tuttavia, la terapia anticoagulante, come tutte le terapie, comporta potenziali effetti collaterali, tra cui il sanguinamento nasale.
La mucosa nasale svolge un ruolo fondamentale nell'umidificare l'aria che respiriamo, cedendo fino a 1,5 litri d'acqua al giorno. Questo processo, unito al continuo lavoro di climatizzazione di 6-8 litri d'aria al minuto, può portare a secchezza e piccole rotture della mucosa. Normalmente, piastrine e fibrina sigillano rapidamente queste microlesioni. Nei pazienti in terapia anticoagulante, questo meccanismo è compromesso.
La particolarità del sanguinamento nasale in corso di trattamento anticoagulante risiede nel fatto che qualsiasi tentativo di bloccare l'emorragia (come tamponamento o cauterizzazione) può causare nuove microlesioni alla mucosa. Queste, a loro volta, possono aumentare la frequenza e l'intensità delle emorragie, innescando un vero e proprio circolo vizioso.
Gestione e Rimedi dell'Epistassi
La gestione dell'epistassi dipende dalla sua causa, dalla gravità e dalle condizioni mediche del paziente.
Primo Soccorso e Gestione Domestica:Nella maggior parte dei casi, l'epistassi può essere gestita efficacemente a casa.
- Posizione: Sedersi dritti e inclinare leggermente la testa in avanti. Questo impedisce al sangue di defluire nella gola, evitando il rischio di soffocamento o vomito. È fondamentale evitare di sdraiarsi o inclinare la testa all'indietro.
- Compressione: Pizzicare saldamente entrambe le narici con il pollice e l'indice, premendo sulla parte anteriore del setto nasale. Mantenere la pressione costante per almeno 10-15 minuti. Respirare con la bocca durante questo intervallo.
- Raffreddamento: Applicare un impacco freddo sulla fronte, sul ponte nasale e sulla parte posteriore del collo può aiutare a restringere i vasi sanguigni.
- Evitare manovre dannose: Non inserire garze o tamponi nelle narici, poiché potrebbero causare ulteriori danni alla mucosa durante la rimozione. Non soffiare il naso con vigore.

Prevenzione:Per i soggetti predisposti all'epistassi, alcune misure preventive possono essere utili:
- Mantenere un ambiente domestico umido, soprattutto durante i mesi invernali o in climi secchi.
- Bere abbondante acqua per mantenere una buona idratazione generale e delle mucose.
- Evitare situazioni che possono favorire la congestione nasale o la rottura dei capillari, come l'eccessiva esposizione al sole o al calore.
- Utilizzare spray nasali salini per mantenere umida la mucosa, se necessario.
- Evitare di stuzzicare il naso o soffiarlo con troppa forza.
Quando Consultare un Medico:È opportuno consultare un medico o recarsi al Pronto Soccorso nei seguenti casi:
- L'emorragia è molto intensa.
- Il sanguinamento non si arresta dopo 20-30 minuti di compressione continua.
- L'epistassi si verifica frequentemente.
- Si sospetta un'epistassi posteriore (sangue che cola in gola).
- Si soffre di ipertensione arteriosa o disturbi della coagulazione.
- L'epistassi è associata a trauma cranico o facciale significativo.
- Si stanno assumendo farmaci anticoagulanti o antiaggreganti piastrinici.
Approfondimenti Medici e Trattamenti:
La specialità medica che si occupa delle problematiche di orecchio, naso e gola è l'otorinolaringoiatria. Una visita otorinolaringoiatrica è fondamentale per accertare la causa dell'epistassi, soprattutto se ricorrente o grave. Il medico porrà domande dettagliate sulla frequenza, durata, quantità di sangue perso e narice interessata. L'esame endoscopico dell'interno del naso può fornire informazioni preziose. In alcuni casi, possono essere necessari ulteriori accertamenti come TAC del naso e dei seni paranasali o analisi del sangue.
Il trattamento specifico dipenderà dalla diagnosi e può includere:
- Spray nasali e terapie topiche: Per idratare e proteggere la mucosa.
- Cauterizzazione: Procedura che utilizza calore o sostanze chimiche per sigillare i vasi sanguigni sanguinanti.
- Tamponamento nasale: Inserimento di garze speciali per esercitare pressione sul vaso sanguinante.
- Intervento chirurgico: Nei casi più rari e resistenti ai trattamenti conservativi, può essere necessario un intervento mininvasivo per isolare e riparare il vaso sanguigno responsabile dell'emorragia.
Interazioni Farmacologiche Specifiche
È cruciale informare il proprio medico di tutti i farmaci, integratori (come ginkgo biloba o aglio, che possono influenzare la coagulazione) e prodotti da banco che si stanno assumendo. L'interazione tra SSRI e altri farmaci, o persino con alcuni alimenti e bevande (come alcol o pompelmo), può aumentare il rischio di effetti collaterali, inclusa l'epistassi. La valutazione medica è essenziale per identificare potenziali interazioni e, se necessario, modificare la terapia.
La comprensione delle cause dell'epistassi, sia quelle legate all'uso di farmaci che quelle indipendenti, unitamente all'adozione di corrette misure preventive e alla tempestiva consultazione medica quando necessario, rappresenta la strategia più efficace per gestire questo comune disturbo e minimizzare i rischi associati.
tags: #psicofarmaci #sangue #dal #naso