La schizofrenia è una condizione complessa e debilitante che colpisce milioni di persone in tutto il mondo, influenzando profondamente la loro percezione della realtà, il pensiero, le emozioni e il comportamento. Nonostante i progressi nella ricerca, la schizofrenia rimane una delle patologie psichiatriche più enigmatiche e dibattute. Questo articolo si propone di fornire una panoramica completa della schizofrenia, esplorando le sue manifestazioni, i fattori scatenanti, le opzioni di trattamento e l'importanza di un supporto adeguato per coloro che ne sono affetti e per i loro cari. L'obiettivo è promuovere una maggiore consapevolezza, ridurre lo stigma associato alla malattia e incoraggiare un dialogo aperto sulle sfide che le persone con schizofrenia affrontano quotidianamente.
Cos'è la Schizofrenia?
Il termine "schizofrenia" deriva dal greco "schizo" (dividere) e "phrenia" (mente), suggerendo una "mente divisa". Tuttavia, è fondamentale chiarire che la schizofrenia non implica una personalità multipla, ma piuttosto una disorganizzazione del pensiero e della percezione della realtà. Secondo il Manuale Diagnostico e Statistico dei Disturbi Mentali, Quinta Edizione (DSM-5), la schizofrenia è classificata tra i disturbi psicotici.
Per una diagnosi di schizofrenia, devono essere presenti sintomi significativi per la maggior parte del tempo per almeno sei mesi. Questi sintomi includono deliri, allucinazioni, disorganizzazione del discorso, comportamento motorio disorganizzato o catatonico e sintomi negativi come l'appiattimento affettivo e la riduzione delle funzioni cognitive. Questi sintomi possono alterare radicalmente la capacità di una persona di pensare, percepire e comportarsi in modo coerente con la realtà.
Dati Epidemiologici sulla Schizofrenia
La schizofrenia rappresenta una sfida sanitaria globale, colpendo circa lo 0,32% della popolazione mondiale, ovvero circa 24 milioni di persone. L'Organizzazione Mondiale della Sanità (OMS) sottolinea come questa condizione abbia un impatto significativo a livello individuale e sociale.
L'esordio della schizofrenia avviene tipicamente tra la tarda adolescenza e i primi anni dell'età adulta. L'età media di insorgenza è leggermente più precoce negli uomini (tra i 18 e i 25 anni) rispetto alle donne (tra i 25 e i 35 anni), come indicato dal DSM-5-TR. Queste differenze di genere possono influenzare la presentazione clinica e il decorso della malattia.
Sebbene la prevalenza sia simile tra uomini e donne, gli uomini tendono a manifestare sintomi più gravi. La schizofrenia si manifesta in tutte le culture e in tutti i gruppi socioeconomici, ma alcuni studi suggeriscono che fattori come l'urbanizzazione e l'appartenenza a minoranze etniche possano essere associati a un rischio aumentato.
L'impatto della schizofrenia sulla qualità della vita è profondo. Oltre ai sintomi psicotici, le persone affette possono sperimentare significative difficoltà nelle relazioni sociali, nella gestione delle attività quotidiane e nell'inserimento lavorativo. Questi dati evidenziano l'importanza cruciale di una diagnosi precoce e di un supporto adeguato per migliorare la prognosi e la qualità della vita delle persone con schizofrenia.
I Sintomi della Schizofrenia
I sintomi della schizofrenia sono eterogenei e possono variare notevolmente da individuo a individuo. Tradizionalmente, vengono classificati in sintomi positivi, negativi e cognitivi.
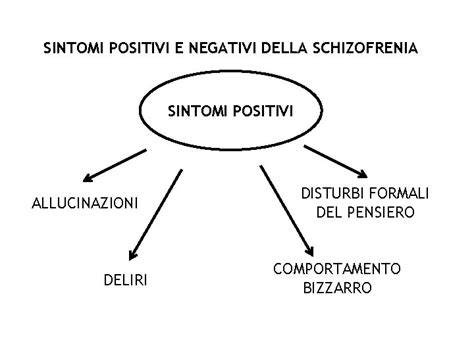
Sintomi Positivi
Questi sintomi rappresentano un'aggiunta o un'alterazione delle normali funzioni psichiche e includono:
- Deliri: Convinzioni false e irremovibili, spesso di natura persecutoria (sentirsi perseguitati), di grandezza (sentirsi superiori o speciali) o di riferimento (credere che eventi casuali abbiano un significato personale).
- Allucinazioni: Percezioni sensoriali che si verificano in assenza di uno stimolo esterno reale. Le allucinazioni uditive sono le più comuni, manifestandosi come voci che commentano, ordinano o dialogano. Possono verificarsi anche allucinazioni visive, olfattive, tattili o gustative.
- Disorganizzazione del pensiero e del linguaggio: Difficoltà nel mantenere un discorso coerente, con salti improvvisi da un argomento all'altro (tangenzialità, deragliamento), risposte incongrue o un linguaggio illogico.
- Comportamento disorganizzato o catatonico: Comportamenti imprevedibili, agitazione motoria, posture bizzarre o, al contrario, immobilità, mutismo e resistenza ai comandi (catatonia).

Sintomi Negativi
Questi sintomi implicano una riduzione o una perdita delle normali funzioni psichiche e possono essere più insidiosi e difficili da riconoscere rispetto ai sintomi positivi. Includono:
- Appiattimento affettivo: Una marcata riduzione nell'espressione delle emozioni, sia a livello verbale che mimico. La persona può apparire apatica, con un'espressione facciale inespressiva.
- Alogia: Una povertà del linguaggio, caratterizzata da risposte brevi, ritardi nell'eloquio o difficoltà a produrre discorsi articolati.
- Anedonia: L'incapacità di provare piacere nelle attività che in precedenza erano fonte di gioia, come hobby, relazioni sociali o cibo.
- Abulia/Apatia: Una mancanza di motivazione, iniziativa e interesse nel portare avanti compiti, anche quelli più semplici.
Sintomi Cognitivi
I deficit cognitivi sono una componente fondamentale della schizofrenia e influenzano significativamente il funzionamento quotidiano. Questi sintomi possono includere:
- Difficoltà di attenzione e concentrazione: Problemi a mantenere il focus su un compito, seguire una conversazione o processare informazioni.
- Compromissione della memoria di lavoro: Difficoltà a trattenere e manipolare informazioni per brevi periodi, essenziale per il ragionamento e la risoluzione di problemi.
- Deficit nelle funzioni esecutive: Problemi nella pianificazione, nell'organizzazione, nel ragionamento astratto e nella capacità di adattarsi a nuove situazioni.
- Difficoltà nella comprensione sociale: Problemi nell'interpretare le espressioni facciali, il tono della voce e le intenzioni altrui, compromettendo le interazioni sociali.
Esordio e Decorso della Schizofrenia
L'esordio della schizofrenia è spesso graduale e può essere preceduto da una fase prodromica, caratterizzata da cambiamenti sottili nel comportamento, nel pensiero e nelle emozioni. Questi segnali precoci possono includere:
- Cambiamenti nel pensiero: difficoltà logiche, pensieri disorganizzati.
- Isolamento sociale: ritiro dalle interazioni sociali.
- Difficoltà nel lavoro o negli studi: calo delle prestazioni, difficoltà di concentrazione.
- Disturbi del sonno: insonnia o eccessiva sonnolenza.
- Cambiamenti dell'umore: irritabilità, apatia.
- Strane convinzioni o irrazionalità.
- Ridotta espressione emotiva.
Il riconoscimento di questi sintomi prodromici è fondamentale per un intervento precoce, che può migliorare significativamente l'esito del trattamento.
Il decorso della schizofrenia varia. Negli uomini, l'esordio è tipicamente più precoce e il decorso tende ad essere più severo. Nelle donne, l'esordio può essere più tardivo e la prognosi spesso migliore, potenzialmente influenzata da fattori ormonali e da un maggiore supporto sociale.
Le Cause della Schizofrenia
La schizofrenia è una patologia multifattoriale, derivante da una complessa interazione di fattori genetici, biologici, ambientali e psicologici. Non esiste una singola causa, ma piuttosto una combinazione di elementi che aumentano la vulnerabilità individuale.
- Fattori Genetici: Esiste una chiara predisposizione genetica. Avere un parente di primo grado con schizofrenia aumenta significativamente il rischio. Tuttavia, la genetica da sola non è sufficiente; molti individui con una forte storia familiare non sviluppano mai la malattia.
- Fattori Biologici: Si ipotizza uno squilibrio di neurotrasmettitori nel cervello, in particolare la dopamina, e alterazioni nella struttura e nella connettività cerebrale. Fattori come complicanze durante la gravidanza e il parto, o infezioni virali contratte in utero, potrebbero giocare un ruolo.
- Fattori Ambientali: L'esposizione a stress significativi, traumi infantili, uso di sostanze stupefacenti (in particolare cannabis in adolescenza) e fattori socio-economici come la povertà e l'isolamento sociale sono stati associati a un aumento del rischio di sviluppare la schizofrenia, specialmente in individui geneticamente predisposti.

Schizofrenia Paranoide e Schizofrenia Affettiva
La schizofrenia paranoide è una delle presentazioni più comuni, caratterizzata principalmente da deliri e allucinazioni, spesso con una forte componente di sospettosità e persecuzione. I pazienti possono avere una percezione distorta della realtà, credendo di essere spiati, perseguitati o di essere oggetto di complotti.
La schizofrenia affettiva, o disturbo schizoaffettivo, si distingue per la coesistenza di sintomi sia della schizofrenia (deliri, allucinazioni, disorganizzazione) sia di disturbi dell'umore significativi (episodi depressivi maggiori o maniacali). La diagnosi richiede che i sintomi dell'umore siano presenti per la maggior parte della durata totale della malattia, ma anche che vi siano periodi in cui i sintomi psicotici si manifestano in assenza di un episodio dell'umore. Il trattamento per il disturbo schizoaffettivo spesso combina farmaci antipsicotici con antidepressivi e/o stabilizzatori dell'umore, oltre a psicoterapia e supporto comunitario.
Il Percorso di Cura: Centri Specializzati e Piani Assistenziali
Cercare aiuto per la schizofrenia è un passo cruciale e può essere un'esperienza difficile sia per chi soffre che per i suoi familiari. Fortunatamente, l'Italia dispone di una rete di centri specializzati riconosciuti per l'eccellenza nelle cure e per un approccio empatico e personalizzato.
Di cosa si occupano i centri per la cura della schizofrenia:Nei centri specializzati, team multidisciplinari composti da medici, psichiatri, psicologi, infermieri e assistenti sociali collaborano per offrire trattamenti efficaci e personalizzati. Il piano terapeutico è articolato in diverse fasi:
- Valutazione Iniziale: Analisi approfondita della storia clinica e dei sintomi specifici del paziente.
- Terapia Farmacologica: Gestione personalizzata dei farmaci antipsicotici, con monitoraggio dell'efficacia e degli eventuali effetti collaterali.
- Psicoterapia: Approcci come la terapia cognitivo-comportamentale (CBT) aiutano i pazienti a gestire i sintomi, le emozioni e le relazioni interpersonali.
- Supporto Familiare: Consulenza e strategie per coinvolgere attivamente i familiari nel percorso terapeutico, fornendo loro gli strumenti necessari per comprendere e supportare il congiunto.
- Riabilitazione Sociale: Attività pratiche volte a sviluppare competenze di autonomia, migliorare le relazioni interpersonali e favorire il reinserimento sociale e lavorativo.
Un elemento chiave è la continuità del trattamento: il team monitora costantemente i progressi e adatta il piano terapeutico alle esigenze in evoluzione del paziente. L'intervento tempestivo è fondamentale, poiché la durata della psicosi non trattata è associata a un decorso peggiore della malattia.
Benessere sociale, gestione clinica e sport: il progetto Triathlon nel paziente schizofrenico
Quando Rivolgersi a un Centro Specializzato
Il processo di cura inizia con il riconoscimento dei primi segnali, che possono manifestarsi in modo graduale e sottile. È importante prestare attenzione ai cambiamenti nel comportamento quotidiano:
- Cambiamenti nel comportamento: Ritiro sociale, trascuratezza nell'igiene personale, irritabilità, aggressività, difficoltà nello svolgimento di compiti quotidiani, linguaggio insolito.
- Problemi sociali: Perdita di interesse nelle relazioni, difficoltà a mantenere amicizie, evitamento del contatto con gli altri.
- Disturbi del pensiero: Idee strane, difficoltà di concentrazione, confusione, sospettosità, percezioni distorte.
- Alterazioni del sonno: Insonnia, difficoltà ad addormentarsi, risvegli frequenti, incubi, sonno eccessivo.
- Calo del rendimento: Difficoltà di concentrazione, calo della motivazione, peggioramento delle prestazioni, assenteismo.
- Sintomi psicotici: Allucinazioni, deliri, comportamenti bizzarri.
Un intervento precoce può fare una differenza significativa. I centri specializzati offrono un ambiente sicuro e professionale dove ricevere una diagnosi accurata e un percorso terapeutico personalizzato, elaborato da esperti di salute mentale.
Migliori Centri per la Cura della Schizofrenia in Italia
L'Italia vanta diverse strutture di eccellenza che si dedicano alla cura della schizofrenia e di altri disturbi psicotici. Questi centri si distinguono per l'utilizzo di team multidisciplinari e per l'adozione di approcci terapeutici integrati e personalizzati.
Nord Italia:
- CPM San Francesco (Nova Milanese, MB): Struttura residenziale psichiatrica specializzata nel trattamento della schizofrenia, focalizzata sul recupero delle abilità relazionali e del benessere.
- Ospedale San Raffaele - Centro Disturbi Psicotici (Milano): Riconosciuto per l'eccellenza, offre un approccio integrato con equipe multidisciplinare e programmi riabilitativi innovativi, inclusi interventi neurocognitivi e psicoterapici.
- Casa Pero (Savona): Comunità psichiatrica che accoglie adulti con schizofrenia e altri disturbi psicotici, offrendo programmi di riabilitazione personalizzati e un approccio multidisciplinare.
- Fondazione I.R.C.C.S. Cà Granda Ospedale Maggiore Policlinico (Milano): Ospedale universitario di eccellenza per la cura della schizofrenia, con servizi avanzati per la schizofrenia paranoide e altri disturbi psichiatrici, combinando ricerca e innovazione.
- Villa Santa Chiara (Verona): Centro di eccellenza per la cura della schizofrenia e altri disturbi psichiatrici, noto per la qualità dei servizi e l'impegno nella reintegrazione sociale dei pazienti.
Centro Italia:
- Villa Armonia (Roma): Clinica privata accreditata specializzata nel trattamento della schizofrenia paranoide e altri disturbi psichiatrici, con un approccio integrato.
- Villa Jolanda (Ancona): Clinica privata che offre trattamenti per schizofrenia e altri disturbi psichiatrici in un ambiente accogliente, focalizzata sul recupero dell'autonomia.
- Azienda Ospedaliero Universitaria Careggi - Dipartimento di Psichiatria (Firenze): Integra servizi ambulatoriali e Day Hospital, combinando terapia farmacologica e interventi psicoterapeutici, con un forte coordinamento con i servizi territoriali.
- Istituto Fanfani - Centro Fanfani Neuroscienze (Firenze): Si distingue per l'uso di tecniche innovative come la Stimolazione Magnetica Transcranica (rTMS) e la Stimolazione Transcranica a Corrente Diretta (tDCS), integrate con terapie farmacologiche personalizzate.
Sud Italia:
- Azienda Ospedaliera Universitaria Federico II - "Policlinico" (Napoli): Il dipartimento di psichiatria offre servizi specializzati, integrando trattamento farmacologico, riabilitazione e supporto al reinserimento sociale, con un'attività di ricerca clinica.
- Azienda Ospedaliera Ospedali Riuniti Villa Sofia-Cervello (Palermo): Centro di riferimento nella regione Sicilia per il supporto psicologico, con terapie individuali e di gruppo, interventi psicoeducativi e gestione dello stress.
- Villa dei Pini (Avellino): Opera attraverso Progetti Terapeutici Riabilitativi Individuali (PTRI), integrando diagnosi, terapia e percorsi di riabilitazione psicosociale.
Affidarsi a un centro specializzato significa intraprendere un cammino di cura costruito sulle reali necessità del paziente. Queste strutture offrono trattamenti avanzati e creano spazi di ascolto e sostegno, fondamentali per migliorare la qualità della vita e affrontare con determinazione le sfide della schizofrenia.
Il Supporto di Serenis per la Schizofrenia
Per coloro che cercano un supporto accessibile e discreto, Serenis offre percorsi di psichiatria online personalizzati, seguiti da professionisti esperti. La piattaforma mira ad accompagnare ogni paziente nel proprio percorso di cura, con una prima visita di 45 minuti al costo di 89 euro.
Comorbilità e Sfide Terapeutiche
Un aspetto importante nella gestione della schizofrenia è la frequente comorbilità con altri disturbi, in particolare con l'uso di sostanze. Oltre il 50% dei pazienti con un primo episodio psicotico presenta un disturbo da uso di sostanze, rendendo complessa la diagnosi differenziale e il trattamento. L'abuso di sostanze può peggiorare la sintomatologia, aumentare il rischio di ricadute e interferire con l'efficacia dei farmaci antipsicotici.
La dipendenza da nicotina è particolarmente diffusa tra le persone con schizofrenia, con percentuali che variano tra il 50% e il 90%, molto più alte rispetto alla popolazione generale. Le ragioni di questa elevata prevalenza sono complesse e includono fattori neurobiologici, comportamentali e la ricerca di un sollievo dai sintomi negativi o dagli effetti collaterali dei farmaci.
L'interazione tra schizofrenia e uso di sostanze richiede un approccio terapeutico integrato che affronti entrambe le problematiche contemporaneamente. La cura della persona, con le sue complesse problematiche bio-psico-sociali, è prioritaria rispetto al solo abuso di sostanze, che spesso si configura come un sintomo di un disagio più profondo.
Il Ruolo dell'Amministrazione di Sostegno e della Tutela Legale
In casi di grave compromissione della capacità di autodeterminazione, come può accadere nella schizofrenia paranoide cronica, l'ordinamento giuridico prevede strumenti di tutela. L'introduzione dell'istituto dell'Amministrazione di Sostegno (AdS) ha rappresentato un passo avanti verso una protezione più flessibile e personalizzata rispetto ai tradizionali istituti dell'interdizione e dell'inabilitazione.
L'AdS è finalizzato a tutelare le persone prive, in tutto o in parte, dell'autonomia nell'espletamento delle funzioni della vita quotidiana, con interventi di sostegno temporaneo o permanente. Tuttavia, la sua efficacia dipende dalla collaborazione del beneficiario e dal contesto familiare. In situazioni in cui la malattia comporta una completa assenza di coscienza della propria condizione, un difetto di collaborazione e un ambiente familiare disfunzionale o oppositivo, la misura dell'AdS può rivelarsi inadeguata.
In tali scenari, il giudice tutelare può valutare la necessità di misure più restrittive, come l'interdizione, per garantire la protezione degli interessi del soggetto, soprattutto quando è necessario impedire atti pregiudizievoli per sé o per altri, o quando la gestione di attività complesse è compromessa. La valutazione della gravità e della durata della malattia, unitamente alle circostanze specifiche, guida la scelta della misura di tutela più appropriata. La tutela legale è essenziale per garantire che le cure necessarie vengano erogate e che i diritti della persona siano salvaguardati, specialmente quando la capacità di autodeterminazione è gravemente compromessa.

Piani di Assistenza Infermieristica (NCP) per la Schizofrenia
I Piani di Assistenza Infermieristica (NCP) sono strumenti strutturati utilizzati nell'assistenza infermieristica in salute mentale per delineare cure e interventi personalizzati per i pazienti con schizofrenia. Servono come guida per garantire un'assistenza completa ed efficace, su misura per le esigenze di ciascun paziente.
Un NCP per la schizofrenia include tipicamente:
- Documentazione delle Informazioni sul Paziente e Anamnesi Medica: Raccolta di dati demografici, storia medica e fattori di rischio.
- Valutazione Approfondita: Raccolta di dati soggettivi (sintomi riferiti dal paziente) e oggettivi (segni osservabili), spesso includendo un esame dello stato mentale.
- Diagnosi Infermieristiche, Obiettivi e Interventi: Formulazione di diagnosi infermieristiche basate sulla valutazione, definizione di obiettivi a breve e lungo termine e sviluppo di interventi infermieristici specifici per affrontare ogni diagnosi e raggiungere gli obiettivi. Vengono incluse motivazioni basate sull'evidenza per ogni intervento.
- Valutazione e Documentazione: Valutazione regolare dell'efficacia degli interventi e dei progressi del paziente, con documentazione dettagliata.
L'utilizzo di un NCP ben strutturato offre numerosi vantaggi:
- Valutazione Completa e Pianificazione degli Interventi: Permette di identificare e affrontare le esigenze specifiche del paziente, inclusi i sintomi positivi, negativi e cognitivi.
- Gestione Avanzata dei Farmaci: Fornisce un quadro per il monitoraggio dell'aderenza terapeutica, dell'efficacia dei farmaci antipsicotici e degli effetti collaterali.
- Promozione delle Relazioni Terapeutiche: Aiuta a costruire un rapporto di fiducia tra paziente e professionista della salute mentale attraverso strategie di comunicazione e coinvolgimento specifiche.
- Integrazione degli Interventi Psicosociali: Facilita l'inclusione di interventi come la formazione delle abilità sociali e la terapia cognitivo-comportamentale.
- Coinvolgimento e Istruzione della Famiglia: Fornisce un quadro per educare i familiari sulla schizofrenia e su come supportare il paziente.
- Valutazione e Gestione del Rischio: Permette una valutazione e documentazione regolari dei potenziali rischi, come l'ideazione suicidaria.
I piani di assistenza infermieristica sono fondamentali in diverse fasi della cura: dopo la diagnosi, durante le cure ospedaliere, nella transizione tra assistenza ospedaliera e ambulatoriale, durante interventi in caso di crisi e per il coordinamento dell'assistenza multidisciplinare. Essi garantiscono un approccio olistico, coordinato e personalizzato per le persone affette da schizofrenia.
tags: #piano #assistenziale #psicosi #paranoide #schizofrenia #affettiva