L'associazione di farmaci psicotropi, come la paroxetina e la quetiapina, con altri agenti terapeutici, in particolare gli oppioidi, solleva questioni complesse riguardanti le interazioni farmacologiche. Queste interazioni possono variare da lievi a potenzialmente pericolose, influenzando l'efficacia dei trattamenti e aumentando il rischio di effetti avversi. Comprendere i meccanismi sottostanti queste interazioni è fondamentale per una gestione clinica sicura ed efficace.
Meccanismi di Interazione tra Oppioidi e Antidepressivi Serotoninergici
L'associazione di oppioidi e farmaci antidepressivi espone a diversi tipi di interazione, principalmente legate all'attività serotoninergica e al metabolismo dei farmaci.
Alcuni oppioidi, come il tramadolo, la petidina e il destrometorfano, possiedono un'azione aggiuntiva sull'attività serotoninergica. Essi possono aumentare l'attività serotoninergica attraverso l'inibizione del trasportatore di serotonina, aumentando così le concentrazioni di serotonina nella sinapsi. Questo meccanismo può potenzialmente indurre una sindrome serotoninergica, una condizione potenzialmente letale caratterizzata da un eccesso di serotonina nel sistema nervoso centrale.
La sindrome serotoninergica si manifesta con un quadro clinico complesso che può essere suddiviso in tre gruppi principali di sintomi:
- Iperattività neuromuscolare: Include manifestazioni come clonie, mioclono, tremori, iperreflessia e rigidità muscolare.
- Iperattività autonomica: Si caratterizza per tachicardia, febbre, diaforesi (sudorazione eccessiva) e tachipnea (respirazione accelerata).
- Alterazioni dello stato mentale: Possono variare da agitazione e confusione a stati di stupor o coma.
La gravità della sindrome serotoninergica dipende dalla quantità di serotonina in eccesso e dalla suscettibilità individuale del paziente.
Inoltre, alcuni antidepressivi, in particolare gli inibitori selettivi della ricaptazione della serotonina (SSRI) come la paroxetina e la fluoxetina, possono bloccare il metabolismo di determinati oppioidi attraverso l'inibizione degli enzimi del citocromo P450, come il CYP2D6. Questo può avere due conseguenze principali:
- Riduzione dell'effetto analgesico: Per oppioidi come la codeina e il tramadolo, che sono profarmaci attivati dal CYP2D6, l'inibizione di questo enzima da parte degli SSRI può ridurre la formazione del loro metabolita attivo, diminuendo di conseguenza l'effetto analgesico desiderato.
- Aumento delle concentrazioni e del rischio di effetti avversi: Per altri oppioidi, l'inibizione del loro metabolismo può portare a un accumulo del farmaco nel circolo sanguigno, aumentando il rischio di effetti avversi, anche gravi. Le associazioni più rischiose in questo senso sono con tramadolo, fentanyl e metadone.
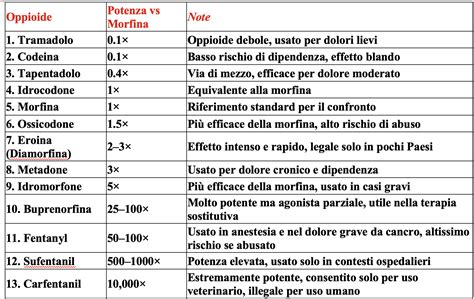
Approfondimento sulle Interazioni con Oppioidi Specifici
Tramadolo
Il tramadolo è un oppioide sintetico con un duplice meccanismo d'azione: agisce come agonista dei recettori oppioidi e inibisce la ricaptazione della serotonina e della noradrenalina. Il suo principale metabolita, formato tramite il CYP2D6, è un agonista oppioide più potente. La combinazione di tramadolo con SSRI o SNRI (inibitori della ricaptazione della serotonina/noradrenalina) è particolarmente problematica poiché entrambi i componenti agiscono sul sistema serotoninergico.
Gli antidepressivi come la paroxetina e la fluoxetina sono potenti inibitori del CYP2D6. Questa inibizione non solo riduce il metabolismo del tramadolo, ma aumenta anche le sue concentrazioni plasmatiche. Di conseguenza, gli effetti serotoninergici del tramadolo vengono potenziati, aumentando il rischio di sindrome serotoninergica e altri effetti avversi. Inoltre, l'inibizione del CYP2D6 può ridurre l'efficacia analgesica del tramadolo. Le convulsioni, un noto effetto avverso del tramadolo in caso di sovradosaggio, vedono un ulteriore aumento del rischio quando associato a SSRI, antidepressivi triciclici, venlafaxina e bupropione.
SEROTONINA, che cosa è? a cosa serve?
Fentanyl
Il fentanyl è un potente agonista oppioide che, a differenza del tramadolo, ha un impatto limitato sulla ricaptazione della serotonina. Tuttavia, sono stati segnalati casi di tossicità da sindrome serotoninergica in associazione con SSRI. Sebbene il rischio specifico del fentanyl rispetto ad altri oppioidi non sia completamente chiarito, le banche dati farmacologiche indicano associazioni "Controindicate" o "Maggiori" con molti antidepressivi.
Metadone
Il metadone, ampiamente utilizzato nel trattamento della dipendenza da oppioidi, possiede anch'esso potenziali effetti serotoninergici, inibendo la ricaptazione di serotonina e noradrenalina e mostrando affinità per i recettori della serotonina. Sebbene il rischio di tossicità serotoninergica con metadone sia considerato basso, la sua clearance epatica, mediata da diversi isoenzimi CYP (inclusi CYP3A4, CYP2B6, CYP2D6), può essere influenzata dagli SSRI e SNRI, che inibiscono uno o più di questi enzimi. Questo può portare a un potenziale accumulo di metadone e alla sua tossicità. Un'ulteriore preoccupazione con il metadone è il suo potenziale di prolungare l'intervallo QT cardiaco, un effetto condiviso con farmaci come l'escitalopram, rendendo la loro associazione sconsigliata.
Il Ruolo del Citocromo P450 nel Metabolismo dei Farmaci
Il sistema degli enzimi del citocromo P450 (CYP) gioca un ruolo cruciale nel metabolismo della maggior parte dei farmaci, inclusi gli psicofarmaci. Questi enzimi, localizzati principalmente nel fegato, sono responsabili della detossificazione ed eliminazione delle sostanze estranee dall'organismo. Le principali famiglie enzimatiche coinvolte nel metabolismo dei farmaci sono CYP1, CYP2 e CYP3.
- CYP3A4: È l'isoenzima più diffuso e metabolizza circa il 30% di tutti i farmaci. Tra gli psicofarmaci, è coinvolto nel metabolismo della quetiapina e della mirtazapina.
- CYP2D6: Metabolizza numerosi antidepressivi (come fluoxetina, venlafaxina) e antipsicotici (come aloperidolo, risperidone). La paroxetina è un potente inibitore di questo enzima.
- CYP1A2: Coinvolto nel metabolismo di olanzapina, clozapina e agomelatina.
- CYP2C19: Metabolizza molti SSRI (come escitalopram, sertralina) e benzodiazepine (come il diazepam).
L'attività e l'efficacia degli enzimi CYP variano significativamente tra gli individui, influenzate da fattori genetici e ambientali, e soprattutto dall'assunzione concomitante di altri farmaci. Alcuni farmaci possono indurre (aumentare) o reprimere (inibire) l'attività di specifici enzimi CYP, alterando così il metabolismo di altri farmaci. Ad esempio, il fumo è un forte induttore del CYP1A2, rendendo meno efficace un farmaco metabolizzato da questo enzima.
Interazioni degli Antidepressivi
La maggior parte degli antidepressivi è metabolizzata dagli enzimi CYP, il che apre la porta a numerose interazioni.
- Inibizione del CYP: SSRI come fluoxetina e paroxetina sono potenti inibitori del CYP2D6. Questo può portare a un aumento dei livelli plasmatici di altri farmaci metabolizzati da questo enzima. L'associazione di paroxetina con tamoxifene (un farmaco antitumorale) può ridurre i livelli di tamoxifene, aumentando il rischio di recidiva del cancro. L'inibizione del CYP2C19 da parte della fluoxetina può interferire con l'attivazione del clopidogrel (un antiaggregante piastrinico), aumentando il rischio di eventi ischemici. L'associazione di amitriptilina (un antidepressivo triciclico) con fluoxetina può portare a livelli tossici di amitriptilina.
- Induzione enzimatica: L'iperico, un antidepressivo "naturale", è un induttore di molti enzimi CYP e della glicoproteina P, riducendo l'efficacia di farmaci come i contraccettivi ormonali.
- Interazione con FANS e Anticoagulanti: Gli SSRI, da soli, hanno una lieve attività antiaggregante che aumenta il rischio di sanguinamento gastrointestinale. L'associazione con FANS (farmaci antinfiammatori non steroidei) moltiplica questo rischio. Lo stesso vale per l'associazione con anticoagulanti (warfarin, NOAC), con un potenziamento del rischio emorragico.
Interazioni degli Antipsicotici
Gli antipsicotici generalmente hanno una minore attività di induzione o inibizione CYP rispetto agli antidepressivi. Tuttavia, sono importanti le interazioni farmacodinamiche, ovvero quelle che non dipendono dal metabolismo ma dal potenziamento degli effetti sul meccanismo d'azione.
- Effetti Anticolinergici: Sia gli antidepressivi che gli antipsicotici possono causare effetti anticolinergici (secchezza delle fauci, ritenzione urinaria, stipsi, disturbi della memoria). La loro associazione può potenziare questi effetti.
- Prolungamento dell'intervallo QT: Sia antidepressivi che antipsicotici possono alterare l'attività elettrica cardiaca, prolungando l'intervallo QT. L'uso concomitante aumenta il rischio di aritmie cardiache, specialmente negli anziani. È raccomandata un'attenta valutazione ECG prima di iniziare tali terapie.
Interazioni degli Stabilizzanti dell'Umore
- Litio: Il litio non viene metabolizzato ma escreto dai reni. Le interazioni avvengono quando la funzionalità renale è alterata, ad esempio dall'uso di diuretici tiazidici o ACE-inibitori, che riducono l'escrezione di litio e possono causare accumulo e tossicità.
- Carbamazepina: Questo stabilizzante dell'umore induce numerosi enzimi CYP e la glicoproteina P, riducendo l'efficacia di molti farmaci, inclusi i contraccettivi ormonali e la quetiapina.
- Acido Valproico: Inibisce il CYP2C9, rallentando il metabolismo di farmaci come la lamotrigina.
Paroxetina e Quetiapina: Considerazioni Specifiche
La paroxetina è un SSRI ampiamente utilizzato per il trattamento di disturbi d'ansia e depressione. La sua efficacia è legata all'inibizione della ricaptazione della serotonina. Tuttavia, la paroxetina presenta un potenziale significativo di interazione farmacologica a causa della sua potente inibizione del CYP2D6.
La quetiapina è un antipsicotico atipico utilizzato nel trattamento della schizofrenia, del disturbo bipolare e, in alcuni casi, come potenziatore della terapia per la depressione. Il suo metabolismo coinvolge principalmente il CYP3A4.
La combinazione di paroxetina e quetiapina richiede cautela. Sebbene la paroxetina non sia un inibitore diretto del CYP3A4, la sua inibizione del CYP2D6 potrebbe indirettamente influenzare il metabolismo di altri farmaci, e viceversa, la quetiapina, sebbene metabolizzata dal CYP3A4, potrebbe avere effetti farmacodinamici che si sommano a quelli della paroxetina.
Un paziente ha riportato una marcata riduzione della funzionalità sessuale (desiderio e erezione) dopo l'assunzione di paroxetina e quetiapina. Questo è un effetto collaterale noto della paroxetina, che può interessare la sfera sessuale indipendentemente dai livelli ormonali. La gestione di tali effetti collaterali può includere la valutazione con lo psichiatra per un possibile cambio di terapia verso farmaci con un minore impatto sulla funzione sessuale. La disfunzione erettile, in questo caso, è stata gestita con tadalafil, ma il desiderio sessuale è rimasto compromesso.
È importante notare che la paroxetina può anche indurre effetti collaterali gastrointestinali (nausea, vomito, diarrea) e neurocomportamentali (ansia, agitazione). La quetiapina, soprattutto a dosaggi più bassi, può avere effetti sedativi e può mimare un effetto ansiolitico.
Durata del Rischio e Considerazioni Pratiche
La durata d'azione prolungata di molti antidepressivi, come la fluoxetina, significa che il rischio di interazioni può persistere per diverse settimane dopo la sospensione del farmaco. La sospensione improvvisa di antidepressivi a breve durata d'azione può causare sindromi da astinenza, che possono essere erroneamente interpretate come una ricaduta della sintomatologia originaria o come una sindrome serotoninergica.
La frequente coesistenza di dipendenza da sostanze e depressione complica ulteriormente la gestione delle interazioni.
È fondamentale ricordare che la valutazione di un paziente che assume più farmaci richiede un'analisi approfondita delle potenziali interazioni. In caso di dubbio, è sempre consigliabile consultare le monografie dei farmaci o banche dati specializzate. La comunicazione aperta tra paziente e medico è essenziale per identificare e gestire tempestivamente eventuali effetti collaterali o interazioni.
La gestione della terapia con paroxetina e quetiapina, come con qualsiasi combinazione di farmaci psicotropi, richiede un approccio personalizzato, considerando i benefici attesi e i potenziali rischi di interazione, al fine di ottimizzare l'efficacia terapeutica e garantire la sicurezza del paziente.
tags: #paroxetina #con #quetiapina