Il termine "parkinsonismo" racchiude un insieme di disturbi neurologici che presentano sintomi riconducibili alla malattia di Parkinson, ma che differiscono per le cause scatenanti e per il decorso clinico. La comprensione di queste differenze è cruciale per una diagnosi accurata e per l'impostazione di un trattamento mirato, volto a migliorare la qualità della vita dei pazienti.
Comprendere il Parkinsonismo
Il parkinsonismo è definito come un quadro clinico caratterizzato da una triade di sintomi motori fondamentali: rigidità muscolare, bradicinesia (lentezza nei movimenti) e tremore a riposo, a cui si aggiunge l'instabilità posturale. Tuttavia, la sua eziologia è eterogenea e può scaturire da diverse condizioni, distinguendosi così dal Parkinson idiopatico, la forma più comune della malattia.
Le cause del parkinsonismo possono essere classificate in diverse categorie:
- Neurodegenerative: Queste forme rientrano nel gruppo dei parkinsonismi atipici, tra cui l'atrofia multisistemica (MSA), la paralisi sopranucleare progressiva (PSP) e la degenerazione corticobasale (CBD). Queste patologie sono caratterizzate dalla degenerazione di specifici gruppi di neuroni nel cervello, con un quadro sintomatologico spesso più complesso e una progressione più rapida rispetto al Parkinson idiopatico.
- Vascolari: Il parkinsonismo vascolare è causato da piccoli infarti multipli che colpiscono i gangli della base, strutture cerebrali cruciali per il controllo motorio. Le manifestazioni tendono ad essere più simmetriche e spesso associate a disturbi della marcia e dell'equilibrio. L'ipertensione, il diabete e precedenti ictus sono fattori di rischio significativi per questa forma.
- Iatrogene (farmacologiche): Questo tipo di parkinsonismo è indotto dall'assunzione di farmaci che interferiscono con il sistema dopaminergico, come alcuni antipsicotici o farmaci procinetici utilizzati per disturbi gastrointestinali. La sospensione del farmaco responsabile può portare a una regressione dei sintomi, sebbene in casi di esposizione prolungata possano residuare danni neurologici.
- Post-traumatiche: Lesioni cerebrali ripetute o di grave entità, come quelle subite in seguito a traumi cranici o in atleti professionisti che praticano sport da contatto, possono portare allo sviluppo di parkinsonismo.
- Tossiche o metaboliche: Sebbene meno comuni, l'esposizione a determinate sostanze neurotossiche o alterazioni metaboliche possono indurre sintomi parkinsoniani.
Distinguere il Parkinsonismo dalla Malattia di Parkinson
Sebbene i sintomi possano sovrapporsi, è fondamentale sottolineare la differenza tra parkinsonismo e la malattia di Parkinson idiopatica. Quest'ultima è una patologia neurodegenerativa specifica, caratterizzata dalla perdita progressiva dei neuroni dopaminergici nella substantia nigra, una regione del mesencefalo. Questa perdita neuronale porta a una carenza di dopamina, un neurotrasmettitore essenziale per la regolazione dei movimenti. Il Parkinson idiopatico, nella maggior parte dei casi, risponde bene alla terapia con levodopa, un precursore della dopamina.
Al contrario, molte forme di parkinsonismo presentano una risposta limitata o assente alla terapia dopaminergica. Inoltre, i parkinsonismi atipici possono manifestarsi precocemente con sintomi quali disturbi dell'equilibrio, deficit cognitivi, alterazioni della motilità oculare o disfunzioni del sistema nervoso autonomo (come ipotensione ortostatica o disturbi gastrointestinali), che sono meno comuni nelle fasi iniziali del Parkinson idiopatico.
Sintomi del Parkinsonismo e della Malattia di Parkinson
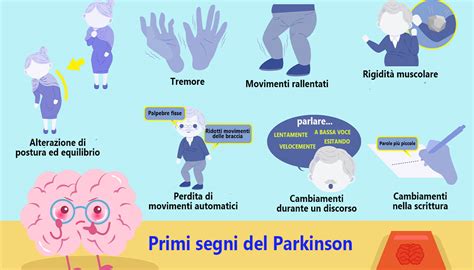
I sintomi del parkinsonismo variano in base alla causa sottostante, ma i segni più comuni includono:
- Rigidità muscolare: Una sensazione di "rigidità" o "indurimento" dei muscoli, che limita l'ampiezza dei movimenti e può causare dolore.
- Bradicinesia: La lentezza dei movimenti è uno dei sintomi più debilitanti. I pazienti fanno fatica a iniziare e a completare i movimenti, risultando spesso impacciati. Questo si traduce in difficoltà a girarsi nel letto, alzarsi da una sedia, vestirsi o mangiare autonomamente. La velocità e l'ampiezza dei movimenti volontari diminuiscono progressivamente.
- Tremore a riposo: Un tremore ritmico che si manifesta quando il muscolo è a riposo e tende a diminuire durante il movimento volontario o il sonno. Sebbene sia un sintomo caratteristico della malattia di Parkinson, può essere presente anche in alcune forme di parkinsonismo.
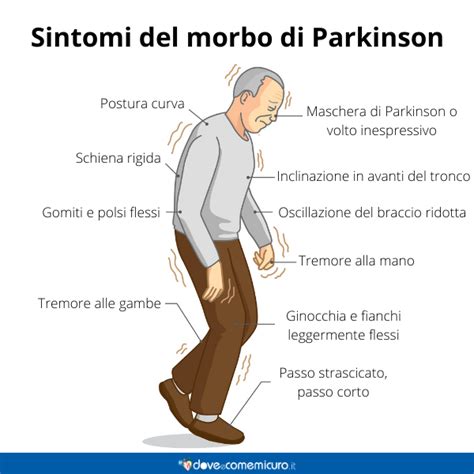
- Instabilità posturale: Difficoltà a mantenere l'equilibrio, con un aumentato rischio di cadute. La postura tende a diventare flessa in avanti, e l'andatura può diventare strascicata con passi brevi.
- Disturbi dell'eloquio e della mimica facciale (ipomimia): La voce può diventare più flebile e monotona (ipofonia e monotonia), e l'espressione facciale può ridursi, dando un aspetto "a maschera".
- Disturbi cognitivi e comportamentali: Nelle forme atipiche, possono manifestarsi precocemente deficit cognitivi, alterazioni dell'umore, disturbi del sonno (inclusi incubi vividi e disturbi comportamentali del sonno REM) e, in alcuni casi, demenza.
La comparsa precoce di cadute, una scarsa risposta alla terapia dopaminergica o la presenza di disturbi non motori fin dalle prime fasi della malattia possono suggerire una forma di parkinsonismo atipico piuttosto che il Parkinson idiopatico.
Diagnosi del Parkinsonismo e della Malattia di Parkinson
La diagnosi di queste condizioni è complessa e si basa su un'attenta valutazione clinica neurologica. Il neurologo raccoglie un'anamnesi dettagliata, indagando la storia clinica del paziente, i sintomi attuali, la loro insorgenza e progressione, nonché l'eventuale uso di farmaci. L'esame obiettivo neurologico valuta la presenza e la gravità dei sintomi motori e non motori.
Per distinguere le diverse forme e confermare la diagnosi, vengono impiegati diversi strumenti:
- Esami di neuroimaging: La Risonanza Magnetica (RM) cerebrale è fondamentale per escludere altre cause strutturali dei sintomi, come tumori o ictus estesi. La Tomografia Computerizzata ad Emissione di Singolo Fotone (SPECT) con tracciante DAT-scan può valutare l'integrità dei circuiti dopaminergici cerebrali, risultando alterata nella malattia di Parkinson e nei parkinsonismi degenerativi, ma solitamente normale nel parkinsonismo vascolare o farmacologico. La Tomografia ad Emissione di Positroni (PET) può fornire ulteriori dettagli sul metabolismo cerebrale e sul sistema dopaminergico.
- Test neuropsicologici: Vengono utilizzati per valutare la presenza e la gravità di eventuali deficit cognitivi o alterazioni comportamentali.
- Valutazione della risposta ai farmaci: La risposta alla levodopa può fornire indicazioni diagnostiche. Una buona e duratura risposta è tipica della malattia di Parkinson idiopatica, mentre una risposta limitata o assente può suggerire un parkinsonismo atipico o vascolare.
- Esami specifici: In alcuni casi, possono essere necessari esami del sangue o altri test per escludere cause secondarie, come carenze vitaminiche, disturbi tiroidei o esposizione a tossine.
È essenziale una diagnosi differenziale accurata, poiché la strategia terapeutica e la prognosi variano significativamente a seconda della causa sottostante.
Terapia del Parkinsonismo e della Malattia di Parkinson
Il trattamento del parkinsonismo e della malattia di Parkinson è personalizzato e mira a gestire i sintomi, migliorare la funzionalità motoria e non motoria e ottimizzare la qualità della vita del paziente.
- Malattia di Parkinson idiopatica: La terapia farmacologica è il cardine del trattamento. La levodopa, spesso associata a carbidopa per ridurne gli effetti collaterali periferici, è il farmaco più efficace nel ripristinare i livelli di dopamina nel cervello. Altri farmaci includono gli agonisti dopaminergici, gli inibitori delle MAO-B e gli inibitori delle COMT. La terapia farmacologica deve essere attentamente calibrata sulle esigenze individuali del paziente, con aggiustamenti del dosaggio e della combinazione dei farmaci man mano che la malattia progredisce. In casi selezionati, la Stimolazione Cerebrale Profonda (DBS) può essere un'opzione terapeutica per ridurre i sintomi motori e gli effetti collaterali della terapia farmacologica.
- Parkinsonismi atipici: La risposta alla terapia dopaminergica è generalmente limitata. Il trattamento si concentra sulla gestione sintomatica dei disturbi motori, sull'uso di farmaci per controllare i sintomi non motori (come disturbi autonomici o cognitivi) e su un approccio riabilitativo intensivo.
- Parkinsonismo vascolare: La prevenzione e il controllo dei fattori di rischio cardiovascolare (ipertensione, diabete, ipercolesterolemia) sono fondamentali. La terapia farmacologica mira a gestire i sintomi motori e a prevenire ulteriori eventi ischemici.
- Parkinsonismo iatrogeno: La sospensione del farmaco responsabile è il trattamento principale. In alcuni casi, possono essere utili farmaci per contrastare gli effetti della dopamina.
Indipendentemente dalla causa, un approccio multidisciplinare che coinvolga fisioterapisti, logopedisti, terapisti occupazionali e psicologi è essenziale per affrontare le diverse sfaccettature della malattia e migliorare il benessere del paziente.
La riabilitazione nella malattia di Parkinson
Fattori Genetici e Ambientali
L'eziologia della malattia di Parkinson è considerata multifattoriale, derivante dall'interazione tra predisposizione genetica e fattori ambientali. Sebbene la maggior parte dei casi sia sporadica, una storia familiare positiva può aumentare il rischio di sviluppare la malattia. Sono state identificate diverse mutazioni genetiche associate a forme ereditarie di Parkinson.
L'esposizione a pesticidi, erbicidi e metalli pesanti è stata associata a un aumentato rischio di malattia di Parkinson. Al contrario, il consumo di caffeina, il fumo di sigaretta e l'attività fisica regolare sembrano avere un ruolo protettivo.
Recenti studi hanno messo in luce un potenziale legame tra la salute intestinale e la malattia di Parkinson. La disbiosi intestinale, un'alterazione dell'equilibrio dei batteri nel tratto gastrointestinale, potrebbe contribuire all'infiammazione sistemica e alla permeabilità della barriera emato-encefalica, favorendo così i processi neurodegenerativi. Marcatori biologici come la calprotectina e la zonulina possono indicare la presenza di infiammazione intestinale e una barriera emato-encefalica compromessa nei pazienti parkinsoniani.
Nuove Frontiere Diagnostiche e Terapeutiche
La ricerca è costantemente impegnata nello sviluppo di nuovi strumenti diagnostici e terapeutici. La diagnosi precoce, idealmente prima della comparsa dei sintomi motori conclamati, è un obiettivo primario. Studi recenti suggeriscono che analisi olfattive e il rilevamento di danni al DNA mitocondriale nelle fasi iniziali della malattia potrebbero rappresentare futuri strumenti diagnostici.
Sul fronte terapeutico, oltre al perfezionamento delle terapie farmacologiche e chirurgiche esistenti, sono in fase di studio terapie innovative come la terapia genica e l'uso di molecole neuroprotettive, con l'obiettivo di rallentare o arrestare la progressione della malattia.
Aspettative di Vita e Qualità della Vita
L'aspettativa di vita nei pazienti con malattia di Parkinson idiopatica, grazie alle terapie disponibili, è generalmente paragonabile a quella della popolazione generale, sebbene la qualità della vita possa essere significativamente compromessa dai sintomi motori e non motori. Nelle forme di parkinsonismo atipico, la prognosi può essere più severa e l'aspettativa di vita più ridotta, a seconda della specifica patologia sottostante.
La gestione della malattia richiede un approccio olistico, che non si limiti al trattamento dei sintomi motori, ma che affronti anche gli aspetti psicologici, sociali e funzionali, con l'obiettivo di mantenere il più possibile l'autonomia e il benessere del paziente.