Il dolore, un'esperienza umana universale, immediata, frequente e talvolta invalidante, rappresenta una sfida complessa sia per chi lo sperimenta sia per il campo medico. Nonostante la sua pervasività, lo studio approfondito di questo fenomeno possiede una tradizione relativamente giovane. In questo contesto, l'opera di Mauro Ercolani si distingue per il suo approccio integrato, che esplora i correlati sia fisici che psichici legati alla percezione del dolore, offrendo una panoramica aggiornata e sfaccettata.

Le Basi Fisiologiche e i Circuiti Neurali del Dolore
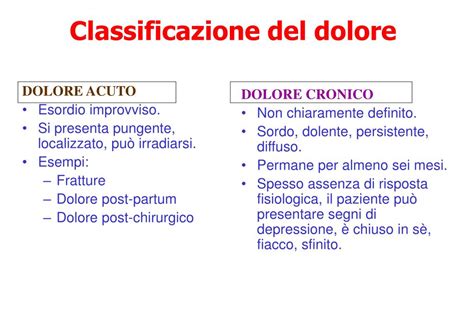
Il volume affronta in modo sistematico le fondamenta biologiche della sensazione dolorosa. Gli autori, basandosi sulle conoscenze attuali, presentano le basi fisiologiche che sottendono la percezione del dolore. Vengono descritti in dettaglio i circuiti neurali coinvolti, delineando come gli stimoli dolorosi vengono trasmessi, elaborati e modulati all'interno del sistema nervoso centrale e periferico. Questa analisi approfondita fornisce una comprensione chiara dei meccanismi fisici attraverso cui il corpo segnala un potenziale danno o una minaccia. La comprensione di questi percorsi neurali è fondamentale per distinguere tra diverse tipologie di dolore, come quello nocicettivo, neuropatico e misto, e per identificare i bersagli terapeutici più efficaci. L'interazione tra recettori specifici, fibre nervose afferenti, midollo spinale e le aree cerebrali superiori - come la corteccia somatosensoriale, il talamo, l'amigdala e la corteccia prefrontale - è un processo dinamico e complesso che determina la qualità, l'intensità e la localizzazione del dolore percepito.
Sindromi di Dolore Cronico: Un Quadro Clinico Complesso
Un'attenzione particolare è dedicata alle sindromi di dolore cronico, condizioni che persistono oltre il normale tempo di guarigione e che possono avere un impatto devastante sulla qualità della vita dei pazienti. L'approccio di Ercolani evidenzia come queste sindromi non siano semplicemente un sintomo fisico persistente, ma piuttosto un complesso intreccio di fattori che includono aspetti psicologici, emotivi e sociali. La cronicità del dolore spesso porta a cambiamenti neuroplastici nel sistema nervoso, che possono perpetuare la sensazione dolorosa anche in assenza di uno stimolo nocicettivo iniziale. Questo fenomeno, noto come sensibilizzazione centrale, amplifica la risposta del sistema nervoso agli stimoli, rendendo il dolore più intenso e diffuso. Le sindromi più comunemente discusse in questo contesto includono la fibromialgia, la sindrome del dolore pelvico cronico, la cefalea cronica, la lombalgia cronica e la neuropatia diabetica dolorosa. Ognuna di queste condizioni presenta sfide diagnostiche e terapeutiche uniche, ma tutte condividono la caratteristica di un dolore che si protrae nel tempo, influenzando profondamente il benessere psicofisico dell'individuo.
L'Integrazione tra Fattori Psichici e Segnali Fisici
Ciò che emerge con forza dall'analisi è un quadro in cui i fattori psichici si integrano in modo indissolubile con i segnali fisici, modulando significativamente l'esperienza del dolore. La salute mentale di un individuo, le sue esperienze passate, i livelli di stress, l'ansia e la depressione giocano un ruolo cruciale nel modo in cui il dolore viene percepito e gestito. Ad esempio, uno stato di ansia può aumentare la tensione muscolare e l'allerta, amplificando la sensazione dolorosa, mentre la depressione può portare a una minore capacità di coping e a una maggiore focalizzazione sul dolore, creando un circolo vizioso. L'approccio psicosomatico riconosce che la mente e il corpo non sono entità separate, ma interagiscono costantemente. Le emozioni e i pensieri possono influenzare la fisiologia del corpo, alterando la percezione del dolore attraverso meccanismi neuroendocrini e immunologici. La ricerca in questo campo ha dimostrato come tecniche di rilassamento, mindfulness, terapia cognitivo-comportamentale e altre terapie psicologiche possano essere strumenti efficaci nel ridurre la percezione del dolore e migliorare la qualità della vita dei pazienti.
Il ruolo della terapia del dolore nella gestione del dolore acuto e cronico - Dott. Saita
Problemi Relazionali nel Trattamento del Dolore Cronico
La gestione del dolore cronico non coinvolge solo il paziente, ma si estende inevitabilmente alle sue relazioni più strette, coinvolgendo famigliari, medici e infermieri. L'impatto del dolore cronico sulla vita familiare può essere profondo, creando stress, frustrazione e talvolta isolamento. I famigliari possono sentirsi impotenti di fronte alla sofferenza del proprio caro, mentre il paziente può provare senso di colpa per non essere in grado di adempiere ai propri ruoli o responsabilità. La comunicazione all'interno della famiglia diventa spesso difficile, con il rischio di incomprensioni e conflitti.
Dal punto di vista medico e infermieristico, il trattamento del dolore cronico richiede un approccio multidisciplinare e una comunicazione efficace. I professionisti sanitari devono essere in grado di ascoltare attivamente i pazienti, validare le loro esperienze e sviluppare piani di trattamento personalizzati che tengano conto non solo degli aspetti biologici, ma anche di quelli psicologici e sociali. La complessità del dolore cronico può talvolta portare a frustrazione anche per gli operatori sanitari, che possono incontrare difficoltà nel trovare soluzioni terapeutiche efficaci. La formazione continua e la collaborazione interdisciplinare sono quindi essenziali per garantire un'assistenza ottimale. L'empatia, la pazienza e la capacità di costruire una solida alleanza terapeutica sono qualità fondamentali per affrontare con successo le sfide poste da queste patologie.
Oltre il Sintomo: Una Visione Olistica del Paziente
L'eredità di Mauro Ercolani nella medicina psicosomatica risiede nella sua capacità di superare una visione puramente sintomatologica del dolore. Il suo lavoro incoraggia una comprensione olistica del paziente, riconoscendo che ogni individuo è un sistema complesso in cui mente, corpo e ambiente interagiscono in modo dinamico. La percezione del dolore non è un evento isolato, ma è influenzata da una miriade di fattori interconnessi, tra cui lo stato emotivo, le convinzioni personali, le esperienze di vita, il supporto sociale e il contesto culturale.
Questo approccio integrato sottolinea l'importanza di considerare il paziente nella sua interezza, andando oltre la semplice prescrizione di farmaci. Le terapie complementari, come l'agopuntura, la meditazione, lo yoga e la musicoterapia, possono svolgere un ruolo significativo nel supportare i pazienti nella gestione del dolore cronico, agendo su diversi livelli del benessere psicofisico. La ricerca scientifica sta progressivamente validando l'efficacia di molti di questi approcci, aprendo nuove prospettive per un trattamento più completo e personalizzato.
La medicina psicosomatica, come promossa da Ercolani, non mira a negare la realtà del dolore fisico, ma piuttosto a integrarla in una comprensione più ampia della salute umana. Riconoscere l'influenza reciproca tra mente e corpo è il primo passo verso un percorso di guarigione più efficace e verso un miglioramento duraturo della qualità della vita per coloro che convivono con il dolore cronico. La continua esplorazione di questi legami promette di rivoluzionare ulteriormente il modo in cui affrontiamo e trattiamo una delle esperienze umane più sfidanti.
L'Impatto della Percezione Individuale
È fondamentale comprendere che la percezione del dolore è intrinsecamente soggettiva. Due individui che subiscono lo stesso danno fisico possono sperimentare livelli di dolore molto diversi. Questa variabilità è influenzata da una complessa interazione di fattori genetici, psicologici ed ambientali. Ad esempio, la predisposizione genetica può influenzare la sensibilità dei recettori del dolore e la produzione di neurotrasmettitori coinvolti nella modulazione del dolore. Allo stesso modo, esperienze traumatiche pregresse possono sensibilizzare il sistema nervoso, rendendo una persona più suscettibile a sviluppare dolore cronico.
L'apprendimento e le aspettative giocano anch'essi un ruolo significativo. Se una persona associa un particolare stimolo a un'esperienza dolorosa passata, la anticipazione di quel dolore può amplificare la sua percezione attuale. Questo fenomeno è ben documentato nell'ambito della terapia del dolore, dove l'educazione del paziente e la modifica delle aspettative possono portare a una riduzione significativa della sofferenza. La capacità di gestire lo stress, la resilienza e la presenza di un forte supporto sociale sono tutti fattori che possono agire come "buffer" contro l'impatto del dolore.
La Neurobiologia della Modulazione del Dolore
Il sistema nervoso possiede meccanismi intrinseci per modulare la trasmissione dei segnali dolorosi. Questo sistema discendente, che origina da aree cerebrali superiori come il tronco encefalico e la corteccia prefrontale, può inibire o facilitare l'attività dei neuroni nel midollo spinale che trasmettono il dolore al cervello. Neurotrasmettitori come le endorfine, la serotonina e la noradrenalina sono coinvolti in questi processi di modulazione.
Le pratiche che attivano questi sistemi discendenti inibitori, come l'esercizio fisico, la meditazione e persino il pensiero positivo, possono contribuire a ridurre la percezione del dolore. Al contrario, stati emotivi negativi come l'ansia e la depressione possono compromettere l'efficacia di questi meccanismi inibitori, portando a una maggiore sensibilità al dolore. La comprensione di questa neurobiologia apre la strada a interventi terapeutici che mirano a "riaddestrare" il sistema nervoso a gestire meglio gli stimoli dolorosi, piuttosto che semplicemente bloccarne la trasmissione.
Il Ruolo del Contesto Sociale e Culturale
Non si può sottovalutare l'influenza del contesto sociale e culturale sulla manifestazione e sulla gestione del dolore. Le norme culturali riguardo all'espressione del dolore, le credenze sulla sua origine e il significato attribuito ad esso possono variare notevolmente tra diverse società e persino all'interno di sottogruppi culturali. In alcune culture, l'espressione aperta del dolore è considerata un segno di debolezza, mentre in altre può essere vista come una reazione naturale e accettabile.
Queste influenze culturali possono modellare il comportamento del paziente nei confronti del dolore, influenzando la sua volontà di cercare aiuto medico, la sua aderenza ai trattamenti e la sua interazione con i professionisti sanitari. Inoltre, il supporto sociale percepito, sia dalla famiglia che dalla comunità, può avere un impatto significativo sulla capacità di un individuo di affrontare il dolore cronico. Un forte senso di appartenenza e di supporto può mitigare gli effetti negativi dello stress e dell'isolamento associati al dolore.
La Terapia Cognitivo-Comportamentale e il Dolore Cronico
La Terapia Cognitivo-Comportamentale (TCC) è uno degli approcci psicologici più studiati ed efficaci per la gestione del dolore cronico. La TCC si basa sull'assunto che i pensieri, le emozioni e i comportamenti sono interconnessi e che la modifica di uno può influenzare gli altri. Nel contesto del dolore cronico, la TCC mira ad aiutare i pazienti a identificare e modificare i pensieri disfunzionali e le credenze negative associate al loro dolore, come la catastrofizzazione ("il mio dolore non migliorerà mai") o la dipendenza.
Attraverso tecniche come la ristrutturazione cognitiva, l'esposizione graduale e lo sviluppo di strategie di coping, la TCC insegna ai pazienti a gestire meglio il dolore, a ridurre l'ansia e la depressione associate e a migliorare il loro funzionamento generale. L'obiettivo non è necessariamente eliminare completamente il dolore, ma piuttosto aiutare il paziente a convivere con esso in modo più efficace, recuperando un senso di controllo sulla propria vita.
La Prospettiva della Medicina Integrata
L'approccio psicosomatico di Mauro Ercolani si allinea perfettamente con i principi della medicina integrata, che promuove un modello di cura incentrato sul paziente e che considera tutti gli aspetti del benessere di una persona. La medicina integrata riconosce che la salute non è semplicemente l'assenza di malattia, ma uno stato di completo benessere fisico, mentale e sociale.
Questo modello incoraggia l'uso di una vasta gamma di approcci terapeutici, sia convenzionali che complementari, selezionati in base alle esigenze individuali del paziente. La collaborazione tra diversi professionisti sanitari, come medici di base, specialisti, psicologi, fisioterapisti e terapisti complementari, è fondamentale per fornire un piano di cura olistico e coordinato. L'obiettivo è quello di potenziare il paziente, rendendolo un partner attivo nel proprio percorso di guarigione e nella gestione della propria salute a lungo termine.

Sfide Attuali e Direzioni Future
Nonostante i progressi significativi nella comprensione del dolore psicosomatico, rimangono ancora numerose sfide. La stigmatizzazione del dolore cronico, spesso percepito come "immaginario" o "psicologico", può ostacolare la ricerca di aiuto e l'accesso a trattamenti efficaci. Inoltre, la mancanza di strumenti diagnostici oggettivi per misurare il dolore soggettivo continua a rappresentare un ostacolo.
Le direzioni future della ricerca si concentrano sullo sviluppo di biomarcatori più precisi per identificare le diverse componenti del dolore, sull'esplorazione di nuove terapie farmacologiche e non farmacologiche che mirano ai meccanismi neurobiologici sottostanti, e sulla promozione di una maggiore consapevolezza pubblica e professionale riguardo alla natura complessa e multifattoriale del dolore. L'integrazione sempre più profonda tra neuroscienze, psicologia e medicina fisica promette di portare a interventi terapeutici sempre più mirati ed efficaci, migliorando la vita di milioni di persone afflitte dal dolore cronico.
tags: #medicina #psicosomatica #mauro #ercolani