La schizofrenia è un disturbo psichiatrico complesso e debilitante che altera profondamente il modo in cui una persona pensa, percepisce la realtà, si comporta e prova emozioni. Definita etimologicamente dal greco "schizo" (dividere) e "phrenia" (mente), la schizofrenia rappresenta una "mente divisa", una condizione che compromette la coerenza del pensiero e la capacità di mantenere un contatto stabile con il mondo esterno. Pur essendo meno frequente di altri disturbi mentali come la depressione, interessando circa una persona su 300 a livello globale, la schizofrenia è ancora oggi circondata da stigma sociale, alimentato da errate convinzioni sulla pericolosità di chi ne soffre. È fondamentale sfatare questo mito: le persone con schizofrenia non sono intrinsecamente più violente o aggressive della popolazione generale; al contrario, possono risultare più vulnerabili e soggette a discriminazioni e esclusione sociale.
Comprendere la Schizofrenia: Dati Epidemiologici e Definizione
La schizofrenia è una patologia grave e invalidante che richiede un'attenta diagnosi e un trattamento mirato. A livello globale, la prevalenza della schizofrenia nel corso della vita è stimata intorno allo 0,7%, con circa 24 milioni di persone affette in tutto il mondo. Non vi sono differenze significative tra uomini e donne in termini di prevalenza, sebbene l'età di esordio tenda a essere più precoce negli uomini (tra i 18 e i 25 anni) rispetto alle donne (tra i 25 e i 35 anni). La condizione è presente in tutte le culture e gruppi socioeconomici, ma alcuni fattori come l'urbanizzazione e l'appartenenza a minoranze etniche possono essere associati a un rischio aumentato di insorgenza.
Secondo il Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5), per diagnosticare la schizofrenia è necessario che sintomi significativi siano presenti per gran parte del tempo per almeno sei mesi. Questi sintomi possono includere deliri, allucinazioni, disorganizzazione del discorso, disorganizzazione o catatonia del comportamento e sintomi negativi come l'appiattimento affettivo e la riduzione delle funzioni cognitive.
L'Eziologia della Schizofrenia: Un Intreccio di Fattori
La causa esatta della schizofrenia rimane sconosciuta, ma la ricerca suggerisce un'interazione complessa tra fattori genetici, biologici, ambientali e psicologici.
Componente Genetica: La componente genetica è considerata il fattore più accreditato nell'eziopatogenesi della schizofrenia. Esiste una chiara predisposizione familiare; le persone con un parente di primo grado affetto da schizofrenia hanno un rischio da 5 a 11 volte maggiore di sviluppare la malattia rispetto alla popolazione generale. Studi su gemelli monozigoti hanno mostrato un'alta concordanza, con un rischio che varia dal 41% al 79%. Tuttavia, non è stato individuato un singolo gene responsabile; piuttosto, le varianti di diversi geni sembrano concorrere ad aumentare il rischio.
Fattori Biologici e Struttura Cerebrale: Gli studi hanno evidenziato alcune anomalie nel cervello delle persone con schizofrenia. Queste includono una ridotta quantità di materia grigia in alcune aree cerebrali, un aumento del volume dei ventricoli cerebrali e un assottigliamento della corteccia. Si ipotizza anche un'alterata neurochimica, in particolare a carico dei sistemi dopaminergico e glutamatergico. La disfunzione di aree cerebrali come la corteccia cingolata anteriore e l'insula anteriore, centrali nel "Salience Network" (la rete cerebrale che valuta l'importanza degli stimoli), è anch'essa oggetto di studio.
Fattori Prenatali e Perinatali: Eventi avversi durante la gravidanza o il parto possono influenzare il rischio di sviluppare la schizofrenia in età adulta. Tra questi fattori rientrano la malnutrizione materna, l'esposizione a sostanze tossiche, infezioni virali del sistema nervoso centrale durante la gestazione, complicazioni al parto con ipossia, e basso peso alla nascita.
Fattori Ambientali e Stress: Fattori stressanti ambientali possono innescare l'esordio o la recidiva dei sintomi in individui predisposti. Questi includono l'uso di sostanze (in particolare la cannabis), eventi di vita stressanti come la perdita del lavoro, l'allontanamento da casa per studio, la fine di relazioni sentimentali, o l'arruolamento nelle forze armate. L'isolamento sociale, come quello sperimentato durante periodi di lockdown, è noto per essere un importante fattore di rischio per lo sviluppo di disturbi mentali.
La Sintomatologia della Schizofrenia: Un Quadro Complesso
I sintomi della schizofrenia variano notevolmente da persona a persona, sia in termini di gravità che di durata, e possono manifestarsi in diverse fasi della malattia. Tradizionalmente, i sintomi vengono classificati in tre categorie principali:
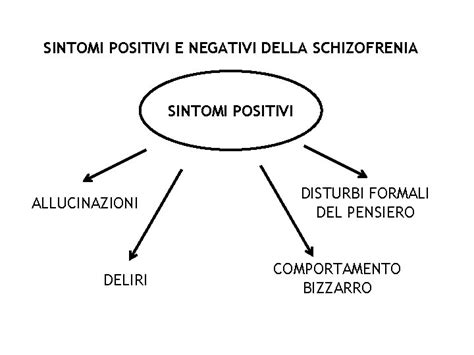
Sintomi Positivi: Questi sintomi rappresentano un'alterazione o un'aggiunta delle normali funzioni psichiche. Sono i più visibili e includono:
- Deliri: Convinzioni false e durature, fermamente sostenute nonostante le prove contrarie e dissonanti rispetto al contesto culturale. Possono essere di tipo persecutorio (credere di essere spiati o perseguitati), di riferimento (attribuire significati personali a eventi casuali), di grandezza, di controllo del pensiero (sentire che i propri pensieri vengano letti o influenzati dall'esterno), o bizzarri (non plausibili e non derivati da esperienze di vita comuni).
- Allucinazioni: Percezioni sensoriali in assenza di uno stimolo esterno reale. Possono coinvolgere tutti i sensi, ma le allucinazioni uditive (sentire voci) sono le più comuni. Queste voci possono commentare il comportamento del soggetto, conversare tra loro o fare commenti critici e offensivi.
- Pensiero e Linguaggio Disorganizzati: Difficoltà a mantenere un discorso coerente, con salti logici da un argomento all'altro, risposte incongrue, o blocchi improvvisi nel flusso verbale.
- Comportamento Motorio Disorganizzato o Catatonico: Comportamenti bizzarri, agitazione, inadeguatezza nell'aspetto o nell'igiene, o, al contrario, stati di immobilità rigida (catatonia) o eccessiva motilità afinalistica.
Sintomi Negativi: Questi sintomi rappresentano una riduzione o una perdita delle normali funzioni psichiche e comportamentali. Sono spesso più insidiosi e possono compromettere significativamente la qualità di vita:
- Appiattimento Affettivo: Ridotta espressione delle emozioni attraverso il volto, la voce e il contatto oculare.
- Alogia: Povertà del linguaggio, risposte succinte e difficoltà a produrre discorsi articolati.
- Anedonia: Incapacità di provare piacere o interesse per attività che normalmente sarebbero gratificanti.
- Abulia/Avolizione: Mancanza di motivazione, iniziativa e difficoltà a portare avanti compiti finalizzati.
- Asocialità: Mancanza di interesse nelle relazioni umane e tendenza al ritiro sociale.
Sintomi Cognitivi: Questi sintomi riguardano le funzioni mentali superiori e possono includere:
- Difficoltà di attenzione e concentrazione.
- Compromissione della memoria di lavoro (capacità di trattenere e manipolare informazioni per brevi periodi).
- Deficit nelle funzioni esecutive (pianificazione, organizzazione, ragionamento astratto, risoluzione di problemi).
- Lentezza del pensiero e ridotta flessibilità cognitiva.
- Difficoltà nella comprensione delle interazioni sociali e degli stati mentali altrui (teoria della mente).
Le Fasi della Schizofrenia e la Diagnosi Tempestiva
La schizofrenia è una malattia cronica che può progredire attraverso diverse fasi:
- Fase Premorbosa: In questa fase, gli individui possono non mostrare sintomi evidenti o manifestare lievi compromissioni delle competenze sociali, disorganizzazione cognitiva o distorsioni percettive.
- Fase Prodromica: Sintomi subclinici possono emergere, come ritiro sociale, irritabilità, sospettosità, pensieri insoliti o percezioni distorte. La presenza di questi sintomi non garantisce lo sviluppo della schizofrenia, ma indica un rischio aumentato.
- Fase Acuta o di Esordio: I sintomi psicotici (deliri e allucinazioni) diventano più attivi e spesso peggiorano. L'esordio può essere acuto (rapido) o lento e insidioso.
- Fase Centrale: I periodi sintomatici possono essere episodici (con esacerbazioni e remissioni) o continui, con un progressivo peggioramento dei deficit funzionali.
- Fase Tardiva: Lo schema della malattia può stabilizzarsi, ma l'invalidità può variare.
La diagnosi tempestiva, idealmente subito dopo il primo episodio psicotico, è di fondamentale importanza e può influenzare significativamente il trattamento e la prognosi a lungo termine. Il primo punto di riferimento è il medico di famiglia, che può indirizzare il paziente a un Centro di Salute Mentale per una valutazione specialistica da parte di uno psichiatra. La diagnosi si basa sulla valutazione clinica dei sintomi e sulla esclusione di altre patologie con manifestazioni simili. Non esistono esami del sangue specifici per la schizofrenia, sebbene possano essere richiesti per escludere altre cause dei sintomi.
Il Trattamento della Schizofrenia: Un Approccio Multimodale
Sebbene la schizofrenia non abbia una cura risolutiva, sono disponibili diversi tipi di trattamento che consentono una gestione efficace dei sintomi, la prevenzione delle ricadute e il miglioramento della qualità di vita. È cruciale sottolineare che molte persone con schizofrenia non sono consapevoli della propria malattia (anosognosia), il che rende la gestione terapeutica particolarmente complessa.
Gli effetti degli ANTIDEPRESSIVI sul tuo cervello: farmaci e meccanismo d'azione
Trattamento Farmacologico: I farmaci antipsicotici sono la pietra angolare del trattamento per gestire i sintomi psicotici, in particolare deliri e allucinazioni. Questi farmaci agiscono modulando i livelli di neurotrasmettitori cerebrali, principalmente la dopamina. Esistono antipsicotici di prima generazione (neurolettici) e di seconda generazione (atipici). La scelta del farmaco e del dosaggio più appropriato richiede tempo e, in alcuni casi, è necessario provare diversi farmaci prima di ottenere una risposta soddisfacente. Per le forme resistenti, la clozapina è un'opzione terapeutica. Durante le fasi acute, gli antipsicotici possono essere integrati con ansiolitici per l'ansia e l'insonnia, o con antiepilettici per l'agitazione e le oscillazioni dell'umore.
Psicoterapia e Interventi Psicosociali: La psicoterapia, in particolare quella cognitivo-comportamentale (CBT), è un complemento essenziale al trattamento farmacologico. Aiuta i pazienti a sviluppare strategie di coping, a gestire i pensieri distorti e a migliorare le abilità sociali. La terapia familiare è altrettanto importante per fornire supporto ai familiari, migliorare la comunicazione e ridurre lo stress all'interno del nucleo familiare. Gli interventi di riabilitazione psicosociale mirano a favorire il recupero delle funzioni sociali, lavorative e di autogestione, migliorando complessivamente la qualità della vita.
Supporto Sociale e Riabilitazione: Programmi di inserimento socio-lavorativo e il sostegno nella gestione delle attività quotidiane sono fondamentali per promuovere l'indipendenza e l'integrazione sociale. L'obiettivo è ridurre lo stress e aiutare i pazienti a riacquistare le abilità necessarie per funzionare al meglio nella società.
La Schizofrenia Paranoide: Un Focus Specifico
La schizofrenia paranoide, considerata la forma più comune, è caratterizzata principalmente dalla presenza di deliri e allucinazioni, spesso con tematiche persecutorie o di grandiosità. Le persone affette da questa forma possono sperimentare una profonda sfiducia verso gli altri, credendo di essere seguite, avvelenate o spiate. Questo può rendere difficile mantenere un lavoro, coltivare amicizie e persino cercare assistenza medica.

I sintomi specifici della schizofrenia paranoide includono:
- Deliri Paranoici: Convinzioni irrealistiche di essere oggetto di persecuzione, complotti o danni.
- Allucinazioni Uditive: Sentire voci che commentano o minacciano.
- Atteggiamento Polemico o di Superiorità: Un comportamento che può derivare dalla percezione di essere costantemente sotto attacco o giudizio.
- Manifestazioni di Rabbia o Violenza: In alcuni casi, i deliri persecutori possono portare a reazioni aggressive.
Le cause specifiche della schizofrenia paranoide sono sconosciute, ma si ritiene che, come per la schizofrenia in generale, sia il risultato di una combinazione di fattori genetici, biologici e ambientali. Il trattamento prevede un approccio multimodale simile a quello per altre forme di schizofrenia, con un'enfasi particolare sulla gestione dei deliri e delle allucinazioni attraverso farmaci antipsicotici e terapie psicosociali.
Sfide e Prospettive Future
Nonostante i progressi nella comprensione e nel trattamento della schizofrenia, rimangono sfide significative. La mancanza di consapevolezza della malattia da parte dei pazienti, la persistenza dello stigma sociale e la variabilità nella risposta ai trattamenti sono ostacoli importanti. La morte precoce, purtroppo più frequente tra le persone con schizofrenia, è spesso legata a patologie coesistenti (come malattie cardiovascolari o disturbi da uso di sostanze) e al suicidio. Il rischio suicidario, in particolare, richiede un'attenta valutazione e interventi mirati.
La ricerca continua a esplorare nuove vie per migliorare la diagnosi precoce, sviluppare trattamenti più efficaci e personalizzati, e comprendere meglio le basi biologiche della malattia. Un approccio integrato, che combini cure mediche, supporto psicologico e riabilitazione sociale, è fondamentale per aiutare le persone con schizofrenia a condurre una vita più piena e soddisfacente.
tags: #schizofrenia #paranoide #e #accompagnamento