La schizofrenia è una patologia mentale complessa e debilitante che influisce profondamente sulla vita delle persone che ne sono affette. Caratterizzata da un'alterazione della percezione della realtà, la schizofrenia si manifesta attraverso sintomi che colpiscono il pensiero, le emozioni e il comportamento. I disturbi dello spettro della schizofrenia coinvolgono milioni di persone in tutto il mondo, senza distinzione di età, sesso o stato sociale. Anche se molte domande rimangono ancora aperte, la ricerca ha fatto progressi significativi nella comprensione di questo disturbo. Con questo articolo, vogliamo promuovere una maggiore consapevolezza sulla schizofrenia, ridurre lo stigma e incoraggiare una conversazione aperta sulle sfide che vivono le persone con questa condizione e i loro cari.

Cos'è la Schizofrenia? L'Etimologia e la Definizione Moderna
Per comprendere cosa significa schizofrenia, possiamo partire dall’etimologia del termine, che deriva dal greco schizo “dividere” e phrenia “mente”, quindi “mente divisa”. Il termine fu coniato dallo psichiatra svizzero Eugen Bleuler nel 1908 per sostituire quello ottocentesco di Dementia praecox, formulato dallo psichiatra tedesco Emil Kraepelin. Bleuler descrisse i principali sintomi come le 4 A: appiattimento dell’Affetto, Autismo, Associazione ridotta di idee e Ambivalenza. Bleuler si rese conto che la malattia non era una demenza, per via del fatto che alcuni dei suoi pazienti tendevano a migliorare e non a peggiorare, e quindi propose il termine schizofrenia.
La schizofrenia è un disturbo mentale grave che compromette la capacità di una persona di pensare, percepire e comportarsi in modo coerente con la realtà. È classificata tra le psicosi e colpisce il modo in cui una persona pensa, sente e si comporta. Nel DSM-5, la schizofrenia è inserita tra i disturbi psicotici. La malattia porta le persone a diminuire, se non eliminare del tutto, i rapporti con il mondo esterno, isolandosi in una dimensione incomprensibile agli altri. Non si tratta solo di un comportamento strano o insolito: essa impedisce alle persone di vivere una vita normale, causando problemi sul lavoro, nelle relazioni interpersonali o nella cura di sé. Se non trattata, può portare alla perdita del lavoro, alla rottura dei legami con amici e familiari, o persino alla senzatetto.
Dati Epidemiologici sulla Schizofrenia: Prevalenza e Distribuzione Globale
La schizofrenia colpisce una percentuale significativa della popolazione mondiale, con un impatto importante sia a livello individuale che sociale. Secondo l'Organizzazione Mondiale della Sanità (OMS), la prevalenza nella popolazione generale è circa lo 0,32% (OMS, 2022), ovvero circa 24 milioni di persone nel mondo convivono con questa condizione. In Italia, si stima che circa 245 mila persone ne siano affette. La prevalenza di tale disturbo è pari all’ 1% secondo alcune stime, senza differenze tra uomini e donne.
L'esordio avviene tipicamente tra la tarda adolescenza e i primi anni dell'età adulta. L’età media di insorgenza è più precoce negli uomini (tra i 17 e i 30 anni, con una media di 23 anni) rispetto alle donne (intorno ai 35 anni, con una media di 28 anni). Questa differenza di genere potrebbe influenzare sia la presentazione clinica che il decorso della malattia. La schizofrenia colpisce uomini e donne in modo relativamente simile in termini di prevalenza, ma negli uomini si osserva spesso una maggiore gravità dei sintomi. Inoltre, la condizione è presente in tutte le culture e gruppi socioeconomici, anche se alcuni studi suggeriscono che fattori come l'urbanizzazione e l'appartenenza a minoranze etniche possano essere associati a un rischio aumentato di insorgenza.
L'impatto della schizofrenia sulla qualità della vita è significativo: oltre ai sintomi psicotici, molte persone sperimentano difficoltà nelle relazioni sociali, nella gestione delle attività quotidiane e nell'inserimento lavorativo. Questi dati sottolineano l'importanza di una diagnosi precoce e di un supporto adeguato per migliorare la prognosi e la qualità della vita delle persone affette. Il suo decorso è considerato tendenzialmente cronico, con l’alternarsi di periodi in cui i sintomi si aggravano o si attenuano.
I Sintomi della Schizofrenia: Un Quadro Complesso di Manifestazioni
I sintomi della schizofrenia possono variare ampiamente da persona a persona e includono allucinazioni, deliri, difficoltà nel pensiero chiaro e coeso, oltre a compromissioni cognitive. La malattia può manifestarsi in modo graduale o improvviso, influenzando la capacità di funzionare quotidianamente, mantenere relazioni e perseguire i propri obiettivi. I sintomi vengono categorizzati in sintomi positivi, negativi e cognitivi.
Lo psichiatra tedesco Kurt Schneider, figura importante nella storia della schizofrenia, contribuì a differenziarla dalle altre psicosi, distinguendone le caratteristiche in sintomi di primo rango (come voci che commentano o discutono, trasmissione o sottrazione del pensiero, illusioni deliranti) e sintomi di secondo rango (come confusione, alterazioni percettive, sensazioni di vuoto affettivo, alterazioni dell’umore e altri sintomi).
Sintomi Positivi: Le Alterazioni della Percezione e del Pensiero
I sintomi positivi, detti anche produttivi, sono quelli che non si verificano normalmente nelle persone sane, ma sono presenti nelle persone affette da schizofrenia. Essi rappresentano manifestazioni "aggiuntive" rispetto al normale funzionamento psichico. Comprendono:
- Allucinazioni: Percezioni sensoriali senza uno stimolo reale. Possono coinvolgere uno o più sensi, come la vista, l'udito, il tatto, l'olfatto o il gusto. Le allucinazioni uditive, come sentire voci, sono le più comuni, spesso associate ad altri sintomi psicotici in quadri più complessi.
- Deliri: Convinzioni false e irremovibili, che la persona continua a mantenere anche se le si dimostra che sono sbagliate. Spesso sono di tipo persecutorio (la paura di essere danneggiati fisicamente o emotivamente da individui, gruppi o istituzioni), di grandezza (credere di essere personaggi famosi come Gesù o il presidente) o di riferimento (pensare che passaggi di libri, giornali o testi delle canzoni parlino di loro, o che gli altri possano leggere nella loro mente o che i loro pensieri siano trasmessi agli altri). I deliri sono convinzioni che non hanno basi nella realtà.
- Disorganizzazione del pensiero e del linguaggio: Difficoltà a mantenere un discorso coerente, con passaggi rapidi da un argomento all'altro, salti logici, o risposte incongrue. A volte la persona si blocca mentre parla senza riuscire a dare una spiegazione del perché. Queste caratteristiche possono influenzare significativamente la comunicazione quotidiana.
- Comportamento disorganizzato o catatonico: Azioni imprevedibili, agitazione o, al contrario, immobilità e mutismo (stupor catatonico), posture anomale mantenute a lungo o movimenti ripetitivi.
Sintomi Negativi: I Deficit nelle Funzioni Normali
I sintomi negativi rappresentano una riduzione o perdita di funzioni normali e rispondono meno bene ai farmaci. Essi sono responsabili della perdita del contatto con la realtà da parte del paziente e del suo isolarsi in un mondo incomprensibile agli altri. Tra questi troviamo:
- Appiattimento affettivo: Ridotta espressione delle emozioni, sia verbalmente che a livello mimico. La persona mostra poche emozioni o assenza di emozioni.
- Alogia: Povertà del linguaggio e difficoltà a produrre discorsi articolati. La persona parla molto poco, incluso il rispondere a domande con una o due parole.
- Anedonia: Incapacità di provare piacere nelle attività quotidiane. È l’incapacità di provare piacere o interesse per attività che normalmente sarebbero gratificanti, come il cibo, le interazioni sociali o gli hobby.
- Abulia: Mancanza di motivazione e iniziativa, con difficoltà a portare avanti compiti anche semplici. La persona mostra una mancanza di interesse nelle relazioni e nelle attività.
Sintomi Cognitivi: Le Difficoltà nelle Funzioni Mentali Superiori
I sintomi cognitivi riguardano le funzioni mentali superiori e possono includere difficoltà nella capacità di pensare chiaramente, gestire le proprie emozioni, prendere decisioni e relazionarsi con gli altri. Recentemente, il deficit cognitivo è stato riconosciuto come una caratteristica clinica aggiuntiva della schizofrenia. Alcuni dei sintomi cognitivi tipici della schizofrenia includono:
- Difficoltà di concentrazione: Problemi a mantenere l'attenzione su compiti specifici o a seguire una conversazione. Difficoltà nel prestare attenzione o nel ricordare le cose.
- Compromissione della memoria di lavoro: Difficoltà a trattenere e manipolare informazioni per brevi periodi, rendendo difficile ricordare informazioni recenti o svolgere attività quotidiane.
- Deficit nelle funzioni esecutive: Problemi nella pianificazione, nell'organizzazione e nel ragionamento astratto. Difficoltà nella comprensione sociale, ovvero a comprendere le dinamiche sociali e gli stati mentali altrui (teoria della mente).
- Lentezza del pensiero: Il pensiero può diventare più lento e meno flessibile, rendendo difficile il processo decisionale. Riduzione della flessibilità cognitiva: difficoltà ad adattarsi a nuove situazioni o a cambiare modo di pensare.
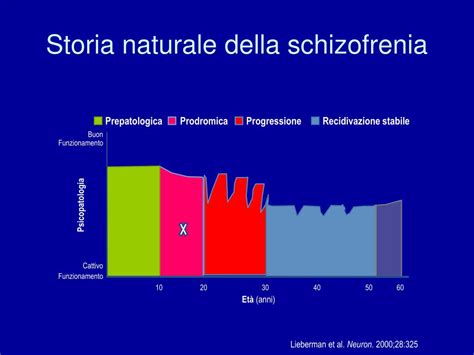
La Fase Prodromica: I Primi Segnali della Malattia
L'età media di esordio della schizofrenia si colloca tra la tarda adolescenza e l’età adulta. In alcuni casi l’esordio può avvenire prima dell’adolescenza, ma è un’eventualità rara e con prognosi più complessa. Solitamente i primi sintomi compaiono in modo lento e graduale. In questi casi, nella fase prodromica della schizofrenia possono insorgere segnali precoci che compaiono prima dell'esordio completo. La fase prodromica può protrarsi anche per diversi anni e l’esordio clinico del disturbo non coincide sempre con il momento della diagnosi, che spesso avviene con un ritardo significativo rispetto alla comparsa dei primi sintomi.
Riconoscere questi primi sintomi può essere importante per intervenire precocemente e migliorare l'esito del trattamento. La presenza di sintomi prodromici non garantisce che una persona svilupperà necessariamente la schizofrenia, ma può indicare un rischio aumentato. Ecco alcuni esempi di sintomi prodromici della schizofrenia:
- Cambiamenti nel pensiero: difficoltà nel pensiero logico, con pensieri disorganizzati o salti logici.
- Isolamento sociale: tendenza a ritirarsi dagli altri o difficoltà nelle relazioni sociali.
- Difficoltà nel lavoro o negli studi: calo delle prestazioni lavorative o accademiche, difficoltà nella concentrazione e nell'organizzazione. In fase iniziale della malattia il soggetto comincia a rendere meno dal punto di vista scolastico o lavorativo e si avvia verso un inspiegabile ritiro sociale, con abbandono delle relazioni interpersonali.
- Disturbi del sonno: variazioni nei modelli del sonno, come insonnia o eccessiva sonnolenza durante il giorno.
- Cambiamenti nell'umore: fluttuazioni dell'umore, inclusa irritabilità o apatia.
- Difficoltà nella gestione dello stress: una diminuita capacità di affrontare lo stress.
- Irrazionalità o strane convinzioni: presenza di pensieri o credenze bizzarre, irrazionali o deliranti.
- Cambiamenti nell'espressione emotiva: riduzione dell'affetto o espressione emotiva inappropriata.
Molti di questi sintomi sono aspecifici e possono verificarsi in diverse condizioni. Tuttavia, se persistono o peggiorano nel tempo, soprattutto quando associati a fattori di rischio noti per la schizofrenia (come una storia familiare della malattia), è consigliabile consultare un professionista della salute mentale per una valutazione più approfondita.
Le Cause della Schizofrenia: Un Mix di Fattori Genetici e Ambientali
Schizofrenici si nasce o si diventa? Le cause della schizofrenia sono complesse e tutt’oggi ancora incerte. Non c'è una singola causa nota per la schizofrenia, ma la ricerca ha identificato vari elementi che possono contribuire allo sviluppo del disturbo. Si può parlare di fattori di rischio, ossia di condizioni che predispongono un individuo a sviluppare la malattia più degli altri. Tali fattori sono dovuti a componenti genetiche, fattori biologici, fattori psicologici e ambientali.
- Fattori Genetici: Esiste una chiara componente genetica nella schizofrenia. Le persone con un parente di primo grado (come un genitore o un fratello) affetto da schizofrenia hanno un rischio maggiore di sviluppare la malattia rispetto alla popolazione generale (6,5% di probabilità). Tuttavia, la schizofrenia non segue un modello di ereditarietà semplice, e molti geni possono contribuire al rischio. Le stime di ereditarietà variano a causa della difficoltà a separare gli effetti della genetica da quelli dell’ambiente.
- Fattori Biologici: Le anomalie neurobiologiche possono svolgere un ruolo nella schizofrenia. Alterazioni nella chimica cerebrale, in particolare nel sistema dopaminergico, sono state identificate come rilevanti. L'unico marker neurobiologico chiaramente associato alla schizofrenia è l’aumentata sintesi presinaptica di dopamina nel corpus striatum, correlata alla gravità dei sintomi psicotici positivi. La risonanza magnetica funzionale (fMRI) e altre tecnologie di imaging del cervello permettono lo studio delle differenze di attività cerebrale nelle persone con una diagnosi di schizofrenia. È stata riportata una riduzione del volume del cervello in aree della corteccia frontale e nei lobi temporali. Sul piano della neuroconnettività, si ipotizza una disfunzione della corteccia cingolata anteriore e dell’insula anteriore, aree chiave del Salience Network.
- Fattori Prenatali e Perinatali: Eventi avversi durante la gravidanza o il parto, come la malnutrizione materna, l'esposizione a sostanze tossiche o complicazioni alla nascita con ipossia (insufficiente apporto di ossigeno), possono aumentare il rischio di sviluppare la schizofrenia.
- Fattori Ambientali: Alcuni fattori ambientali possono contribuire allo sviluppo della malattia. L'assunzione di alcune sostanze stupefacenti o farmaci sembra causare o peggiorare i sintomi. L'isolamento sociale è uno dei principali fattori di rischio per lo sviluppo di queste malattie. Eventi negativi e stressanti scatenano la schizofrenia in soggetti che sono già a rischio.
È importante sottolineare che la schizofrenia non è causata da cure genitoriali inadeguate o da un’infanzia difficile.
La Diagnosi della Schizofrenia: Osservazione Clinica e Criteri Diagnostici
Non esiste un test specifico per la schizofrenia. La diagnosi si basa sull'osservazione clinica e sull'anamnesi del paziente. Il medico formula la diagnosi di schizofrenia basandosi sulla sintomatologia del soggetto, che deve essere presente da almeno 6 mesi e causare problemi significativi sul lavoro, a scuola, o nelle relazioni interpersonali.
La diagnosi si basa sull'osservazione dei comportamenti del paziente e sulle esperienze riportate da esso. I criteri diagnostici sono espressi nel Manuale diagnostico e statistico dei disturbi mentali (DSM-5) edito dall'American Psychiatric Association, o nella International Statistical Classification of Diseases and Related Health Problems (ICD-10) dell'Organizzazione Mondiale della Sanità. Questi criteri utilizzano le esperienze auto-riferite dei pazienti e descrivono le anomalie nel comportamento.
Nella fase iniziale della malattia il soggetto comincia a rendere meno dal punto di vista scolastico o lavorativo e si avvia verso un inspiegabile ritiro sociale, con abbandono delle relazioni interpersonali. Questi sintomi, tuttavia, non sono sufficienti per fare diagnosi e sono spesso riconosciuti dopo che la patologia esordisce in fase acuta.
Un esame medico generale e neurologico può rendersi necessario per escludere patologie mediche che, raramente, possono produrre psicosi simili alla schizofrenia, come disturbi metabolici, infezioni sistemiche, sifilide, infezione da HIV, epilessia o lesioni cerebrali. La diagnosi di schizofrenia avviene anche per esclusione, in quanto bisogna accertare che i sintomi non siano associabili ad altri disturbi simili come il disturbo schizoaffettivo o il disturbo bipolare.
Nel DSM-5 (2013) la schizofrenia non è più distinta nei suoi diversi sottotipi ed è ricompresa tra i disturbi dello spettro della schizofrenia e altri disturbi psicotici. L’eliminazione di questi sottotipi (come la schizofrenia paranoide, ebefrenica, catatonica, indifferenziata e residuale) è derivata dall’osservazione della loro scarsa stabilità nel tempo, della bassa affidabilità clinica e del loro valore prognostico non significativo.
Schizofrenia esordio precoce
La Diagnosi Differenziale: Distinguere la Schizofrenia da Altre Condizioni
La diagnosi differenziale è un aspetto cruciale nella gestione della schizofrenia, poiché i sintomi psicotici possono sovrapporsi a quelli di altre condizioni mediche e psichiatriche. È fondamentale distinguere la schizofrenia da disturbi che presentano sintomi simili per garantire un trattamento appropriato.
- Disturbo Schizoaffettivo: Simile alla schizofrenia, questo disturbo si manifesta con sintomi psicotici come deliri, allucinazioni, comportamento disorganizzato o pensiero confuso. Tuttavia, la durata della psicosi è limitata tra uno e sei mesi, e si osserva una combinazione di sintomi tipici della schizofrenia con gravi episodi di alterazione dell’umore, che possono essere depressivi, maniacali o una combinazione di entrambi.
- Disturbo Bipolare: I sintomi psicotici possono essere presenti nel disturbo bipolare, in particolare durante episodi maniacali o depressivi gravi. La differenza principale risiede nella presenza predominante di disturbi dell'umore marcati e ciclici nel disturbo bipolare, rispetto alle alterazioni del pensiero e della percezione più persistenti nella schizofrenia.
- Disturbo Delirante: Questo disturbo è caratterizzato dalla presenza di uno o più deliri persistenti, spesso realistici (es. persecuzione o gelosia), ma senza altri sintomi psicotici significativi come allucinazioni o disorganizzazione del pensiero.
- Disturbo Schizotipico di Personalità: È un disturbo di personalità che si manifesta con pensieri e comportamenti eccentrici, difficoltà nelle relazioni sociali, ansia sociale intensa e credenze bizzarre. Sebbene presenti tratti che possono sovrapporsi alla schizofrenia, i sintomi sono generalmente meno gravi e non raggiungono il livello di psicosi franca.
- Psicosi Indotta da Sostanze o Farmaci: Si verifica quando l'uso o l'astinenza da sostanze (come droghe o farmaci) provoca sintomi psicotici, quali allucinazioni o deliri. La storia di assunzione di sostanze è fondamentale per la diagnosi differenziale.
- Condizioni Mediche Generali: Rare condizioni mediche, come disturbi metabolici, infezioni sistemiche, encefaliti o tumori cerebrali, possono raramente presentare sintomi psicotici simili alla schizofrenia. Per questo motivo, un esame medico generale e neurologico è parte integrante del processo diagnostico.
Poiché i sintomi psicotici positivi possono comparire in diversi disturbi, alcuni autori ritengono che le psicosi affettive e schizofreniche non siano entità separate, ma diverse manifestazioni di una base psicopatogenetica comune, modulata da fattori individuali e psicopatologici.
Trattamento della Schizofrenia: Un Approccio Multimodale
Il trattamento della schizofrenia, a oggi, consiste nella cura delle principali manifestazioni sintomatologiche della malattia e nel sostegno alla vita relazionale e sociale. Considerata sino all'Ottocento una forma di demenza precoce dalla letteratura medica che descriveva comportamenti irrazionali ed incontrollati, la schizofrenia è un grave disturbo psicotico caratterizzato da una reattività emotiva e dalla disintegrazione dei processi mentali.
La cura della schizofrenia può essere schematizzata in diversi momenti, con l'obiettivo di ridurre la gravità dei sintomi psicotici, preservare la funzione psicosociale, prevenire la comparsa di episodi sintomatici e ridurre l'uso di droghe cui la schizofrenia spesso si accompagna. Se trattati precocemente con farmaci antipsicotici in maniera continuativa e con psicoterapia personale e familiare per il recupero delle disfunzioni cognitive, la risposta al trattamento è rapida e completa e il miglioramento può essere duraturo. Un buon 60% dei pazienti è recuperabile ad un livello accettabile.
Terapia Farmacologica: Gli Antipsicotici e Altri Farmaci
Il trattamento primario della schizofrenia prevede l'uso di farmaci antipsicotici, in grado di ridurre i sintomi positivi della psicosi in circa 7-14 giorni. I primi segnali di miglioramento si osservano dopo 2-3 settimane e la risposta piena entro 6-8 settimane. L'assunzione regolare dei farmaci aiuta moltissimo i sintomi e la capacità di svolgere le proprie funzioni.
I farmaci antipsicotici agiscono principalmente sopprimendo l'attività del recettore della dopamina e talvolta della serotonina. In fase acuta gli antipsicotici sono spesso integrati con un ansiolitico (per l’ansia e l’insonnia) e/o con un antiepilettico (per l’agitazione e per contenere eventuali oscillazioni dell’umore).
Se dopo un periodo di cura sufficientemente lungo e con dosi di farmaco adeguate non si ottiene ancora una risposta soddisfacente si cambia tipo di antipsicotico. Nei casi in cui dopo più tentativi con diversi farmaci la sintomatologia psicotica persiste (“forme resistenti”) si utilizza la clozapina.
In alcuni casi, la terapia farmacologica può prevedere la somministrazione di antipsicotici in combinazione con ansiolitici o antidepressivi. La sarcosina e il Tofisopam hanno mostrato in diversi studi un effetto positivo nei confronti dei sintomi della malattia, in particolare i negativi.
Le terapie del passato, come le applicazioni elettroconvulsivanti e l'insulinoterapia, non hanno mai dato risultati apprezzabili e sono sempre meno impiegate.
Riabilitazione Psicosociale e Psicoterapia
I farmaci sono utilizzati unitamente all’impiego di programmi strutturati di riabilitazione psicosociale dei pazienti affetti. Per favorire la ripresa del lavoro (o dello studio) e dei rapporti sociali e per migliorare la qualità di vita, in questa fase i farmaci sono affiancati da un percorso personalizzato di tipo psicologico-riabilitativo.
Nel trattamento della schizofrenia è fondamentale, come anticipato, abbinare alla terapia farmacologica dei percorsi di psicoterapia. Gli interventi di tipo psicoterapeutico prevedono anche programmi di inserimento socio-lavorativo.
Le terapie di supporto comprendono i centri di accoglienza, le visite routinarie da parte di sanitari dedicati alla salute mentale della comunità, il sostenimento dell'occupazione e la creazione di gruppi di sostegno.
L'ospedalizzazione può essere necessaria solo per gravi episodi e può essere decisa volontariamente o, se la legislazione lo permette, contro la volontà del paziente. L'ospedalizzazione a lungo termine è rara, soprattutto dal 1950 in poi, anche se si verifica ancora.
Comorbilità e Complicanze: Affrontare le Sfide Aggiuntive
Le persone affette da schizofrenia possono avere comorbilità, tra cui la depressione maggiore (nell’80% dei casi) e disturbi d’ansia, il disturbo ossessivo-compulsivo, il disturbo da uso di sostanze, e il disturbo bipolare. Sono altresì frequenti i casi di abuso di sostanze (riscontrabili in quasi il 50% dei pazienti), problemi sociali, come la disoccupazione e la povertà.
Il rischio suicidario rappresenta una preoccupante complicanza per le persone affette da schizofrenia. Circa 1 persona su 5 con schizofrenia tenta di uccidersi e molti pensano di farlo. Il suicidio è la principale causa di morte tra gli schizofrenici, riducendo di 10 anni l'aspettativa di vita. Il tasso di suicidi associato alla schizofrenia, ritenuto essere del 10%, è stato rivisto al ribasso in analisi più recenti al 4,9%. Tuttavia, un'analisi più recente su studi e statistiche ha rivisto al ribasso la stima portandola al 4,9%. I fattori di rischio associati al comportamento suicidario in pazienti con schizofrenia includono l’uso di sostanze e la presenza di sintomi depressivi. La valutazione del rischio suicidario dovrebbe quindi rientrare nella prassi clinica per i pazienti con schizofrenia, integrando interventi mirati alla riduzione di tali rischi.
L'aspettativa di vita media delle persone affette dalla condizione varia da 12 a 15 anni di meno rispetto alla popolazione in generale.
Prevenzione e Prospettive Future
La prevenzione della schizofrenia è difficile perché non vi sono indicatori affidabili per il successivo sviluppo della malattia. Non vi sono prove conclusive circa l'efficacia degli interventi precoci per prevenirla. Tuttavia, vi sono alcune evidenze che l'intervento precoce nei pazienti con un episodio psicotico possa migliorare risultati a breve termine, ma si riscontra poco beneficio da queste misure dopo cinque anni.
La ricerca attuale si concentra sul ruolo delle neuroscienze, anche se non è ancora nota una causa organica ben precisa. L'obiettivo è promuovere una maggiore consapevolezza sulla schizofrenia, ridurre lo stigma e incoraggiare una conversazione aperta sulle sfide che vivono le persone con questa condizione e i loro cari. La diagnosi e il trattamento precoci sono fondamentali per il miglioramento del benessere a lungo termine.
La schizofrenia è una malattia cronica e fortemente invalidante, che rappresenta una delle principali cause di disabilità. Tuttavia, con un approccio terapeutico integrato e un supporto adeguato, molte persone possono condurre una vita soddisfacente e significativa.
tags: #lai #nella #schizofrenia