Il fenomeno di Raynaud (FR) è una condizione vascolare che si manifesta con una reazione anomala e sproporzionata dei vasi sanguigni, in particolare delle piccole arterie, a determinati stimoli. Questo disturbo, sebbene non sia intrinsecamente pericoloso e non rappresenti una minaccia diretta per la salute, può generare disagio, spavento e significative implicazioni psicologiche. La sua comprensione approfondita è fondamentale per una gestione efficace dei disagi fisici ed emotivi associati.
Manifestazioni e Meccanismi: Quando il Freddo Innesca una Reazione Eccessiva
Il fenomeno di Raynaud è riconoscibile a un rapido sguardo, specialmente quando le temperature ambientali si abbassano. Le dita delle mani e dei piedi, e più raramente altre estremità come la punta del naso o i lobi delle orecchie, diventano prima pallide e biancastre a causa di una vasocostrizione eccessiva che riduce significativamente il flusso sanguigno e l'apporto di ossigeno. Successivamente, le aree interessate assumono una colorazione blu-violacea (cianosi) a causa del ristagno di sangue povero di ossigeno. Infine, con il ritorno alla normalità della circolazione, si verifica un arrossamento (eritema), spesso accompagnato da sensazioni di formicolio intenso, intorpidimento, pressione e talvolta dolore bruciante.
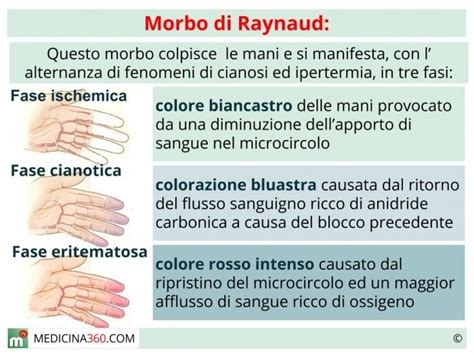
Il meccanismo alla base di questa reazione è una vasocostrizione eccessiva e anomala dei piccoli vasi sanguigni (capillari o arteriole) in risposta a stimoli scatenanti. Questi stimoli includono principalmente le basse temperature ambientali, ma anche lo stress emotivo intenso. In queste situazioni, i vasi sanguigni si restringono in modo esagerato, riducendo notevolmente la loro area e limitando il flusso sanguigno. L'organismo, in un tentativo di ridurre la dispersione di calore, sacrifica temporaneamente le estremità. La nicotina, presente nel fumo di sigaretta, è un altro fattore che può esacerbare e peggiorare il fenomeno di Raynaud, in particolare nella forma secondaria.
Epidemiologia e Fattori Predisponenti: Chi Colpisce Maggiormente?
Il fenomeno di Raynaud è una condizione piuttosto comune, interessando circa il 3-5% della popolazione generale, con una maggiore prevalenza nelle donne, soprattutto sotto i 50 anni. Per gli uomini, fattori come il fumo di sigaretta e l'età sembrano aumentare l'incidenza. Si osserva anche una maggiore frequenza in persone che vivono in climi più freddi e secchi, suggerendo un legame con le condizioni climatiche. Anche professionisti esposti a vibrazioni, come pianisti o suonatori di flauto, possono essere più a rischio.

Classificazione: Primario o Secondario? La Chiave per la Gestione
La ricerca scientifica ha individuato due tipi principali di fenomeno di Raynaud:
- Fenomeno di Raynaud Primario (o Idiopatico): Questa è la forma più diffusa, rappresentando circa l'80-90% dei casi. Si verifica in assenza di una causa definita o di altre patologie sottostanti. Tende a manifestarsi in persone giovani, spesso durante l'adolescenza o nei primi anni dell'età adulta, ed è generalmente considerato benigno. I fattori di rischio includono l'età giovane, l'appartenenza al genere femminile, vivere in un clima freddo e una componente familiare.
- Fenomeno di Raynaud Secondario (o Sindrome di Raynaud): In questa forma, il fenomeno di Raynaud è espressione e campanello d'allarme di una condizione medica sottostante. È più comune in persone intorno ai 40 anni. Le cause più frequenti sono malattie reumatologiche sistemiche, note come connettiviti, tra cui:
- Sclerosi sistemica (SSc), che è la causa più frequente di Raynaud secondario.
- Lupus eritematoso sistemico (LES).
- Artrite reumatoide (AR).
- Sindrome di Sjögren.
- Dermatomiosite o polimiosite.
Oltre alle connettiviti, altre patologie possono essere causa di Raynaud secondario, tra cui:
- Malattie vascolari: di origine compressiva (ad esempio, sindrome dello stretto toracico) o infiammatoria (vasculiti).
- Malattie vaso-occlusive: come le alterazioni trombofiliche.
- Fenomeni paraneoplastici: associati a tumori.
- Patologie polmonari o cardiovascolari.
- Esposizione a sostanze chimiche o farmaci: come i beta-bloccanti, ampiamente utilizzati per le malattie cardiache, o alcuni farmaci stimolanti del sistema nervoso centrale.
- Traumi o uso di farmaci specifici.
Diagnosi: Un Percorso Clinico e Strumentale
La diagnosi del fenomeno di Raynaud è principalmente clinica, basata sull'anamnesi accurata e sull'esame fisico del paziente. Il medico raccoglie informazioni dettagliate sulla storia clinica, sulle manifestazioni del fenomeno, sulla loro frequenza, intensità e sulle eventuali altre condizioni presenti.
Per distinguere la forma primaria da quella secondaria, e per valutare la gravità della condizione, vengono impiegati diversi strumenti diagnostici:
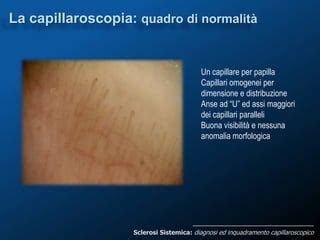
- Capillaroscopia periungueale: Questo esame non invasivo permette di valutare la morfologia e la struttura dei capillari presenti alla base delle unghie delle mani. È uno strumento fondamentale per individuare alterazioni caratteristiche associate a malattie del tessuto connettivo, come la dilatazione dei capillari (megacapillari) o aree prive di capillari (avascolari), che sono spesso indicative di sclerosi sistemica.
- Esami del sangue: Vengono eseguiti per ricercare la presenza di autoanticorpi, marcatori di malattie autoimmuni. Tra questi, gli anticorpi antinucleari (ANA), gli anticorpi anti-DNA, il fattore reumatoide, gli anticorpi anticentromero, gli anticorpi anti-peptide citrullinato ciclico (CCP) e gli anticorpi anti-sclerodermia (SCL-70) sono particolarmente utili per identificare o escludere patologie sistemiche.
- Altri esami strumentali: In alcuni casi, possono essere utili la fotopletismografia digitale e la misurazione delle pressioni digitali per valutare la perfusione sanguigna agli arti.
È importante sottolineare che, sebbene la diagnosi di Raynaud primario possa essere posta anche solo sulla base di una fotografia del fenomeno, è sempre fondamentale un approfondimento diagnostico per escludere cause secondarie, specialmente in presenza di caratteristiche "sospette" come l'insorgenza dopo i 40 anni, attacchi asimmetrici, la presenza di lesioni ischemiche o una storia clinica suggestiva di patologie associate.
Trattamento e Gestione: Un Approccio Multidisciplinare
La terapia del fenomeno di Raynaud dipende sostanzialmente dalla sua gravità e dalla presenza o meno di una malattia sistemica come causa sottostante. In tutte le forme, è indispensabile agire sui fattori scatenanti e di rischio:
- Evitare l'esposizione al freddo: Questo include l'uso di abbigliamento adeguato durante l'inverno (guanti, sciarpe, cappelli, calze pesanti), ma anche la protezione dal freddo in ambienti domestici o lavorativi con aria condizionata, e l'uso di guanti per manipolare cibi freddi.
- Cessazione del fumo: Il fumo di sigaretta è un vasocostrittore potente e deve essere assolutamente eliminato.
- Gestione dello stress emotivo: Tecniche di rilassamento, biofeedback e supporto psicologico possono essere utili per gestire gli episodi scatenati da stress.
- Evitare sostanze vasospastiche: Come il caffè e alcune bevande contenenti caffeina.
Un ESERCIZIO di RESPIRAZIONE EFFICACE per gestire l'ANSIA
Per quanto riguarda il trattamento farmacologico:
- Fenomeno di Raynaud Primario: Se i sintomi sono lievi, le misure comportamentali possono essere sufficienti. Nei casi più debilitanti, o quando le misure conservative non sono efficaci, si possono prescrivere farmaci vasodilatatori, in particolare i calcio-antagonisti (come nifedipina a rilascio prolungato, amlodipina, felodipina), che aiutano a dilatare i vasi sanguigni e a ridurre la frequenza e la durata degli attacchi di vasospasmo. Altri farmaci alternativi includono nitrati topici, inibitori della fosfodiesterasi-5 (sildenafil), antagonisti del recettore dell'angiotensina II e inibitori selettivi della ricaptazione della serotonina (fluoxetina).
- Fenomeno di Raynaud Secondario: Il trattamento si concentra primariamente sulla gestione della patologia sistemica sottostante. Oltre alle misure già citate, possono essere necessari antibiotici, analgesici e, in casi di ulcere ischemiche, procedure chirurgiche di sbrigliamento. La somministrazione endovenosa di prostaglandine (come Iloprost) può essere considerata nei pazienti con ischemia grave delle dita.
In casi selezionati e refrattari ad altre terapie, si può considerare la simpatectomia, un intervento chirurgico sui nervi che controllano la vasocostrizione, sebbene questa sia una pratica controversa e riservata a situazioni specifiche.
Implicazioni Psicologiche: Oltre il Sintomo Fisico
Le implicazioni psicologiche del fenomeno di Raynaud non vanno sottovalutate. L'esperienza ricorrente di episodi di vasocostrizione, il conseguente cambiamento di colore della pelle e le sensazioni associate (freddo, intorpidimento, dolore) possono generare ansia, disagio e preoccupazione. Alcune persone possono arrivare a nascondere le proprie estremità o a limitare le interazioni sociali, specialmente in presenza di freddo intenso. L'aspetto estetico, in particolare tra i giovani, può essere fonte di imbarazzo e influenzare l'autostima e la fiducia in sé. La ricerca psicologica ha evidenziato problematiche legate alla sintomatologia fisica, all'impatto emotivo, alla gestione dei fattori esacerbanti, alla necessità di monitoraggio costante, all'incertezza e all'adattamento alla condizione. Comprendere appieno la dimensione psicologica del fenomeno di Raynaud è essenziale per fornire un supporto adeguato e completo ai pazienti.
La ricerca continua a fare passi da gigante nel trattamento delle malattie reumatologiche sottostanti, e una diagnosi precoce del fenomeno di Raynaud può consentire di intervenire tempestivamente, rappresentando un vero punto di svolta nella gestione di queste patologie complesse. Mantenere un canale di comunicazione attivo con il proprio reumatologo è fondamentale per monitorare eventuali variazioni cliniche e garantire un intervento rapido ed efficace.
tags: #fenomeno #di #raynaud #psicosomatica