Il disturbo bipolare, precedentemente noto come sindrome maniaco-depressiva, è una condizione psichiatrica complessa che colpisce l'umore, l'energia e i livelli di attività di un individuo. Caratterizzato da profonde e prolungate oscillazioni dell'umore, che vanno da periodi di depressione intensa a fasi di mania o ipomania, il disturbo bipolare rappresenta una significativa sfida sia per chi ne è affetto sia per il sistema sanitario. Questo articolo esplora le linee guida diagnostiche del DSM-5, fornendo un quadro dettagliato della patologia, dei suoi sintomi, delle cause, della diagnosi differenziale e dell'approccio terapeutico.
Definizione e Caratteristiche Fondamentali del Disturbo Bipolare
Il disturbo bipolare è una patologia psichiatrica complessa caratterizzata da anomalie nei cambiamenti dell'umore, dell'energia e del livello di attività. Queste oscillazioni non sono semplici variazioni d'umore, ma episodi prolungati e intensi che sconvolgono significativamente la vita dell'individuo. La caratteristica distintiva è l'alternanza tra episodi depressivi maggiori e episodi di mania o ipomania.
Caratteristiche chiave includono:
- Episodi di Mania: Periodi di umore persistentemente elevato, espanso o irritabile, accompagnati da un aumento anomalo dell'energia e dell'attività. Questi episodi possono includere autostima grandiosa, ridotto bisogno di sonno, maggiore loquacità, fuga delle idee, distraibilità, aumento dell'attività finalizzata e coinvolgimento eccessivo in attività rischiose (come spese folli, investimenti avventati o comportamenti sessuali disinibiti). La durata minima per un episodio maniacale è di una settimana, a meno che non sia necessaria l'ospedalizzazione.
- Episodi di Ipomania: Sintomi simili alla mania, ma di minore intensità e durata. Un episodio ipomaniacale deve durare almeno quattro giorni consecutivi. A differenza della mania, l'ipomania generalmente non causa una compromissione marcata del funzionamento sociale o lavorativo e non richiede ospedalizzazione.
- Episodi Depressivi Maggiori: Periodi di umore depresso, perdita di interesse o piacere per quasi tutte le attività. Altri sintomi possono includere cambiamenti nell'appetito o nel peso, insonnia o ipersonnia, affaticamento, sentimenti di colpa o inutilità, difficoltà di concentrazione e pensieri ricorrenti di morte o suicidio.
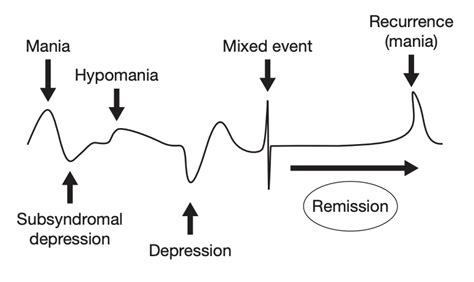
- Episodi Misti (o con Caratteristiche Miste): Situazioni in cui coesistono contemporaneamente sintomi depressivi e maniacali o ipomaniacali. Il DSM-5 ha modificato la categorizzazione, parlando di "episodio con caratteristiche miste" quando sono presenti almeno tre sintomi sottosoglia della polarità d'umore opposta durante un episodio depressivo o maniacale/ipomaniacale. Questi episodi sono spesso caratterizzati da disforia, agitazione psicomotoria, estrema irritabilità e ansia.
Il disturbo bipolare presenta un andamento cronico e una forte ereditarietà, con studi su gemelli che indicano una probabilità del 40% di sviluppare il disturbo se un gemello omozigote ne è affetto.
Mania e Depressione: Viaggio nel Disturbo Bipolare!
Classificazione del Disturbo Bipolare secondo il DSM-5
Il Manuale Diagnostico e Statistico dei Disturbi Mentali, quinta edizione (DSM-5), classifica il disturbo bipolare in diverse categorie, basandosi sulla natura e sulla gravità degli episodi di umore:
Disturbo Bipolare di Tipo I
È caratterizzato dalla presenza di almeno un episodio maniacale. Gli episodi maniacali sono spesso seguiti o preceduti da episodi depressivi maggiori o episodi ipomaniacali. L'episodio maniacale è definito da una durata di almeno una settimana (o meno se è necessaria l'ospedalizzazione) e comporta una compromissione significativa del funzionamento sociale o lavorativo, o include deliri.
- Incidenza: Colpisce uomini e donne in egual misura.
- Decorso: Il 95% dei pazienti con disturbo bipolare I sperimenta almeno un episodio depressivo maggiore nel corso della propria vita. Le ricadute depressive tendono a essere più frequenti nelle donne, mentre negli uomini la frequenza di ricaduta tra episodi depressivi e maniacali è più equilibrata.
Disturbo Bipolare di Tipo II
È definito dalla presenza di almeno un episodio ipomaniacale (di durata minima di quattro giorni) e uno o più episodi depressivi maggiori. A differenza del Disturbo Bipolare I, i veri e propri episodi maniacali non sono presenti.
- Incidenza: È più comune nel sesso femminile.
- Decorso: Spesso caratterizzato da un ritardo nella diagnosi a causa della minore gravità dei sintomi ipomaniacali, che possono essere trascurati o confusi con normali oscillazioni dell'umore. Frequente è la comorbilità con disturbi d'ansia (come disturbo di panico e disturbo ossessivo-compulsivo), disturbi di personalità e abuso di alcol e sostanze.
Disturbo Ciclotimico (Ciclotimia)
Caratterizzato da almeno due anni (un anno nei bambini e adolescenti) di numerosi periodi con sintomi ipomaniacali e numerosi periodi con sintomi depressivi. Tuttavia, questi sintomi non soddisfano i criteri completi per un episodio ipomaniacale, maniacale o depressivo maggiore. Viene descritto come un'alterazione cronica dell'umore, con instabilità dell'umore di lieve intensità, che può causare complicazioni psicosociali. I pazienti possono essere descritti come "lunatici, incoerenti, imprevedibili e inaffidabili".
Altri Disturbi Bipolari e Correlati
Il DSM-5 include anche categorie per disturbi bipolari e correlati indotti da sostanze/farmaci, dovuti a condizioni mediche generali, o disturbi bipolari e correlati non specificati, che si verificano quando i sintomi caratteristici predominano ma non soddisfano pienamente i criteri per le altre categorie diagnostiche.
Sintomi Principali e Manifestazioni Cliniche
Il disturbo bipolare si manifesta attraverso una serie di sintomi che variano significativamente a seconda della fase in cui si trova il paziente.
Episodio Maniacale
- Umore: Elevato, espanso, euforico o irritabile, presente per la maggior parte del giorno, quasi ogni giorno, per almeno una settimana.
- Energia: Aumento anomalo dell'energia o dell'attività.
- Comportamento e Cognizione:
- Autostima grandiosa o senso di onnipotenza.
- Ridotto bisogno di sonno (si sente riposata dopo poche ore).
- Maggiore loquacità o pressione a parlare.
- Fuga delle idee o sensazione che i pensieri si susseguano rapidamente.
- Distraibilità marcata.
- Aumento dell'attività finalizzata (sociale, lavorativa, scolastica, sessuale).
- Coinvolgimento eccessivo in attività rischiose (spese eccessive, investimenti avventati, comportamenti sessuali disinibiti).
In questa fase, la persona può sovrastimare le proprie capacità, agire impulsivamente e mettere in pericolo la propria condizione economica o sociale. La mancanza di consapevolezza del proprio stato può portare a una forte resistenza alle terapie. Nei casi più gravi, possono manifestarsi sintomi psicotici come deliri o allucinazioni.
Episodio Ipomaniacale
Simile alla mania, ma con sintomi di minore intensità e durata (almeno quattro giorni). Non causa una compromissione marcata del funzionamento sociale o lavorativo e non richiede ospedalizzazione. Spesso la persona avverte un "slancio vitale", ma possono emergere instabilità, impazienza ed eccitabilità, che portano a eccessivo coinvolgimento in attività potenzialmente dannose.
Episodio Depressivo Maggiore
Le caratteristiche sono simili alla depressione maggiore unipolare, ma spesso con maggiore profondità e gravità dei sintomi.
- Umore: Depresso, con sentimenti prolungati di sconforto, vuoto, pessimismo, scoraggiamento e disperazione.
- Interesse: Marcata perdita di interesse o piacere nelle attività.
- Altri Sintomi:
- Alterazioni dell'appetito e del peso.
- Insonnia o ipersonnia.
- Agitazione o rallentamento psicomotorio.
- Affaticamento o perdita di energia.
- Sentimenti di autosvalutazione o colpa eccessivi.
- Difficoltà di concentrazione o indecisione.
- Pensieri ricorrenti di morte, ideazione suicidaria, tentativi di suicidio.
La depressione bipolare è spesso caratterizzata da sintomi più gravi e da un rischio più elevato di suicidio rispetto alla depressione unipolare.

Cause e Fattori di Rischio
L'eziologia del disturbo bipolare è multifattoriale e complessa, coinvolgendo una combinazione di fattori genetici, biologici e ambientali.
- Ereditarietà: Il disturbo bipolare è uno dei disturbi psichiatrici con la più alta ereditarietà. Studi su gemelli hanno confermato un forte legame genetico.
- Neurotrasmettitori: Si ipotizza una disregolazione dei neurotrasmettitori cerebrali come serotonina, noradrenalina e dopamina.
- Fattori Psicosociali: Eventi di vita stressanti possono innescare l'esordio dei sintomi o esacerbare la condizione, sebbene il nesso di causalità diretta non sia sempre chiaro.
- Fattori Ambientali: L'esposizione a sostanze o farmaci può in alcuni casi peggiorare i sintomi in persone predisposte.
Diagnosi Differenziale e Comorbilità
La diagnosi del disturbo bipolare può essere complessa a causa della sovrapposizione dei sintomi con altre condizioni psichiatriche e mediche.
Diagnosi Differenziale
È fondamentale distinguere il disturbo bipolare da:
- Disturbi dell'umore unipolare: La presenza di episodi maniacali o ipomaniacali è il criterio distintivo.
- Schizofrenia e disturbi schizoaffettivi: Mentre i sintomi psicotici possono comparire nel disturbo bipolare, nei disturbi schizofrenici tendono a essere più persistenti e a includere sintomi negativi marcati.
- Disturbo Borderline di Personalità: Caratterizzato da instabilità dell'umore, ma spesso legata a reazioni interpersonali e con una minore durata degli episodi rispetto al disturbo bipolare.
- Disturbo da Deficit dell'Attenzione con Iperattività (ADHD): Può presentare agitazione e impulsività, ma l'ADHD ha un esordio più precoce e manca di episodi depressivi o maniacali distinti.
- Condizioni Mediche Generali: Ipertiroidismo, feocromocitoma o effetti di sostanze possono mimare sintomi maniacali.
Comorbilità
Il disturbo bipolare è frequentemente associato ad altre condizioni psichiatriche e mediche:
- Abuso di Sostanze: L'abuso di alcol e droghe è molto comune nei pazienti con disturbo bipolare, raggiungendo percentuali significativamente più elevate rispetto alla popolazione generale.
- Disturbi d'Ansia: Disturbi di panico e disturbo ossessivo-compulsivo sono frequentemente co-presenti.
- Disturbi di Personalità: Possono coesistere, complicando il quadro clinico.
Approccio Terapeutico e Linee Guida DSM-5
Il trattamento del disturbo bipolare è un processo a lungo termine che mira a stabilizzare l'umore, prevenire le ricadute e migliorare la qualità della vita. Le linee guida del DSM-5 sottolineano un approccio multimodale.
Terapia Farmacologica
La farmacoterapia è una componente essenziale del trattamento.
- Stabilizzatori dell'Umore: Farmaci come il litio e alcuni anticonvulsivanti (es. valproato, lamotrigina) sono considerati la pietra angolare del trattamento per prevenire sia la mania che la depressione.
- Antipsicotici: Farmaci antipsicotici di seconda generazione sono spesso utilizzati per trattare episodi maniacali acuti, episodi misti e, in alcuni casi, come terapia di mantenimento.
- Antidepressivi: Il loro uso è cauto, specialmente in monoterapia, a causa del rischio di indurre un viraggio maniacale o ipomaniacale. Vengono solitamente prescritti in combinazione con stabilizzatori dell'umore.
- Benzodiazepine: Possono essere utilizzate a breve termine per gestire l'agitazione e l'ansia durante le fasi acute.
La scelta dei farmaci e dei dosaggi viene personalizzata in base alle caratteristiche psicopatologiche del paziente, alla fase della malattia e alla risposta individuale.
Psicoeducazione
La psicoeducazione è uno strumento complementare fondamentale al trattamento farmacologico. Mira a informare il paziente e i suoi familiari sulla natura cronica della malattia, sui sintomi, sui fattori scatenanti e sull'importanza dell'aderenza terapeutica. Interventi di psicoeducazione di gruppo si sono dimostrati particolarmente efficaci nel ridurre la frequenza e la gravità degli episodi e nel migliorare la qualità di vita.
Gestione dello Stress e Stile di Vita
Un'attenta gestione dello stress, insieme a un sonno regolare, una dieta equilibrata e un'attività fisica moderata, può contribuire significativamente a ridurre la frequenza e l'intensità delle oscillazioni dell'umore.
Monitoraggio e Follow-up
Il monitoraggio regolare da parte di uno psichiatra è cruciale. I medici sono spesso in grado di riconoscere i sintomi precoci di una ricaduta, consentendo interventi tempestivi attraverso aggiustamenti della terapia farmacologica o di altre strategie di gestione.
Il disturbo bipolare è una condizione cronica che richiede un impegno a lungo termine nel trattamento e nella gestione. Le linee guida del DSM-5 forniscono un quadro diagnostico dettagliato che, unito a un approccio terapeutico personalizzato e completo, mira a migliorare significativamente la vita delle persone affette da questa complessa patologia dell'umore. La consapevolezza, la diagnosi precoce e un trattamento adeguato sono passi fondamentali per affrontare efficacemente il disturbo bipolare.