La depressione, una condizione che affligge milioni di persone in tutto il mondo, potrebbe avere origini più profonde di quanto si pensasse in precedenza. Una rivoluzionaria ipotesi, proposta dal neuroscienziato inglese Edward Bullmore, suggerisce che l'infiammazione, un processo corporeo fondamentale, possa estendersi dal corpo al cervello, giocando un ruolo significativo nello sviluppo della depressione. Questa teoria, pur supportata da studi in corso, incontra ancora resistenze nell'ambiente medico tradizionale, ma apre le porte a nuove e promettenti vie di ricerca e comprensione della salute mentale.
La Crisi dell'Approccio Tradizionale alla Depressione
Per decenni, la depressione è stata prevalentemente trattata con antidepressivi che mirano a correggere uno squilibrio chimico nel cervello, in particolare dei livelli di serotonina. Tuttavia, questa visione è stata messa in discussione da esperienze cliniche come quella del giovane medico Edward Bullmore. Di fronte a un paziente depresso, Bullmore si trovò a dover ammettere l'assenza di esami concreti per misurare i livelli di serotonina nel cervello, sentendosi come un "ciarlatano" che recita una formula senza basi scientifiche solide. Questa mancanza di biomarcatori specifici rende difficile la diagnosi e la previsione della risposta ai trattamenti, con oltre un terzo dei pazienti che non trae alcun beneficio dalle terapie attuali.
L'approccio attuale, basato sull'idea di uno squilibrio neurochimico, è paragonabile alla teoria umorale di Ippocrate, che attribuiva la "melancolia" a un eccesso di "bile nera" 2500 anni fa. Nonostante i progressi della medicina, la ricerca sugli antidepressivi sembra essere giunta a un vicolo cieco. L'Organizzazione Mondiale della Sanità prevede che nel 2030 la depressione sarà la principale causa di invalidità a livello globale, eppure le case farmaceutiche hanno rallentato la ricerca e lo sviluppo di nuove molecole. Il Prozac, negli anni Novanta, rappresentava un faro di speranza, ma oggi siamo ben lontani da quel clima di ottimismo.
L'Ipotesi Infiammatoria: Mente e Corpo in Connessione
Bullmore, spostando il suo focus sui teorici della neuroimmunologia, ha iniziato a concentrarsi sul ruolo dell'infiammazione. L'infiammazione è la risposta del corpo a lesioni o infezioni, caratterizzata da gonfiore, dolore e arrossamento. Questo fenomeno, tuttavia, è solo la punta dell'iceberg di complessi processi immunitari che coinvolgono l'aumento di macrofagi e citochine nel sangue.
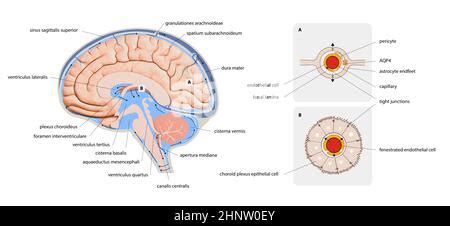
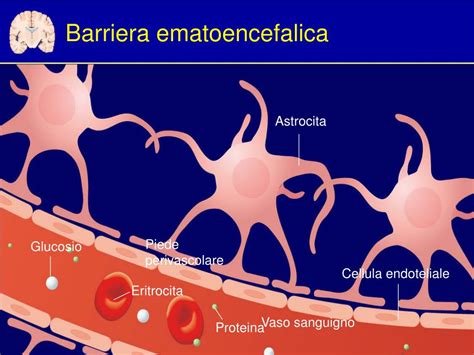
L'intuizione di Bullmore è nata dall'osservazione di pazienti come la signora P, affetta da artrite reumatoide, una malattia autoimmune caratterizzata da infiammazione cronica. Oltre ai sintomi fisici, la signora P lamentava anche pensieri negativi, senso di colpa e disturbi del sonno, sintomi tipici della depressione. In passato, si riteneva che il cervello fosse isolato dal resto del corpo dalla barriera ematoencefalica, impedendo una connessione biologica tra malattie fisiche e psichiche. Oggi, tuttavia, le prove dimostrano che le citochine, molecole infiammatorie, possono attraversare questa barriera, collegando il sistema immunitario al cervello.
Non è un caso che circa il 40% delle persone con artrite reumatoide e altre malattie autoimmuni sviluppi sintomi depressivi. Bullmore sostiene che questi pazienti non sono depressi a causa della loro malattia, ma perché sono infiammati. L'infiammazione cronica, presente in condizioni come il diabete, l'obesità, le malattie autoimmuni e persino la parodontite e la sindrome dell'intestino irritabile, è spesso associata alla depressione. Studi recenti suggeriscono un nesso causale biologico, con l'aumento degli indici infiammatori che precede lo sviluppo della depressione.
Anche lo stress sociale, come lutti, perdita del lavoro o divorzi, può innescare un quadro infiammatorio, aumentando gli indici infiammatori nel corpo. La domanda sorge spontanea: perché il nostro corpo dovrebbe evolvere un meccanismo che, in risposta all'infiammazione o allo stress, induce sintomi depressivi? Una possibile ipotesi evolutiva suggerisce che l'isolamento sociale indotto dalla depressione potesse servire, in passato, a prevenire la diffusione di malattie contagiose.
L'Immunodepressione: Quando le Difese si Indeboliscono
L'immunodepressione, o immunocompromissione, si verifica quando il sistema immunitario, la nostra prima linea di difesa, è indebolito. Questo può aumentare significativamente il rischio di infezioni e rendere più gravi anche disturbi comuni. Le cause dell'immunodepressione sono molteplici e spaziano da fattori genetici a malattie specifiche o terapie mediche.
Cosa Significa Essere Immunodepressi
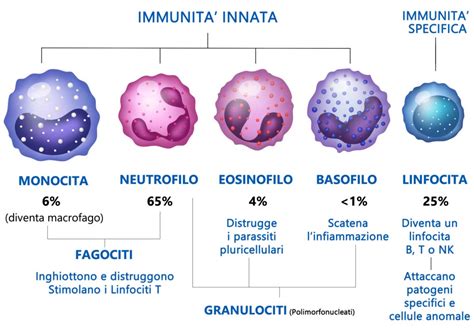
In condizioni normali, il sistema immunitario agisce come un esercito coordinato di cellule e molecole che riconoscono e combattono agenti patogeni esterni e alterazioni interne. In un individuo immunodepresso, questo "esercito" è indebolito, con una ridotta capacità di difesa. Questo può manifestarsi come un'incapacità di riconoscere il nemico, di coordinare una risposta efficace, o una carenza di cellule e molecole di segnalazione. Di conseguenza, infezioni e tumori possono prendere il sopravvento con maggiore facilità. Il termine "immunosoppressione" viene utilizzato quando questa condizione è indotta da terapie specifiche.
Sintomi Comuni di Immunodepressione
L'immunodepressione di per sé non presenta sintomi specifici, ma si manifesta principalmente attraverso infezioni più frequenti, gravi o che si risolvono più lentamente del normale. Si può sospettare un indebolimento del sistema immunitario in presenza di infezioni ricorrenti come bronchiti, polmoniti o gastroenteriti, specialmente se prolungate, complicate o che richiedono frequente assistenza medica.
Altri segnali includono:
- Febbri ricorrenti e affaticamento: Una sensazione costante di stanchezza e malessere.
- Perdita di peso involontaria: Dimagrimento non correlato a cambiamenti nella dieta o nell'attività fisica.
- Linfonodi ingrossati: Gonfiore dei linfonodi, che fanno parte del sistema immunitario.
- Mancanza di risposta ai vaccini: Incapacità di sviluppare gli anticorpi appropriati dopo la vaccinazione.
- Infezioni opportunistiche: Infezioni causate da microrganismi che normalmente non colpiscono persone con un sistema immunitario sano. Esempi includono la polmonite da Pneumocystis, infezioni sintomatiche da Citomegalovirus, o forme particolarmente gravi di infezioni fungine e da Herpes simplex.
Le Cause dell'Immunodepressione
Le cause dell'immunodepressione possono essere suddivise in due categorie principali: primitive (o congenite) e secondarie (o acquisite).
Immunodeficienze Primitive
Queste sono dovute a un'alterazione genetica o ereditaria che compromette una o più funzioni del sistema immunitario. Ne sono esempi la sindrome di Wiskott-Aldrich e la sindrome di DiGeorge. Queste condizioni sono rare e spesso si manifestano nei primi mesi di vita, sebbene in alcuni casi possano essere clinicamente evidenti solo in età adulta. Nonostante colpiscano un numero limitato di pazienti, la loro incidenza globale è stimata intorno a 1 caso ogni 2.000 persone, probabilmente sottostimata a causa di criteri diagnostici variabili. La diagnosi può richiedere anni dall'insorgenza dei primi sintomi.
Immunodeficienze Secondarie
Queste sono più comuni e si sviluppano nel corso della vita come conseguenza di altri disturbi, condizioni o trattamenti. Tra le cause più frequenti troviamo:
- Tumori: In particolare quelli che colpiscono il midollo osseo, il sistema linfatico e immunitario (leucemie, linfomi, mieloma multiplo).
- Malattie metaboliche: Come il diabete, che può compromettere la funzionalità dei globuli bianchi.
- Malnutrizione: Carenza di proteine e calorie, sia per condizioni socio-economiche che per malattie che causano malassorbimento.
- Infezioni virali: L'HIV è l'esempio più noto, attaccando specifici linfociti T. Tuttavia, anche infezioni come morbillo, varicella e virus di Epstein-Barr possono avere un effetto immunodepressivo.
- Trattamenti medici: Farmaci immunosoppressori, utilizzati per contrastare malattie autoimmuni o per prevenire il rigetto di organi trapiantati. Anche la chemioterapia e la radioterapia possono sopprimere il sistema immunitario.
- Età avanzata: Con l'invecchiamento, il sistema immunitario tende a perdere efficacia.
- Comportamenti a rischio: Il fumo, ad esempio, può inibire le capacità di risposta immunitaria.
Gestione, Cure e Prospettive Future
La gestione dell'immunodepressione mira a prevenire le infezioni, trattare quelle esistenti e, ove possibile, ripristinare la funzionalità del sistema immunitario.
Strategie di Gestione e Terapie
- Prevenzione delle infezioni: L'uso di vaccini è fondamentale, anche se la risposta immunitaria nelle persone immunocompromesse può essere attenuata, richiedendo strategie di somministrazione innovative.
- Trattamento delle infezioni: Antibiotici, antivirali, antifungini e antiparassitari vengono utilizzati a seconda del tipo di agente patogeno.
- Terapia sostitutiva: In caso di carenza di anticorpi, si somministrano immunoglobuline ottenute da donatori sani.
- Trapianto di cellule staminali: Indicato per alcuni pazienti con forme gravi di immunodeficienza.
- Terapia genica: Una delle frontiere più promettenti, mira a correggere difetti genetici specifici. Ha mostrato risultati incoraggianti per malattie rare come la ADA SCID e la sindrome di Wiskott-Aldrich.
- Farmaci biologici e immunomodulatori: Nuove terapie in fase di studio per modulare la risposta immunitaria.
La TERAPIA GENICA spiegata facile.
Prevenzione dell'Immunodeficienza
Mentre le immunodeficienze primitive, essendo di origine genetica, non sono prevenibili, quelle secondarie possono esserlo in parte. Ad esempio, la prevenzione dell'infezione da HIV tramite pratiche sessuali sicure riduce il rischio di sviluppare l'immunodeficienza correlata. Allo stesso modo, una corretta gestione di malattie croniche come il diabete può contribuire a mantenere il sistema immunitario più efficiente.
Stress, Depressione e Sistema Immunitario: Un Circolo Vizioso
Lo stress cronico gioca un ruolo significativo nell'indebolimento del sistema immunitario. La risposta di "lotta o fuga", attivata dallo stress, porta al rilascio di cortisolo. Sebbene utile in brevi periodi, l'elevata esposizione prolungata al cortisolo può sopprimere la funzione immunitaria, riducendo la produzione di linfociti T e B. Inoltre, lo stress cronico può innescare un'infiammazione cronica, creando un terreno fertile per malattie.
L'ansia e la depressione, spesso compagne dello stress cronico, possono ulteriormente compromettere la capacità del sistema immunitario di funzionare efficacemente. Comportamenti come il sonno inadeguato o la sedentarietà, comuni in periodi di stress, peggiorano ulteriormente la situazione, creando un circolo vizioso tra stress, sistema immunitario e salute mentale.
La relazione tra depressione, affaticamento e sistema immunitario è sempre più riconosciuta. Condizioni associate all'attivazione immunitaria, come allergie, malattie autoimmuni (diabete di tipo 1, sclerosi multipla, lupus, artrite reumatoide) e infezioni, mostrano tassi più elevati di depressione e affaticamento. In malattie croniche come la sclerosi multipla, la distinzione tra sintomi primari (legati alla malattia) e secondari (reazione alla malattia o alla disabilità) rende la diagnosi di depressione e affaticamento particolarmente complessa.
Conclusioni Aperte: Verso una Nuova Comprensione
La teoria di Bullmore e la crescente evidenza sul ruolo dell'infiammazione e del sistema immunitario nella depressione stanno aprendo nuove prospettive. La ricerca di biomarcatori nel sangue per una diagnosi più precisa e lo sviluppo di terapie innovative, che vadano oltre gli attuali antidepressivi, sono passi cruciali. Comprendere il complesso legame tra corpo e mente, tra infiammazione e salute psichica, è fondamentale per affrontare la depressione e altre condizioni correlate con maggiore efficacia e per migliorare la qualità della vita dei pazienti.
tags: #depressione #immunitaria #traduzione