La demenza è un termine generico che descrive un declino cognitivo acquisito, caratterizzato dalla presenza di un disturbo di memoria associato alla perdita di almeno un'altra funzione cognitiva, come la prassia, il linguaggio, ecc. Queste alterazioni devono avere un decorso di almeno sei mesi, comportare un deterioramento rispetto a un livello funzionale precedente e influire sullo svolgimento delle attività quotidiane di base. Il cervello umano è un organo complesso, costituito da numerose parti, ciascuna con capacità e funzioni specifiche. La gravità e il declino cognitivo associati a una demenza dipendono fisiologicamente dalla localizzazione dell'anomalia cerebrale. Di conseguenza, le demenze che colpiscono le aree corticali non avranno lo stesso impatto sulla persona di quelle che si trovano nelle aree sottocorticali.
In passato, il termine demenza era associato alla pazzia, e i soggetti affetti venivano spesso isolati o perseguitati. Le demenze in età senile rappresentano l'85% di tutte le demenze. Questa forte correlazione con l'età ha alimentato il dibattito sulla possibilità che le demenze possano essere considerate diverse dall'invecchiamento fisiologico in termini "solo" quantitativi o qualitativi. L'invecchiamento fisiologico potrebbe essere visto come una lentissima forma di demenza (differenza quantitativa), oppure l'invecchiamento rappresenta un fattore di rischio per lo sviluppo di una malattia vera e propria: la demenza (differenza qualitativa).
Nel 1987, l'American Psychological Association (APA) stabilì un criterio diagnostico: il declino cognitivo doveva essere accompagnato da un declino della memoria e da, almeno, uno dei seguenti deficit: afasia, aprassia, agnosia. Nel 2012, il termine demenza è stato sostituito dalla dicitura disturbo neurocognitivo.
Demenze Corticali: Il Ruolo della Corteccia Cerebrale
Le demenze corticali sono definite perché colpiscono principalmente le strutture della corteccia cerebrale. Si caratterizzano per deterioramenti a livello cognitivo, della memoria e del linguaggio. Queste forme di demenza si manifestano con un declino cognitivo che coinvolge in modo predominante le funzioni cognitive superiori.
Morbo di Alzheimer: Il Prototipo della Demenza Corticale
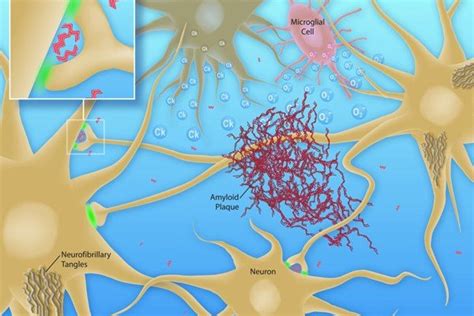
Il morbo di Alzheimer (AD) è la forma più comune di demenza, rappresentando circa il 60-80% dei casi. Colpisce principalmente le strutture della corteccia cerebrale, con una predominanza nelle regioni temporo-parietali. Le alterazioni cerebrali caratteristiche includono le placche senili (amiloidi) e gli intrecci neurofibrillari.
Le placche amiloidi sono ammassi di dendriti, assoni e cellule gliali aggregati da un peptide amiloide. Sono raggruppamenti di neuroni in fase di degenerazione che contengono queste proteine anomale. Sebbene si possano riscontrare anche in soggetti anziani non affetti da Alzheimer, nei malati sono presenti in numero maggiore e colpiscono strutture cerebrali chiave come il sistema limbico e l'ippocampo.
Gli intrecci neurofibrillari si trovano all'interno del corpo cellulare dei grandi neuroni. Sono fasci di filamenti composti da fibrille disposte ad elica, e si ritiene che siano presenti proteine anomale. Tuttavia, anche nel caso degli intrecci neurofibrillari, non si può parlare di "causa" della malattia, in quanto si ritrovano anche in altre forme di demenza e in soggetti normali.
Nel cervello dei pazienti affetti da Alzheimer si riscontrano inoltre atrofia corticale, soprattutto a livello dell'ippocampo e di altre aree limbiche, e degenerazione sinaptica. Le sinapsi diminuiscono in numero e quelle presenti vanno incontro a un processo degenerativo. Questi elementi suggeriscono che la demenza possa essere collegata alla difficoltà di comunicazione tra i vari neuroni.
Sintomatologia dell'Alzheimer
I primi sintomi della malattia sono spesso misconosciuti e attribuiti semplicemente all'invecchiamento. Essi sono per lo più rappresentati da disturbi della memoria e del linguaggio.
- Fase Iniziale: La persona può funzionare ancora in modo indipendente, guidare, lavorare e partecipare ad attività sociali. Tuttavia, possono emergere problemi di memoria, come dimenticare parole familiari o la posizione di oggetti quotidiani. Amici e familiari iniziano a notare difficoltà. Le difficoltà comuni includono problemi legati al linguaggio, nel ricordare nomi, nell'affrontare nuove attività, nel ricordare materiale appena letto e problemi di pianificazione o organizzazione.
- Fase Moderata: Questa è tipicamente la fase più lunga. La persona richiede un maggiore livello di cura. Possono produrre un eloquio confuso, diventare frustrati, arrabbiati o agire in modi inaspettati. Il danno alle cellule nervose rende difficile esprimere pensieri e compiere attività di routine. I sintomi diventano evidenti agli altri e possono includere dimenticanze di eventi o della propria storia personale, ritiro sociale, confusione spazio-temporale, difficoltà nella scelta dell'abbigliamento, incontinenza, alterazioni del sonno, aumento del rischio di vagare e cambiamenti di personalità.
- Fase Avanzata: Gli individui perdono la capacità di rispondere all'ambiente, di conversare e di controllare il movimento. La comunicazione del dolore diventa difficile. La memoria e le capacità cognitive continuano a peggiorare, con significativi cambiamenti di personalità. È necessaria assistenza 24 ore su 24 per le attività quotidiane. Si verificano cambiamenti nelle abilità fisiche, difficoltà nella comunicazione e vulnerabilità alle infezioni.
Cause e Fattori di Rischio dell'Alzheimer
La malattia di Alzheimer non ha una causa conosciuta. Nel corso degli anni, sono state fatte molte scoperte sui diversi fattori di rischio. Non esistono prove che evidenzino la predisposizione di particolari gruppi di persone a sviluppare la malattia. La posizione geografica, la razza, la posizione socio-economica non risultano essere fattori determinanti.
Alcuni studiosi ritengono che non sia da escludere una causa virale. Un'altra ipotesi riguarda il cambiamento della permeabilità della barriera ematoencefalica, che potrebbe permettere l'ingresso di sostanze tossiche dannose per le strutture cerebrali. Alcuni ricercatori studiano l'Alzheimer come una malattia autoimmune, in cui il sistema immunitario attacca selettivamente i neuroni che producono acetilcolina.
Per quanto riguarda l'Alzheimer ad insorgenza precoce, sono state rilevate mutazioni a carico dei cromosomi 21 e 14. Il fattore di rischio più importante riconosciuto è la presenza del tipo E4 dell'apolipoproteina (ApoE-e4), una molecola che trasporta il colesterolo nel sangue e che nel sistema nervoso centrale è implicata nella crescita e nella riparazione del sistema nervoso.
Diagnosi e Trattamento dell'Alzheimer
La diagnosi precoce della malattia è difficile, poiché i primi sintomi si manifestano quando le cellule nervose hanno già iniziato un processo di degenerazione o sono morte.
Attualmente, alcuni farmaci colinergici sono stati approvati per il trattamento sintomatico delle prime fasi della malattia. Questi farmaci agiscono inibendo l'enzima che distrugge l'acetilcolina, il neurotrasmettitore attaccato e distrutto nella malattia d'Alzheimer. Sebbene possano rallentare il peggioramento in alcuni pazienti, non impediscono la degenerazione neuronale. Altre terapie mirano a "mimare" l'azione dell'acetilcolina.
Sono in studio anche farmaci protettivi, come estrogeni, anti-ossidanti e anti-infiammatori, che mirano a proteggere le cellule nervose dai danni e a riparare quelle danneggiate. Le speranze si concentrano anche sulla somministrazione dell'NGF (fattore di crescita nervosa), che negli animali ha mostrato capacità di prevenire la degenerazione nervosa dei neuroni colinergici, ma la cui somministrazione efficace al cervello presenta ancora delle sfide.
Il morbo di Alzheimer, sintomi, diagnosi, cura e assistenza
Demenze Sottocorticali: L'Impatto sulle Strutture Profonde
Le demenze sottocorticali colpiscono strutture cerebrali più profonde rispetto alla corteccia, come i gangli della base, l'ippocampo e il tronco encefalico. Le alterazioni cognitive osservabili in questi casi sono spesso dovute alla disfunzione della corteccia prefrontale, massicciamente collegata alle aree sottocorticali.
Morbo di Parkinson e Corea di Huntington: Esempi di Demenza Sottocorticale
Tra le demenze sottocorticali per eccellenza si annoverano la Corea di Huntington e il morbo di Parkinson. Tuttavia, una demenza sottocorticale non sempre si manifesta sotto forma di queste due condizioni. Nel caso del Parkinson, ad esempio, solo il 20-30% dei pazienti presenta criteri diagnostici sufficienti per una diagnosi di demenza.
Morbo di Parkinson
Il morbo di Parkinson è un'affezione del sistema nervoso centrale che colpisce le strutture deputate al movimento. Il cervello dei pazienti presenta un deterioramento della substantia nigra del mesencefalo, dove i neuroni producono dopamina, un neurotrasmettitore fondamentale per la corretta e armonica esecuzione dei movimenti. Una carenza di dopamina impedisce la comunicazione tra i neuroni in aree importanti per l'attività motoria. La causa della malattia non è nota, ma si ipotizzano fattori genetici e ambientali.
I sintomi principali includono lentezza dei movimenti (bradicinesia), tremore a riposo, rigidità muscolare, micrografia e untuosità della cute. L'andatura è incerta, con piccoli passi per evitare di cadere. Possono essere presenti disturbi cognitivi e, nel 10-40% dei casi, si sviluppa una demenza.
Corea di Huntington
La Corea di Huntington è una malattia ereditaria causata dalla degenerazione dei neuroni in specifiche aree del cervello, inclusa la corteccia cerebrale. È una malattia rara che colpisce mediamente tra i 35 e i 45 anni.
I primi sintomi possono includere irrequietezza progressiva, bruschi cambiamenti dell'umore, apatia, rabbia e depressione. A livello motorio sono frequenti disturbi dell'equilibrio e della coordinazione, nonché movimenti involontari. La causa è un gene mutato (IT15) sul cromosoma 4, che produce una proteina mutata (huntingtina) dannosa per l'organismo. Il trattamento farmacologico è sintomatico e spesso ha effetti contrastanti sui sintomi fisici e psichici.
Altre Demenze Sottocorticali
La demenza vascolare sottocorticale (SVD) è una malattia dei piccoli vasi cerebrali associata a demenza, che costituisce circa la metà dei casi di demenza vascolare. I profili cognitivi e mentali tipici includono disturbi della memoria relativamente lievi, lentezza psicomotoria dovuta alla perdita delle funzioni di controllo esecutivo, disinibizione e cambiamenti di personalità.
Sintomatologia delle Demenze Sottocorticali
Le demenze sottocorticali presentano caratteristiche distintive rispetto a quelle corticali:
- Abilità Esecutive: Le abilità esecutive, come la pianificazione e la risoluzione di problemi, risultano molto alterate sin dall'inizio.
- Memoria: Si osserva un deficit di base nel recupero delle informazioni, con alterazioni della memoria meno gravi rispetto alle demenze corticali.
- Linguaggio: Le alterazioni del linguaggio sono generalmente lievi, e in alcuni casi si può osservare una produzione eccessiva di parole, senza afasia.
- Alterazioni Emotive e di Personalità: Cambiamenti della personalità e alterazioni emotive possono verificarsi anni prima che la demenza diventi clinicamente manifesta.
Differenze Chiave tra Demenza Corticale e Sottocorticale
| Caratteristica | Demenza Corticale (es. Alzheimer) | Demenza Sottocorticale (es. Parkinson, Huntington) |
|---|---|---|
| Localizzazione | Corteccia cerebrale (predominanza temporo-parietale) | Strutture sottocorticali (gangli della base, ippocampo, tronco encefalico) |
| Memoria | Grave compromissione della memoria a breve termine e episodica | Deficit di recupero, memoria relativamente meno compromessa |
| Linguaggio | Afasia, problemi nella denominazione | Lievi alterazioni, a volte eccessiva produzione verbale, assenza di afasia |
| Abilità Esecutive | Generalmente preservate nelle fasi iniziali | Fortemente alterate sin dall'inizio |
| Movimento | Non primariamente interessato | Spesso coinvolto (es. Parkinson, Huntington) |
| Personalità | Cambiamenti più tardivi | Cambiamenti precoci, talvolta anni prima della demenza manifesta |
| Progressione | Graduale e diffusa | Può presentare un andamento "a gradini" (demenza vascolare sottocorticale) |
Altre Forme di Demenza e Disturbi Cognitivi
Oltre alle demenze corticali e sottocorticali, esistono altre forme e condizioni che influenzano le funzioni cognitive.
Demenza Vascolare
La demenza vascolare (VaD) è causata da un danno cerebrale dovuto a un ridotto afflusso di sangue, spesso a seguito di una serie di piccoli ictus o altre patologie che danneggiano i vasi sanguigni. È la seconda causa più frequente di demenza dopo l'Alzheimer.
La VaD può essere classificata in diversi tipi:
- Demenza Ischemica Subcorticale: Causata dalla malattia dei piccoli vasi sanguigni, può portare a infarti lacunari multipli e alla demenza di Binswanger (associata a ipertensione grave e a malattia vascolare sistemica).
- Demenza Multi-infartuale: Colpisce i vasi sanguigni di medie dimensioni, portando a grandi infarti corticali. La progressione avviene per step.
- Demenza Post-ictus: Declino cognitivo che inizia entro 6 mesi dall'ictus.
- Demenza Mista: Combinazione di deterioramento cognitivo vascolare e altre patologie (es. Alzheimer).
I sintomi della demenza vascolare possono variare a seconda della sede degli infarti, ma tendono a includere disfunzione esecutiva più precoce rispetto all'Alzheimer e, in alcuni casi, un andamento "a gradini" con miglioramenti temporanei.
Encefalopatia Spongiforme Umana (es. Malattia di Creutzfeldt-Jakob)
Questa rara malattia, appartenente alla famiglia delle encefalopatie spongiformi umane, colpisce nella maggior parte dei casi a partire dalla sesta-settima decade di vita. Il cervello assume un aspetto spugnoso con accumulo di sostanza amiloide, portando a degenerazione neuronale. I sintomi sono prevalentemente psichiatrici e neurologici, con rapida progressione verso uno stato vegetativo e la morte, generalmente entro 6 mesi. È stata messa in relazione con l'encefalopatia spongiforme bovina ("morbo della mucca pazza").
Malattia di Pick
La malattia di Pick tende a manifestarsi in tarda età ed è caratterizzata da atrofia dei lobi frontali e temporali. A livello microscopico, si osserva una perdita di neuroni corticali e neuroni rigonfi. Nel 20% dei casi è stata riscontrata familiarità.
Sindromi Lacunari
Le sindromi lacunari sono demenze dovute ad aree di necrosi cerebrale causate da un deficit nella circolazione sanguigna. Sono associate a lesioni (lacune) in parti del cervello come il talamo e il tronco dell'encefalo, e comportano compromissioni motorie e/o sensitive.
Diagnosi e Gestione
La diagnosi di demenza si basa su una valutazione clinica completa, che include l'anamnesi del paziente e dei suoi familiari, un esame dello stato mentale e, se necessario, test neuropsicologici formali. Il neuroimaging (TC e RM) è fondamentale per identificare le aree cerebrali colpite, escludere altre cause e differenziare i vari tipi di demenza.
La gestione delle demenze mira a rallentare la progressione della malattia, gestire i sintomi e migliorare la qualità della vita del paziente e dei suoi caregiver. Questo include:
- Gestione dei Fattori di Rischio Vascolare: Per la demenza vascolare, è cruciale controllare l'ipertensione, il diabete, l'iperlipidemia e smettere di fumare.
- Trattamenti Farmacologici: Farmaci come gli inibitori delle colinesterasi e la memantina possono essere utilizzati per gestire i sintomi cognitivi, specialmente nelle forme miste con Alzheimer.
- Terapie Non Farmacologiche: Stimolazione cognitiva, terapia di orientamento alla realtà (ROT), metodo Validation (VT) e terapia comportamentale possono aiutare a migliorare la qualità della vita e a gestire i disturbi comportamentali.
- Supporto ai Caregiver: Il supporto psicologico e pratico ai familiari che si prendono cura dei pazienti è essenziale.
È importante sottolineare che, sebbene l'invecchiamento sia un fattore di rischio, la demenza non è una conseguenza inevitabile dell'età. La ricerca continua a progredire nella comprensione delle cause e nello sviluppo di trattamenti più efficaci per queste complesse patologie neurodegenerative.
tags: #demenze #sottocorticale #grafico