La demenza frontotemporale (FTD) è un gruppo complesso di disturbi neurodegenerativi che colpiscono principalmente i lobi frontali e temporali del cervello. Queste aree cerebrali sono cruciali per la personalità, il comportamento, il linguaggio e le funzioni esecutive. Sebbene l'Alzheimer sia la forma più nota di demenza, la FTD rappresenta una percentuale significativa dei casi, colpendo tipicamente individui più giovani. Negli ultimi anni, la ricerca ha illuminato un'associazione inquietante tra la FTD e i disturbi del sonno, suggerendo che le alterazioni del riposo notturno potrebbero non solo essere un sintomo, ma anche un fattore di rischio o un indicatore precoce di questa debilitante condizione.
Comprendere la Demenza Frontotemporale
La demenza frontotemporale non è una singola malattia, ma piuttosto un termine ombrello che comprende diverse varianti, come la malattia di Pick, caratterizzata da specifiche alterazioni cerebrali e cellule neuronali anormali. A differenza della malattia di Alzheimer, dove il deficit di memoria è spesso il sintomo predominante, nella FTD i cambiamenti nella personalità, nel comportamento e nel linguaggio tendono a manifestarsi in modo più marcato, mentre la memoria può essere preservata più a lungo. I sintomi possono includere disinibizione, comportamento impulsivo, apatia, perdita di empatia, difficoltà nella produzione o comprensione del linguaggio (afasia), e problemi nel pianificare o eseguire sequenze di azioni. In alcuni casi, possono manifestarsi anche problemi motori, come debolezza muscolare o difficoltà nella deglutizione.
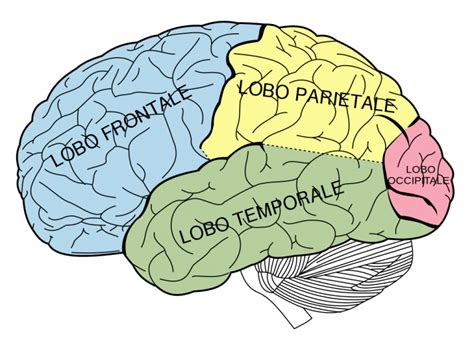
La diagnosi della FTD si basa su un'attenta valutazione clinica, che include la raccolta della storia medica, l'esame neurologico e test neuropsicologici dettagliati. Tecniche di imaging cerebrale come la tomografia computerizzata (TC) e la risonanza magnetica (RM) sono utilizzate per identificare eventuali atrofie cerebrali o escludere altre cause di deterioramento cognitivo, come tumori o ictus. La tomografia a emissione di positroni (PET) può offrire ulteriori informazioni per distinguere la FTD da altre forme di demenza.
Il trattamento per la FTD è prevalentemente sintomatico e di supporto. Non esistono cure che possano arrestare o invertire la progressione della malattia. L'obiettivo principale è gestire i sintomi comportamentali e cognitivi, migliorare la qualità della vita del paziente e fornire supporto ai caregiver. Questo può includere terapie farmacologiche per gestire l'agitazione o la depressione, logopedia per i problemi di linguaggio, e l'implementazione di strategie ambientali e comportamentali per garantire sicurezza e stabilità.
Il Ruolo Cruciale del Sonno
Il sonno è un processo fisiologico vitale, fondamentale per il mantenimento della salute cerebrale e generale. Durante il sonno, il cervello svolge funzioni essenziali come il consolidamento della memoria, la rimozione delle tossine metaboliche accumulate durante la veglia (attraverso il sistema glinfatico) e la regolazione dei processi neurochimici. La privazione cronica di sonno o disturbi del sonno non trattati sono stati associati a un aumento del rischio di una vasta gamma di problemi di salute, tra cui malattie cardiovascolari, diabete, obesità e, sempre più chiaramente, declino cognitivo e demenza.
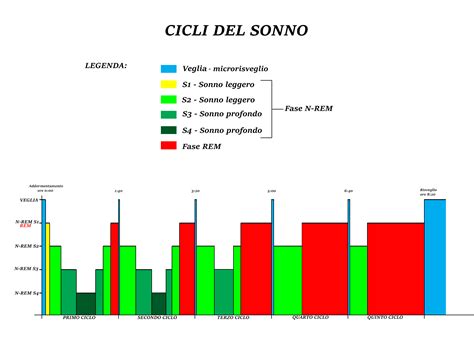
Uno studio pubblicato su "Neurology" da ricercatori della Mayo Clinic ha rivelato un'associazione significativa tra insonnia, declino cognitivo e un aumentato rischio di compromissione cognitiva lieve (MCI) e demenza. In particolare, l'insonnia associata a una ridotta durata del sonno è risultata correlata a prestazioni cognitive peggiori e a una peggiore salute cerebrale, evidenziata da parametri come l'iperintensità della materia bianca (WMH) e il carico di amiloide al basale. Sorprendentemente, dormire più del solito è stato associato a un minor carico di WMH, suggerendo che un sonno eccessivo, in certi contesti, potrebbe indicare una remissione dei sintomi o una diversa dinamica patologica.
Disturbi del Sonno Specifici e Rischio di Demenza
Tra i vari disturbi del sonno, il disturbo comportamentale della fase REM del sonno (iRBD) ha attirato una notevole attenzione per la sua forte correlazione con le malattie neurodegenerative. L'iRBD è caratterizzato dall'assenza della normale paralisi muscolare durante il sonno REM, portando i pazienti a "agire" i propri sogni, con movimenti, vocalizzazioni e, in alcuni casi, comportamenti aggressivi. La ricerca ha dimostrato che una percentuale significativa di individui con iRBD sviluppa successivamente malattie neurodegenerative come la demenza a corpi di Lewy (DLB) o il morbo di Parkinson. Questi disturbi, noti come sinucleinopatie, sono legati all'accumulo anomalo di alfa-sinucleina nel cervello. L'iRBD può precedere di molti anni la comparsa dei sintomi motori e cognitivi conclamati, agendo potenzialmente come un biomarcatore precoce.
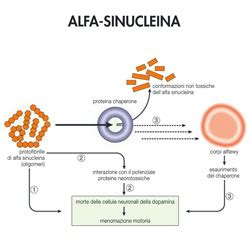
Tuttavia, il legame tra sonno e declino cognitivo non si limita all'iRBD. Altri disturbi del sonno, come l'insonnia cronica e le apnee ostruttive del sonno (OSA), sono anch'essi associati a un aumento del rischio di sviluppare MCI e demenza. L'OSA, caratterizzata da episodi ripetuti di ostruzione delle vie aeree superiori durante il sonno, porta a ipossia intermittente, aumento della pressione arteriosa e frammentazione del sonno. Questi fattori possono contribuire all'infiammazione cerebrale, allo stress ossidativo e all'accumulo di proteine tossiche come la beta-amiloide, un marker della malattia di Alzheimer. Studi hanno indicato che pazienti con OSA presentano un rischio maggiore di sviluppare deficit cognitivi e demenza.
Strumenti Predittivi e Strategie di Gestione
Data la crescente evidenza del legame tra disturbi del sonno e declino cognitivo, l'identificazione di strumenti predittivi affidabili è fondamentale per una gestione tempestiva dei pazienti a rischio. Test di screening cognitivo come il Montreal Cognitive Assessment (MoCA) e il Clock Drawing Test (CDT) si sono dimostrati utili nel rilevare precocemente deficit cognitivi lievi e predire la progressione verso MCI e demenza, in particolare nei pazienti con iRBD. Il MoCA valuta diverse funzioni cognitive, tra cui le funzioni esecutive, la memoria visuo-spaziale e l'attenzione, mentre il CDT valuta le abilità visuo-spaziali ed esecutive.
Le strategie di gestione per i pazienti a rischio di declino cognitivo associato a disturbi del sonno dovrebbero essere multifattoriali. Queste includono:
- Terapie farmacologiche: Trattamento specifico per i disturbi del sonno, come farmaci per l'insonnia o terapie per l'OSA (ad esempio, la Continuous Positive Airway Pressure - CPAP).
- Interventi non farmacologici: Terapie comportamentali per l'insonnia (CBT-I), igiene del sonno rigorosa e modifiche dello stile di vita.
- Modifiche dello stile di vita: Promuovere un'attività fisica regolare, una dieta equilibrata, la gestione dello stress e l'evitare sostanze come caffeina e alcol nelle ore serali.
- Supporto per i caregiver: Fornire risorse e formazione ai familiari e agli assistenti per gestire al meglio le sfide quotidiane legate alla demenza e ai disturbi del sonno.
La creazione di un ambiente domestico sicuro, stimolante ma non eccessivamente caotico, e l'instaurazione di routine regolari, specialmente prima di coricarsi, possono contribuire significativamente a migliorare la qualità del sonno e il benessere generale delle persone affette da demenza frontotemporale e altri disturbi cognitivi. La collaborazione tra pazienti, familiari e professionisti sanitari è essenziale per affrontare questa complessa interazione tra sonno, cognizione e neurodegenerazione.
tags: #demenza #frontotemporale #sonno #continuo