Il panorama dei farmaci antipsicotici rappresenta una pietra miliare nella gestione dei disturbi psichiatrici, in particolare delle psicosi. La loro storia affonda le radici agli albori del XX secolo, con la scoperta della Prometazina, una molecola derivata dall'anilina che dimostrò proprietà sedative e antiallergiche. Da questo primo esempio di potenziale neurolettico, si giunse alla sintesi della Clorpromazina, inizialmente impiegata come semplice sedativo generale. Tuttavia, fu grazie agli studi pionieristici di Delay e Deniker che si scoprì la capacità di questo farmaco di alleviare alcuni sintomi cruciali nei pazienti affetti da psicosi. Per un lungo periodo, la Clorpromazina trovò applicazione in diverse aree terapeutiche, grazie alle sue proprietà antinausea, antivomito, antivertigine, e per il trattamento di specifici disturbi di somatizzazione e cefalea.
Un altro momento significativo nella storia degli antipsicotici fu la sintesi dell'Aloperidolo nel 1958 da parte del Dr. Paul Janssen, una molecola derivata dalla meperidina. Negli ultimi decenni, il mercato ha visto l'introduzione di una nuova generazione di antipsicotici, noti come atipici o di seconda generazione. Questi farmaci presentano un'affinità ad ampio spettro per i recettori dopaminergici e serotoninergici, includendo molecole come il Risperidone, la Clozapina, l'Olanzapina e la Quetiapina.
Meccanismi d'Azione: Il Complesso Equilibrio Neurotrasmettitoriale
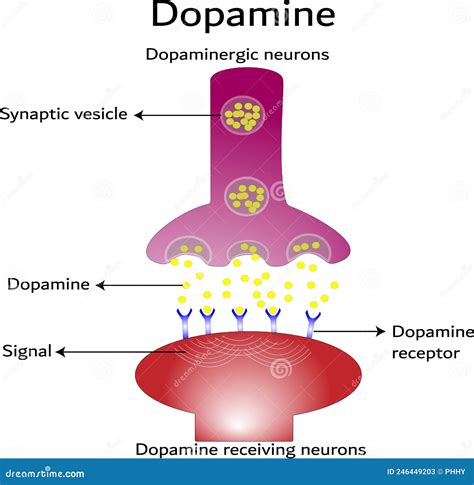
La caratteristica farmacologica fondamentale che accomuna tutti gli antipsicotici, sia di prima che di seconda generazione, è la loro capacità di antagonizzare i neurorecettori della Dopamina, con una particolare predilezione per il recettore D2. Tuttavia, il loro spettro d'azione si estende a diversi altri sistemi neurotrasmettitoriali, le cui interazioni determinano il profilo terapeutico e gli effetti collaterali.
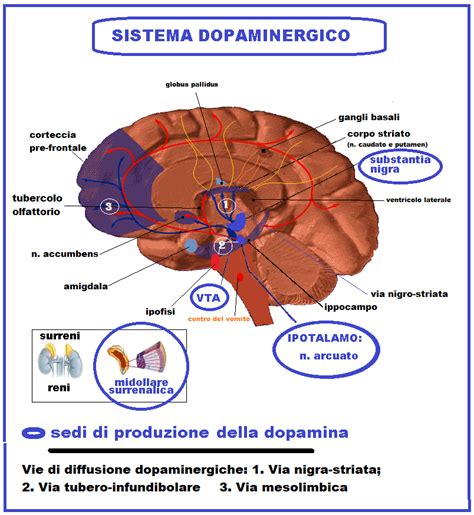
Il blocco dei recettori dopaminergici è cruciale per l'efficacia antipsicotica. Quando questa azione si verifica a livello delle vie mesolimbica e mesocorticale, si traducono negli effetti terapeutici desiderati sui sintomi psicotici. Nello specifico, l'interferenza con la trasmissione dopaminergica in queste aree cerebrali è considerata la chiave per la riduzione dei sintomi positivi come allucinazioni e deliri.
Il blocco dei recettori serotoninergici, invece, è una caratteristica distintiva degli antipsicotici atipici o di seconda generazione. Questi farmaci, oltre all'azione sui recettori D2, esercitano un'influenza più marcata su vari sottotipi di recettori della serotonina (5HT). Questa interazione complessa tra i sistemi dopaminergici e serotoninergici è ritenuta responsabile di un profilo di efficacia più ampio e, in alcuni casi, di una migliore tollerabilità rispetto agli antipsicotici di prima generazione, in particolare per quanto riguarda la gestione dei sintomi negativi e cognitivi della schizofrenia, oltre a un minor rischio di effetti collaterali extrapiramidali.
Il blocco di altri recettori, come quelli muscarinici, istaminergici e adrenergici, contribuisce ulteriormente al profilo farmacologico di ciascun antipsicotico, determinando una serie di effetti collaterali che possono variare significativamente tra le diverse molecole. Ad esempio, il blocco dei recettori muscarinici può portare a effetti anticolinergici come secchezza delle fauci, stipsi e visione offuscata. L'antagonismo dei recettori istaminergici può causare sedazione e aumento di peso, mentre il blocco dei recettori adrenergici può contribuire all'ipotensione ortostatica.
Indicazioni Cliniche: Oltre la Schizofrenia
L'utilizzo più classico e consolidato degli antipsicotici è nel trattamento della schizofrenia, una condizione psichiatrica complessa caratterizzata da alterazioni del pensiero, della percezione e del comportamento. Negli anni, una vasta mole di letteratura scientifica ha esplorato e supportato l'impiego di specifici antipsicotici in altre indicazioni diagnostiche.
Tra queste, il Disturbo Bipolare rappresenta un'area di applicazione significativa, dove gli antipsicotici, in particolare quelli atipici, si sono dimostrati efficaci nel controllo degli episodi maniacali e, in alcuni casi, come terapia di mantenimento. Anche nel Disturbo Depressivo Maggiore, alcuni antipsicotici atipici sono approvati come terapia aggiuntiva quando la risposta agli antidepressivi convenzionali è insufficiente.
Il Disturbo Psicotico, una categoria diagnostica più ampia che include episodi psicotici di varia eziologia, può beneficiare del trattamento antipsicotico. Inoltre, in presenza di Demenza, gli antipsicotici vengono talvolta utilizzati off-label per gestire sintomi comportamentali e psicologici associati, come agitazione, aggressività e deliri, sebbene con cautela a causa di un aumentato rischio di mortalità in questa popolazione anziana.
Altre indicazioni, come i Disturbi di Personalità, hanno ricevuto meno supporto da trial clinici rigorosi, e l'uso degli antipsicotici in queste condizioni è spesso considerato off-label e basato su evidenze meno consolidate.
Antipsicotici di Prima Generazione: L'Eredità della Clorpromazina
Gli antipsicotici di prima generazione, noti anche come tipici, rappresentano la prima ondata di trattamenti farmacologici specifici per le psicosi. La Clorpromazina, come accennato, è stata una molecola pionieristica. Un altro farmaco significativo di questa classe è l'Aloperidolo, sintetizzato nel 1958. L'Aloperidolo è stato per molto tempo considerato un farmaco di riferimento per il trattamento dei sintomi positivi della schizofrenia, grazie alla sua elevata efficacia e alla sua disponibilità in diverse formulazioni, incluse fiale, gocce e compresse. La sua capacità di sedare rapidamente pazienti in condizioni di grave agitazione psicomotoria, sia in corso di schizofrenia che di mania, lo ha reso uno strumento prezioso in contesti di emergenza psichiatrica.
Aripiprazolo: Informazioni, Indicazioni ed Effetti Collaterali
Tuttavia, l'uso dell'Aloperidolo, e degli antipsicotici di prima generazione in generale, è associato a un rischio più elevato di effetti collaterali extrapiramidali (EPS), che includono sintomi come rigidità muscolare, tremori, discinesia e acatisia. Sebbene gli studi CATIE e CutLASS abbiano evidenziato un'efficacia paragonabile ai nuovi antipsicotici con effetti collaterali simili, la percezione del rischio EPS ha portato a un utilizzo ridotto di questi farmaci nel lungo termine, spesso limitato a contesti specifici come i Servizi Psichiatrici di Diagnosi e Cura (SPDC).
Un tempo molto utilizzato in Italia in formulazione depot (a rilascio prolungato), l'Aloperidolo depot è stato ritirato dal commercio in circostanze definite "misteriose". Molti ritengono che questa mossa sia stata una strategia di mercato per favorire l'adozione dei più costosi antipsicotici atipici.
L'uso della propaggine, ovvero l'estensione dell'uso, della Clorpromazina, è particolarmente frequente in ambito geriatrico per contenere fenomeni di agitazione psicomotoria nell'anziano. Tuttavia, la sua efficacia sui sintomi positivi della schizofrenia viene considerata scarsa, e la sua reperibilità sul mercato è recentemente diminuita, sollevando dubbi sulla sua futura disponibilità.
Antipsicotici di Seconda Generazione: L'Era degli Atipici
Gli antipsicotici di seconda generazione, o atipici, hanno rivoluzionato il trattamento dei disturbi psicotici grazie al loro meccanismo d'azione più complesso e, in molti casi, a un profilo di tollerabilità migliorato rispetto ai loro predecessori.
Il Risperidone è un esempio di antipsicotico atipico ampiamente utilizzato nel mondo. Possiede un'ottima attività antipsicotica, antimaniacale e permette di controllare rapidamente le sindromi comportamentali. È disponibile in varie formulazioni, tra cui gocce, compresse e fiale. Viene considerato un antipsicotico a bassa potenza e trova impiego nel trattamento della schizofrenia sia in fase acuta che cronica. Anche alcune intossicazioni da sostanze stimolanti, come amfetamine e cocaina, possono beneficiare del suo utilizzo.
Il Paliperidone è strettamente correlato al Risperidone, essendone il principale metabolita attivo. Presentano un profilo di efficacia e tollerabilità pressoché identico. Entrambi sono considerati ottimi farmaci per il trattamento della schizofrenia e, off-label, sembrano avere effetti positivi sulle condizioni maniacali nel Disturbo Bipolare, nonostante in Italia l'indicazione specifica non sia approvata.
La Clozapina è un antipsicotico atipico con un profilo innovativo, considerato uno dei neurolettici più efficaci nel controllo dei sintomi positivi della schizofrenia. Possiede lo spettro di indicazioni da foglietto illustrativo più ampio tra gli antipsicotici. Inizialmente, era molto utilizzato per sedare rapidamente pazienti in gravi condizioni di agitazione psicomotoria. Oggi, il suo uso è più limitato, spesso riservato a casi resistenti a causa del suo principale effetto collaterale: l'agranulocitosi, una condizione potenzialmente letale in soggetti geneticamente predisposti. In Italia, la legge impone rigorosi controlli ematologici settimanali all'inizio del trattamento e successivamente mensili per monitorare la conta dei globuli bianchi. La Clozapina ha ricevuto un warning in relazione al rischio di aumentare la mortalità quando utilizzata in anziani con demenza.
L'Olanzapina è un altro antipsicotico atipico ampiamente prescritto, efficace nel trattamento della schizofrenia, del Disturbo Bipolare e, off-label, come terapia aggiuntiva nella Depressione Maggiore. È disponibile in compresse, fiale e formulazioni a rilascio prolungato (long acting). È particolarmente indicato nella schizofrenia resistente, ma dimostra ottima efficacia anche nelle forme con prevalenti sintomi negativi, come il ritiro sociale e l'abulia. Molti studi ne indicano l'utilità anche in altre patologie, tra cui il Disturbo Bipolare.
La Quetiapina è un antipsicotico atipico con un profilo innovativo. Sebbene sia stata molto prescritta per gli stati di Demenza, in Italia questa indicazione non è approvata, e il suo utilizzo avviene off-label. È generalmente ben tollerata e impiegata nel trattamento della schizofrenia e del Disturbo Bipolare.
Effetti Collaterali e Monitoraggio: Gestire i Rischi
Indipendentemente dalla generazione, tutti gli antipsicotici comportano potenziali effetti collaterali che richiedono un attento monitoraggio. Molti di questi effetti sono dose-dipendenti, suggerendo l'importanza di utilizzare il minimo dosaggio terapeutico efficace.
Gli effetti collaterali a lungo termine possono essere categorizzati principalmente in due tipi:
- Effetti Extrapiramidali (EPS): Questi effetti, più comuni con gli antipsicotici di prima generazione, includono sintomi motori come rigidità, tremori, acatisia (irrequietezza motoria) e discinesia tardiva (movimenti involontari e ripetitivi, spesso del viso e della lingua).
- Sindrome Metabolica: Più frequentemente associata agli antipsicotici di seconda generazione, questa sindrome comprende un insieme di disturbi metabolici quali aumento di peso, iperlipidemia (alti livelli di grassi nel sangue), iperglicemia (alti livelli di zuccheri nel sangue) e ipertensione. Questi fattori aumentano il rischio di sviluppare malattie cardiovascolari e diabete di tipo 2.
Inoltre, tutti gli antipsicotici richiedono un monitoraggio della funzionalità cardiaca, in particolare la valutazione dell'intervallo QTc sull'elettrocardiogramma (ECG). I farmaci antipsicotici hanno la tendenza ad allungare questo intervallo, aumentando il rischio di aritmie cardiache potenzialmente fatali, come la Torsione di Punta, che può condurre all'arresto cardiaco.
È importante notare che alcuni antipsicotici possono generare entrambi i tipi di effetti collaterali a seconda del dosaggio e della sensibilità individuale del paziente.
Considerazioni sull'Utilizzo negli Anziani e nei Bambini
L'utilizzo degli antipsicotici negli anziani, specialmente in contesti di demenza, è oggetto di particolare cautela. È stato emesso un warning relativo al rischio di aumento della mortalità in questa popolazione quando gli antipsicotici vengono impiegati per gestire stati di agitazione o psicosi associati alla demenza.
Per quanto riguarda l'età evolutiva, l'uso di antipsicotici è generalmente riservato a disturbi specifici e quando altre opzioni terapeutiche si sono rivelate inefficaci. La prescrizione in età pediatrica richiede una valutazione specialistica approfondita e un attento bilanciamento tra i benefici attesi e i potenziali rischi.
L'ADHD e i Farmaci Psicoattivi: Un Campo di Indagine Distinto
È importante sottolineare che il materiale fornito contiene una vasta sezione dedicata al Disturbo da Deficit di Attenzione/Iperattività (ADHD) e ai relativi trattamenti farmacologici, come il Metilfenidato e l'Atomoxetina. Sebbene questi farmaci agiscano sul sistema nervoso centrale e vengano prescritti da medici, appartengono a classi farmacologiche distinte dagli antipsicotici e sono indicati per disturbi differenti.
Il Metilfenidato è uno stimolante del sistema nervoso centrale che agisce aumentando i livelli di dopamina e noradrenalina nelle sinapsi cerebrali, migliorando l'attenzione e riducendo l'impulsività e l'iperattività. L'Atomoxetina, invece, è un inibitore selettivo della ricaptazione della noradrenalina, agendo anch'esso sui circuiti cerebrali coinvolti nell'attenzione e nel controllo degli impulsi.
Le informazioni relative all'ADHD, pur essendo dettagliate e basate su studi clinici, esulano dal tema principale degli antipsicotici. La gestione dell'ADHD richiede un approccio multimodale che può includere terapie comportamentali, supporto scolastico e, in alcuni casi, interventi farmacologici specifici come quelli citati. La prevalenza dell'ADHD, le sue manifestazioni sintomatologiche, gli strumenti diagnostici e le strategie terapeutiche sono argomenti distinti che meritano un'analisi separata.
Conclusioni Parziali sul Percorso Terapeutico
In sintesi, la storia degli antipsicotici è un percorso di continua evoluzione, dalla scoperta delle prime molecole sedative alla complessa farmacologia degli agenti atipici. La loro efficacia nel trattamento di disturbi psichiatrici gravi come la schizofrenia è innegabile, ma la gestione di questi farmaci richiede una profonda conoscenza dei loro meccanismi d'azione, delle indicazioni cliniche e, soprattutto, dei potenziali effetti collaterali. Un monitoraggio attento e personalizzato è essenziale per massimizzare i benefici terapeutici e minimizzare i rischi, garantendo al contempo la migliore qualità di vita possibile per i pazienti. La ricerca continua a esplorare nuove molecole e strategie terapeutiche, con l'obiettivo di offrire opzioni sempre più sicure ed efficaci per affrontare le sfide della salute mentale.
tags: #delibera #ministeriale #ecg #e #antipsicotici