La depressione è una patologia dalle numerose sfaccettature e classificazioni, a seconda del tipo, della durata e della gravità dei sintomi. Negli anni la depressione è diventata sempre più oggetto di attenzione a livello internazionale: nel 2008 la Commissione Europea l’ha inserita tra i cinque ambiti prioritari del Patto europeo per la salute e il benessere mentale. Chi ne soffre ha un significativo peggioramento della qualità della vita e limitazioni nelle attività quotidiane.

Il termine "depressione" deriva dal verbo latino "deprimere", che significa "premere verso il basso". Questo termine è utilizzato fin dal XIV secolo per descrivere uno stato di abbattimento spirituale. Sigmund Freud, nei suoi scritti del 1917, paragonò lo stato di melanconia al lutto, teorizzando che la perdita di un "oggetto" affettivo potesse tradursi in una perdita del "soggetto" stesso, con l'individuo depresso che si identificava con l'oggetto perduto attraverso un processo narcisistico inconscio. La prima versione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-I, 1952) parlava di "reazione depressiva", mentre il DSM-II (1968) di "nevrosi depressiva". Oggi, la depressione rientra nella più ampia categoria dei disturbi dell'umore.
Depressione Maggiore: La Forma Classica e Più Diffusa
Quando si parla di "Depressione Maggiore", si intende la forma classica di depressione. Tra tutti i disturbi dell’umore, è il più diffuso nel mondo, benché con distribuzione diversa a seconda della situazione economica e socioculturale. Si può manifestare anche una sola volta nell’arco della vita, ma raramente la depressione di questo tipo si circoscrive ad un singolo episodio: il più delle volte invece il disturbo è ricorrente e richiede la massima attenzione, per non confondere la Depressione Maggiore con la tristezza e la sofferenza per cause fisiologiche oppure reattive, come un lutto.
È caratterizzata da episodi distinti, che comportano nette modificazioni affettive, cognitive e relazionali nell’individuo. Si manifesta comunemente con sintomi marcati e presenti pressoché sempre durante tutto l’arco della giornata, per quasi tutti i giorni. Gli episodi depressivi maggiori hanno una durata variabile da persona a persona, che va da poche settimane fino a protrarsi anche per diversi anni: nel 40% dei casi la malattia persiste per più di un anno, e in oltre il 15% dei casi anche oltre due anni.
Per effettuare una diagnosi di depressione maggiore, devono essere presenti almeno cinque sintomi tra quelli elencati nel DSM-5, e devono manifestarsi contemporaneamente per almeno due settimane di seguito. I sintomi principali comprendono: umore depresso per la maggior parte del giorno, quasi tutti i giorni e marcata diminuzione di interesse o piacere per tutte, o quasi tutte, le attività per la maggior parte del giorno, quasi ogni giorno. Inoltre, possono essere presenti altri disturbi come un calo importante di peso o al contrario un aumento, senza avere seguito una dieta, insonnia o viceversa ipersonnia, ovvero sonno esagerato, agitazione oppure rallentamento psicomotorio, cioè nei movimenti e nei pensieri. Possono far parte del corollario di disturbi anche il senso di fatica oppure mancanza di energia, sentimenti di autosvalutazione oppure di colpa, in entrambi i casi di proporzione esagerata, un calo drastico nella capacità di ragionamento o di concentrazione, o ancora, un senso di indecisione che riguarda anche le azioni più banali, e una drastica riduzione del desiderio sessuale. Talvolta sono presenti anche pensieri ricorrenti di morte, oppure veri e propri progetti di suicidio.

Il disturbo depressivo maggiore, noto anche come depressione clinica, depressione endogena, depressione unipolare o depressione ricorrente (nel caso di ripetuti episodi), è una patologia psichiatrica o disturbo dell'umore, caratterizzata da episodi di umore abbassato e prostrato, accompagnati principalmente da una ridotta autostima e perdita di interesse o piacere nelle attività normalmente piacevoli (anedonia). È una condizione invalidante che coinvolge spesso sia la sfera affettiva che cognitiva della persona e può alterare la regolazione neurobiologica, influenzando in modo disadattivo la vita sociale, lo studio, le abitudini alimentari, il sonno e la salute fisica, con forte impatto dunque sul benessere e la qualità della vita in generale.
La diagnosi si basa sulle esperienze auto-riferite dal paziente, sul comportamento riportato da parenti o amici e su un esame dello stato mentale. Non esiste attualmente un test di laboratorio per la sua diagnosi. Tipicamente i pazienti sono trattati con farmaci antidepressivi e spesso, in maniera complementare, anche con la psicoterapia. L'ospedalizzazione può essere necessaria quando vi è un auto-abbandono o quando esiste un significativo rischio di danno per sé o per gli altri.
Distimia: La Depressione Cronica Sottocutanea
Viene definita anche disturbo depressivo persistente (DDP) ed è una forma di depressione cronica che si manifesta quasi tutti i giorni per almeno due anni nei pazienti adulti o un anno nei bambini e negli adolescenti. A differenza della depressione maggiore, i sintomi sono più attenuati, tanto che la persona riesce a far fronte alle attività giornaliere, ma è presente un’importante sofferenza psicologica. L’umore dunque è depresso, e in più possono esserci due o più sintomi tra quelli elencati nel DSM-5. Per citarne alcuni: scarso appetito o al contrario un aumento esagerato del senso di fame, insonnia o sonno eccessivo, senso di disperazione.
La distimia, detta anche disturbo distimico o disturbo depressivo persistente, è un disturbo dell’umore che si presenta con umore deflesso, per lungo tempo, con andamento cronico. Rispetto alla depressione maggiore, la distimia si contraddistingue per sintomi meno intensi ma prolungati nel tempo. Per poter fare diagnosi secondo il DSM-5 di disturbo depressivo persistente infatti i sintomi devono essere presenti da almeno due anni (un anno in bambini e adolescenti). La distimia è un disturbo relativamente frequente, con una prevalenza nell’arco della vita stimata tra il 2,5% e il 6%. Spesso la distimia esordisce in adolescenza, prima dei 21 anni di età, e colpisce maggiormente le donne rispetto agli uomini.
Spesso la distimia esordisce in adolescenza, prima dei 21 anni di età, e colpisce maggiormente le donne rispetto agli uomini. La distimia è probabilmente il disturbo maggiormente osservato in ambito clinico psichiatrico. La distimia può presentarsi da sola anche se spesso si osserva in comorbilità con altri disturbi psichiatrici. L'esordio della distimia avviene a qualunque età, può insorgere dall’infanzia all’età geriatrica, anche se spesso avviene nella prima età adulta. La distimia con esordio in tarda età invece sembra essere maggiormente correlata a lutti, separazioni e all’insorgenza di numerosi problemi di salute.
C'è comunque una stretta correlazione tra depressione maggiore e distimia. Infatti persone con disturbo depressivo persistente possono andare incontro, nel corso del tempo, ad un peggioramento del quadro psicopatologico, incontrando così i criteri del disturbo depressivo maggiore. La "depressione doppia" non è un disturbo specifico del DSM-5 e non è quindi considerata una patologia a sé stante. La distimia è un disturbo cronico e per tanto richiede cure a lungo termine. Come altri disturbi dello spettro depressivo, anche la distimia è caratterizzata da alterazioni dei circuiti della serotonina e della noradrenalina. Tra i farmaci più utilizzati nel trattamento della distimia troviamo quindi gli antidepressivi in particolare gli SSRI (inibitori selettivi della ricaptazione della serotonina) e SNRI (inibitori selettivi della ricaptazione della norepinefrina). In aggiunta alla terapia farmacologica, nella cura della distimia è possibile affiancare un percorso di psicoterapia. Il miglior trattamento per la distimia risulta infatti quello per cui la cura viene modulata, nel corso del tempo, in base ai sintomi manifestati e ai bisogni via via intervenienti di ciascun singolo paziente.
Disturbo Disforico Premestruale: L'Ombra del Ciclo
Il disturbo disforico premestruale (DDPM) è l’acutizzazione della sindrome premestruale. Le differenze tra la sindrome premestruale e il disturbo disforico premestruale sono notevoli. Entrambe iniziano di solito a dare disturbi dopo le prime mestruazioni e ricorrono puntualmente ogni mese. I disturbi inoltre cominciano a manifestarsi in corrispondenza dell’ovulazione per poi calare gradualmente fino a scomparire con la fine del flusso. Nel caso della sindrome premestruale però i sintomi, come irritabilità, tristezza e facilità al pianto, sono di lieve entità, tali da non impedire alla donna di svolgere le proprie attività, anche se talvolta con fatica.
Anche per questa forma depressiva, come per la depressione maggiore, devono essere presenti almeno cinque sintomi, associati a uno stato di disagio generale, o che interferiscono in maniera importante con le attività quotidiane. I sintomi comprendono ad esempio, per citarne solo alcuni, una marcata labilità affettiva come sbalzi di umore, tristezza improvvisa o tendenza al pianto, un umore marcatamente depresso, sentimenti di disperazione o pensieri autocritici, variazioni importanti dell’appetito, consumo eccessivo di alimenti o desiderio di particolari categorie di cibi.
Per la diagnosi del disturbo disforico premestruale, devono essere presenti almeno 5 sintomi durante la settimana prima delle mestruazioni. Questi sintomi devono cominciare a rientrare alcuni giorni dopo l'inizio del ciclo mestruale e diventare minimi o assenti nella settimana dopo le mestruazioni. I sintomi devono comprendere almeno uno dei seguenti: sbalzi d'umore, irritabilità o rabbia marcata, umore marcatamente depresso, sentimenti di disperazione o pensieri autodenigratori, ansia marcata, tensione, o sensazione di essere "sulle spine". Inoltre, almeno uno dei seguenti sintomi deve essere presente: diminuzione dell'interesse per attività usuali, difficoltà di concentrazione, scarsa energia o stanchezza, variazione marcata dell'appetito, eccessivo consumo di cibo, o desiderio intenso per cibi specifici, ipersonnia o insonnia, sentirsi sopraffatti o fuori controllo, sintomi fisici come tensione mammaria, dolori articolari o muscolari, sensazione di gonfiore, e aumento di peso.
Depressione Post-Partum: Le Sfide della Nuova Maternità
La depressione post-partum, o DPP, chiamata anche depressione puerperale, è un disturbo che colpisce, con diversi livelli di gravità, le neomamme, più frequentemente tra la sesta e la dodicesima settimana dopo la nascita del figlio. Tale patologia è caratterizzata da crisi di pianto, netti cambiamenti di umore, irritabilità generale, perdita dell’appetito, insonnia o ipersonnia, assenza di interesse nelle attività quotidiane e/o verso il neonato. I sintomi sono intensi, non migliorano nelle settimane successive alla nascita del figlio, ma possono persistere, variando d’intensità, anche per molti anni. Possono quindi avere conseguenze più o meno significative non solo sulla salute mentale della donna, ma anche sulla relazione madre-figlio, sullo sviluppo del bambino e sull’intero nucleo familiare.

La depressione post-partum va distinta dalla più grave "psicosi puerperale", che è accompagnata da un corollario di sintomi di tipo psicotico, e dalla “baby blues”, una reazione abbastanza comune nelle giornate dopo il parto, caratterizzata da un mix di malinconia, tristezza, irritabilità e che tende a svanire da sé nell’arco di un paio di settimane. La “baby blues” è dovuta essenzialmente al drastico cambiamento dell’assetto ormonale nelle ore successive al parto e alla stanchezza fisica e mentale provocata dall’evento.
Nella depressione post-partum, gli episodi più conclamati si manifestano generalmente dopo un mese della nascita del bambino. La donna va incontro a labilità emotiva, disorientamento, agitazione e deliri per non essere in grado di accudire il proprio bambino. I sintomi possono includere anche pensieri di fare del male al bambino o a sé stessi.
Depressione nell'Anziano: Fragilità e Comorbilità
La depressione è tra i problemi più frequenti nell’anziano, in entrambi i sessi. Può essere una forma depressiva presente già nell’ adulto che si trascina anche nella terza età, oppure una forma ex novo, che si manifesta proprio in questa fase della vita. Una maggiore incidenza si registra in individui residenti in centri assistenziali o durante regimi di ricovero prolungato. Rispetto alla forma che colpisce gli adulti, la depressione nell’anziano ha delle caratteristiche peculiari che rendono sfumati i confini tra psichiatria, neurologia e geriatria. I fattori più spesso associati alla depressione tardiva sono: il sesso femminile, comorbilità, disturbi cognitivi, disabilità, scarsi contatti sociali, eventi stressanti, storia pregressa di depressione e tratti particolari della personalità.
La presenza in particolare di una comorbilità, cioè di un’altra malattia, rende i disturbi depressivi più intensi, con episodi maggiormente prolungati rispetto a quelli dell’anziano che ha solo depressione. Sono anche più frequenti e intensi i sintomi somatici, con uno stato di lamentela che riguarda dolori di diversa origine come mal di schiena, vertigini, mal di gambe, stitichezza e che può degenerare in forme di ipocondria.

La depressione senile colpisce le persone anziane tra i 60 e i 70 anni ed è accompagnata da ansia, agitazione, irritabilità, ipocondria ed allucinazioni uditive frequenti. Rispetto alla media dei paesi europei, in Italia la depressione è meno diffusa tra gli adulti e tra i 15-44enni (1,7% contro 5,2% media Ue28) mentre per gli anziani lo svantaggio è di 3 punti percentuali.
Depressione Stagionale: L'Influenza delle Stagioni sull'Umore
È una forma di depressione atipica, denominata stagionale, o SAD (Seasonal Affective Disorder). Il calo di umore insieme agli altri sintomi infatti segue l’andamento delle stagioni. La forma di depressione stagionale più frequente è quella autunnale/invernale, mentre è più rara quella primaverile/estiva. Si differenzia dalla malinconia che può colpire talvolta con l’autunno perché non è uno stato transitorio, che si risolve da sé nell’arco di breve tempo, ma si ripete ciclicamente ogni anno, con sintomi che perdurano per mesi.

Per entrambe le forme, i sintomi sono presenti nella stessa stagione da almeno due anni di seguito. I sintomi della forma invernale del disturbo sono centrati su umore basso ed astenia: i soggetti affetti da disturbo affettivo stagionale si sentono tristi, irritabili e con facilità al pianto; riferiscono stanchezza e letargia, difficoltà di concentrazione, ipersonnia, ridotti livelli di attività ed energia, evitamento di situazioni sociali, brama per carboidrati e zuccheri e tendono ad ingrassare per eccesso alimentare. Al contrario, i sintomi della forma estiva del disturbo sono: inappetenza associata a perdita di peso, insonnia, agitazione, irrequietezza, ansia, irritabilità e perfino episodi di comportamento aggressivo.
Depressione in Bambini e Adolescenti: Segnali da Non Sottovalutare
Anche i giovanissimi possono soffrire di depressione. Nel caso della depressione maggiore, si instaura una profonda tristezza che si differenzia da quella comune che può riguardare sia bambini che adolescenti, perché è costante per almeno due settimane consecutive ed è associato alla perdita di entusiasmo e interesse per ogni attività. In alcuni casi inoltre, nel bambino non c’è calo dell’umore ma al contrario un forte stato di irritabilità, con iperattività e aggressività. Bambini e adolescenti vanno tenuti sotto osservazione anche nei periodi di remissione dei disturbi, dal momento che le ricadute sono piuttosto frequenti. È necessaria infine una particolare attenzione nei loro confronti poiché, come per gli anziani, è elevato il rischio di suicidio. Secondo i recenti dati dell’OMS (Organizzazione Mondiale della Sanità), il suicidio costituisce la seconda causa di morte tra le ragazze e la terza per i ragazzi tra i 15 e i 19 anni.

La depressione infantile colpisce i bambini al di sotto dei dieci anni. Oltre ai classici sintomi della depressione, questi bambini manifestano una tendenza all'isolamento o al pianto senza motivo, possiedono una bassa autostima, pensieri di morte e perdita di interessi. I sintomi depressivi nei bambini e negli adolescenti possono manifestarsi anche come irritabilità, rabbia, problemi comportamentali, difficoltà scolastiche e ritiro sociale.
Depressione e Ideazione Suicidaria: Un Legame Delicato
La componente suicidaria anche se in forma lieve o lievissima può interessare molte delle persone che vivono uno stato depressivo. Per fortuna solo una percentuale piccola di esse sperimenta una vera e propria ideazione suicidaria strutturata, sviluppa veri e propri progetti anticonservativi o mette in atto tentativi suicidari. Quando ciò avviene si tratta in ogni caso di una situazione di emergenza con serio rischio per la vita del paziente.
Esistono dei campanelli d'allarme che aiutano ad identificare il rischio concreto di suicidio?
Sebbene il suicidio sia strettamente legato a varie forme depressive, non necessariamente il gesto suicidario di una persona è inserito nel contesto di una condizione depressiva. Per questo motivo si è sviluppato da diversi decenni un filone di studio specifico di tale fenomeno che prende il nome di “suicidologia”. Un elemento caratteristico che le persone a rischio di suicidio riportano spesso è il dolore mentale insopportabile, accompagnato da una profonda tristezza e da uno stato di angoscia molto intenso per un problema che, secondo la persona che si ritrova in questa situazione, non trova soluzioni. È uno stato complesso che non ha una singola causa e neppure, molte volte, un motivo preciso e che coinvolge radicalmente la famiglia, tanto che oggi le persone vicine a chi si suicida vengono a loro volta ritenute a rischio.
Le Cause della Depressione: Un'Interazione Complessa
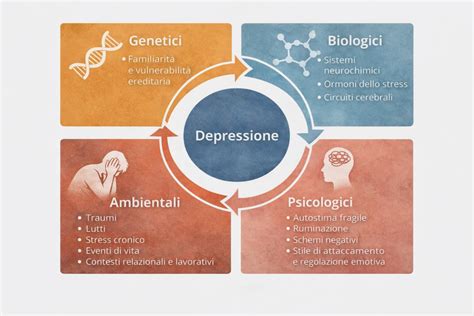
Non esiste una singola causa per la depressione maggiore. Piuttosto, si tratta di una complessa interazione di diversi fattori di rischio, che possono variare da persona a persona. Tra i principali troviamo:
- Fattori Genetici e Familiari: Avere familiari che hanno sofferto di depressione può aumentare la vulnerabilità a sviluppare il disturbo. La concordanza tra gemelli identici è alta, suggerendo una componente ereditaria.
- Eventi di Vita Stressanti: La perdita di una persona cara è una delle esperienze più dolorose. Sebbene il dolore sia una reazione naturale, uno stress così intenso può a volte innescare un episodio depressivo, specialmente in casi di lutto complicato.
- Conflitti Interpersonali: Tensioni continue e problemi in famiglia, con il partner o con gli amici, possono contribuire all'insorgenza della depressione.
- Esperienze di Abuso: Traumi passati, come abusi fisici, sessuali o emotivi, sono un fattore di rischio significativo.
- Cambiamenti Importanti: Non solo eventi negativi come la perdita del lavoro, ma anche cambiamenti percepiti come positivi (laurearsi, andare a vivere all'estero, la nascita di un figlio, come nella depressione post parto) possono essere fonti di stress tali da innescare un disturbo depressivo maggiore.
- Altre Condizioni Mediche: La depressione può manifestarsi in concomitanza con altre malattie, come il dolore cronico, l'ansia o l'ADHD. La depressione secondaria, ad esempio, si manifesta in seguito a malattie di tipo organico o dopo alcuni trattamenti farmacologici.
- Uso di Farmaci: Alcuni medicinali assunti per altre patologie possono avere la depressione come effetto collaterale.
- Abuso di Sostanze: Le persone con dipendenze patologiche da alcol o droghe hanno un rischio maggiore di sviluppare un disturbo depressivo.
Dal punto di vista neurobiologico, la depressione è associata a modificazioni nei livelli di neurotrasmettitori come la serotonina, la noradrenalina e la dopamina. Inoltre, l'asse ipotalamo-ipofisi-surrene, che regola la risposta allo stress, sembra giocare un ruolo cruciale. Studi di neuroimaging hanno evidenziato alterazioni in specifiche aree cerebrali, come la corteccia prefrontale e l'amigdala.
Comorbilità: La Depressione Raramente Viene da Sola
La depressione maggiore raramente si presenta da sola. Spesso, infatti, esiste una forte interconnessione con altri disturbi mentali. Le indagini epidemiologiche mostrano come sia frequente la sua compresenza con disturbi d'ansia, disturbi alimentari (come anoressia e bulimia) e disturbi da uso di sostanze. Altre condizioni che spesso si accompagnano alla depressione includono il disturbo da uso di alcol e di altre sostanze.
L'impatto della depressione non si limita alla sfera psicologica. È anche un fattore di rischio e un elemento che può peggiorare la prognosi di molti disturbi somatici cronici, come diabete, malattie cardiovascolari, ipertensione, problemi respiratori e artrite. Mente e corpo sono profondamente connessi.
I disturbi d'ansia e quelli depressivi sono tra le condizioni psichiatriche più diffuse e sono così strettamente correlati da essere spesso raggruppati nella categoria dei 'disturbi internalizzanti', ovvero disturbi che rivolgono il malessere verso l'interno. La relazione tra disturbi d'ansia e depressione è così stretta che spesso coesistono nello stesso momento.
La Depressione Mascherata e le Sue Manifestazioni
La depressione mascherata, oggi più propriamente definita "depressione con sintomi somatici", si manifesta principalmente attraverso sintomi fisici piuttosto che emotivi. Questi possono includere disturbi gastrointestinali (crampi addominali, diarrea), cardiaci (palpitazioni) o respiratori (respiro affannoso). A dispetto di questi sintomi fisici, la sofferenza emotiva è presente, sebbene possa essere meno evidente o meno riconosciuta dalla persona stessa.
Questo tipo di presentazione può rendere la diagnosi più complessa, poiché i sintomi fisici possono portare a indagini mediche estese senza che venga identificata una causa organica specifica. È fondamentale che i professionisti sanitari considerino la possibilità di una depressione sottostante quando i sintomi somatici sono persistenti e non spiegati da altre condizioni mediche.
Depressione Endogena e Reattiva: Cause Interne ed Esterne
La Depressione Endogena si distingue per non essere riconducibile a eventi scatenanti consci o semiconsci. Le sue cause sono considerate primariamente di natura genetico-biologica o legate a dinamiche inconsce presenti nella personalità del paziente. In passato, veniva considerata una forma di depressione maggiore con manifestazioni melanconiche, emergente senza stress o traumi esterni evidenti.
Al contrario, la Depressione Reattiva, o situazionale, insorge in reazione a un evento di vita specifico, stressante o traumatico, come un lutto, una separazione, un fallimento o una delusione sentimentale/professionale. I suoi sintomi, tuttavia, si dimostrano eccessivamente intensi e prolungati rispetto alla causa scatenante. Sebbene tenda ad avere una durata più limitata rispetto alla depressione endogena, i sintomi durante il periodo acuto possono essere altrettanto dolorosi.
La Depressione con Sintomi Psicotichi
La depressione con manifestazioni psicotiche rappresenta circa il 10% di tutte le tipologie di depressione. Caratteristiche tipiche di questa forma di depressione sono la presenza di deliri e allucinazioni in associazione ai classici sintomi depressivi. La presenza di deliri e allucinazioni è spesso motivo di diagnosi errate, con il disturbo in questione che viene scambiato per schizofrenia.
In questo quadro, noto come depressione psicotica, al profondo malessere emotivo si aggiungono esperienze come allucinazioni (percepire con i sensi cose che in realtà non esistono) o deliri (convinzioni profondamente radicate e palesemente non vere, spesso a tema negativo come colpa, rovina o malattia). Questi momenti, in cui si può perdere temporaneamente il contatto con la realtà, richiedono un intervento terapeutico specifico e spesso intensivo.
Depressione Amemenziale e Secondaria: Il Ruolo di Altre Condizioni
Si parla di depressione amemenziale quando la depressione è accompagnata anche da disturbi di tipo organico che colpiscono ad esempio il cervello, il cuore o che hanno a che vedere con le infezioni. Questa combinazione può portare a un rallentamento dell’attività psicomotoria fino a provocarne anche l’arresto.
La depressione secondaria è un tipo di depressione che si manifesta in seguito a malattie di tipo organico o dopo alcuni trattamenti farmacologici (es. corticosteroidi, contraccettivi orali, androgeni ecc.). Ad esempio, le malattie che più favoriscono l’insorgenza della depressione secondaria sono la sclerosi multipla, il morbo di Parkinson, la malattia di Alzheimer, l’epilessia ed i traumi al cervello.
Disturbo Bipolare: L'Altalena dell'Umore
Il disturbo bipolare, o sindrome maniaco depressiva, è una forma di depressione caratterizzata da rapide ed esagerate oscillazioni dell’umore, che possono comprendere irritabilità, tristezza o euforia, accompagnate da insonnia, stato d’agitazione o psicosi con tendenza al suicidio. L'esordio, di solito, è conseguente a condizioni fisiche particolari dovute, ad esempio, a malattie, al parto, all’uso di sostanze o farmaci.
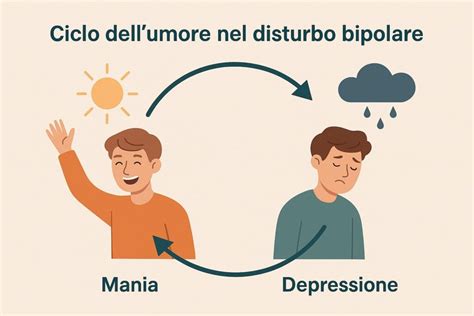
A differenza della depressione unipolare, dove l'umore si muove prevalentemente in una direzione (verso il basso), nel disturbo bipolare si alternano fasi depressive a fasi di mania o ipomania. Le fasi maniacali sono caratterizzate da un aumento eccessivo dell'energia, dell'euforia, dell'autostima, una ridotta necessità di sonno, pensieri accelerati e comportamenti impulsivi.
Fonti e Riferimenti
Le informazioni presentate in questo articolo si basano su una vasta gamma di fonti autorevoli, tra cui:
- Manuale di psichiatria, A. Rossi, M. Amore, B. Carpiniello, A. Fagiolini, G. Maina, A. Vita. Ed. Edra
- Depressione, Sezione La nostra salute>Enciclopedia salute>Disturbi psichici, Ministero della Salute
- La prevenzione del suicidio, M. Pompili. Ed. Il Mulino
- Manuale di Psichiatria Contemporanea, A. Fiorillo, U. Albert, G. Carrà, B. Dell’Osso, M. Pompili. Ed. Alpes
- www.prevenireilsuicidio.it
- National Institute of Mental Health (www.nimh.nih.gov)
- Epicentro, Istituto Superiore di Sanità
- La salute mentale in Italia. Libro bianco 2019, Fondazione Onda.
- Diagnostic and Statistical Manual of Mental Disorders, 5th edition, Text Revision (DSM-5-TR). American Psychiatric Association Publishing, Washington, DC.
- Studi scientifici pubblicati su riviste peer-reviewed come The Lancet Psychiatry, Journal of Affective Disorders, International Review of Psychiatry, Current Opinion in Psychiatry, Medical Clinics of North America, American Journal of Psychiatry, Neuropsychopharmacology, e altre.