La restrizione calorica estrema, comunemente definita "starvation" nel contesto dei disturbi alimentari, non è semplicemente una questione di privazione di cibo. È un fenomeno complesso che innesca profonde alterazioni fisiche, psicologiche e sociali, come brillantemente dimostrato dal Minnesota Starvation Experiment. Questo studio pionieristico, condotto da Ancel Keys e collaboratori all'Università del Minnesota (Keys, Brozek, Henschel, Mickelsen, & Taylor, 1950), ha gettato luce sugli effetti devastanti della restrizione alimentare prolungata su individui precedentemente sani, fornendo un parallelo cruciale per la comprensione dei disturbi dell'alimentazione, in particolare quelli associati alla sottopeso.

Il Minnesota Starvation Experiment: Un Osservatorio sulla Restrizione Calorica
Condotto tra il 1944 e il 1945, il Minnesota Starvation Experiment reclutò 36 volontari, per lo più obiettori di coscienza, che si impegnarono a seguire una dieta rigorosamente controllata per un periodo di sei mesi. Durante questa fase, i partecipanti ricevevano circa 1570 calorie al giorno, una drastica riduzione rispetto al loro apporto calorico abituale. L'obiettivo primario era studiare gli effetti di tale restrizione sulla fisiologia e sulla psicologia umana, con implicazioni significative per la gestione della malnutrizione in tempo di guerra.
I primi tre mesi dello studio furono dedicati alla fase di controllo, durante la quale i volontari seguivano un'alimentazione normale, consentendo ai ricercatori di raccogliere dati dettagliati sul loro comportamento, personalità e abitudini alimentari prima dell'inizio della restrizione. Successivamente, iniziò il periodo di restrizione calorica vera e propria, che portò a una perdita di peso media del 25% del loro peso corporeo iniziale. Questa fase fu seguita da tre mesi di riabilitazione nutrizionale, durante i quali i partecipanti furono gradualmente rialimentati a un regime normale. Un sottogruppo fu monitorato per quasi nove mesi dopo la fine della fase di restrizione.
I risultati, riportati principalmente per 32 uomini (quattro si ritirarono durante o alla fine della fase di restrizione), rivelarono una vasta gamma di cambiamenti, nonostante le risposte individuali variassero considerevolmente in relazione alla perdita di peso. Tutti i partecipanti sperimentarono trasformazioni drammatiche sul piano fisico, psicologico e sociale, molte delle quali riecheggiano i sintomi osservati nelle persone affette da disturbi dell'alimentazione sottopeso.

Cambiamenti Comportamentali e Ossessioni Alimentari
Verso la fine del periodo di restrizione calorica, il rapporto dei volontari con il cibo subì una trasformazione radicale. Il tempo dedicato a un pasto aumentò drasticamente, passando da pochi minuti a ben due ore. La pianificazione e la suddivisione della razione alimentare giornaliera divennero un'occupazione a tempo pieno. Diciannove partecipanti svilupparono un interesse quasi ossessivo per la cucina, dedicando ore alla lettura di libri di ricette e alla loro collezione. L'assunzione di caffè e tè aumentò vertiginosamente, con molti che consumavano più di 15 caffè al giorno nel tentativo di sopprimere la fame.
Per cercare di mantenere lo stomaco pieno, i partecipanti ricorrevano all'ingestione di grandi quantità di liquidi, come acqua e zuppe. Richiedevano che il cibo fosse servito bollente, mescolavano gli alimenti in combinazioni insolite e aumentavano notevolmente l'uso di sale e spezie. L'uso di gomme da masticare esplose, con alcuni che ne consumavano fino a 40 pacchetti al giorno. Anche il fumo e l'onicofagia (mangiarsi le unghie) aumentarono marcatamente.
Durante la fase di restrizione, tutti i partecipanti riferivano un incremento della fame. Mentre alcuni riuscivano a tollerarla, per altri divenne una preoccupazione intensa e insopportabile. Diversi partecipanti non riuscirono a mantenere la dieta restrittiva, manifestando episodi bulimici seguiti da profondo auto-rimprovero e autodeprecazione.
Fame nervosa e abbuffate compulsive: vi svelo ciò che sta dietro i disturbi alimentari.
La Fase di Recupero: Un Campo Minato per l'Appetito
La fase di recupero del peso si rivelò altrettanto problematica. Nonostante la disponibilità di una maggiore quantità di cibo, molti partecipanti persero il controllo del loro appetito, mangiando in eccesso o in difetto rispetto alle loro necessità. Persino dopo 12 settimane di riabilitazione, veniva segnalato un aumento della fame subito dopo un pasto abbondante. La normalizzazione delle abitudini alimentari si verificò nella maggior parte dei casi solo dopo circa cinque mesi di riabilitazione, ma in un sottogruppo l'eccessivo consumo di cibo persistette.
Alterazioni Emotive e Psicologiche: La "Triade Nevrotica"
Nonostante l'iniziale buona salute psicologica dei volontari, la restrizione calorica indusse significative modificazioni emotive. Alcuni attraversarono periodi di depressione, transitori o protratti, occasionalmente alternati a stati di euforia seguiti da crolli depressivi. Sebbene prima dello studio tutti dimostrassero un'elevata tolleranza allo stress, molti esibirono frequenti segni di irritabilità ed esplosioni di rabbia.
Il Minnesota Multiphasic Personality Inventory (MMPI), un questionario ampiamente utilizzato per lo studio della personalità, rivelò un incremento della depressione, dell'isteria e dell'ipocondria durante il periodo di restrizione calorica. Questa combinazione, nota come "triade nevrotica", è comunemente osservata in individui con disturbi nevrotici.

È importante sottolineare che queste aberrazioni emotive non svanirono immediatamente con la riabilitazione, ma persistettero per diverse settimane. Lo studio evidenzia che la risposta emotiva alla restrizione calorica varia considerevolmente da individuo a individuo, e che la personalità non è il fattore determinante. Poiché le difficoltà emotive non si risolsero rapidamente durante la fase di riabilitazione, si può ipotizzare che tali alterazioni siano più strettamente legate ai bassi livelli di peso corporeo piuttosto che alla restrizione calorica in sé.
Deterioramento delle Relazioni Interpersonali
La restrizione calorica ebbe un impatto notevole anche sulle relazioni interpersonali dei volontari. Si osservò una ridotta capacità di socializzazione e un maggiore isolamento. L'umore generale peggiorò, il cameratismo diminuì drasticamente, mentre crebbe il senso di inadeguatezza sociale. Questa tendenza all'isolamento sociale è un sintomo comune osservato anche in persone affette da disturbi dell'alimentazione, contribuendo a perpetuare il ciclo del disturbo.

Impatti Fisiologici: Un Corpo in Sopravvivenza
Sul piano fisiologico, la restrizione calorica indusse una marcata riduzione della temperatura corporea e del metabolismo basale. La frequenza cardiaca e respiratoria diminuì progressivamente, avvicinandosi, alla fine dello studio, al 40% della norma.

In generale, gli uomini risposero alla restrizione calorica con una riduzione dell'attività fisica. Diventarono stanchi, deboli, disattenti e apatici, lamentandosi di una costante mancanza di energia. I loro movimenti divennero notevolmente più lenti. Tuttavia, alcuni uomini praticavano saltuariamente esercizio fisico in modo spontaneo, spesso nel tentativo di perdere ulteriormente peso per ottenere razioni di cibo più abbondanti o per evitare riduzioni delle razioni. Questo comportamento è simile a quello di alcune persone affette da disturbi dell'alimentazione, che credono che un maggiore esercizio fisico possa giustificare un'assunzione di cibo più elevata.
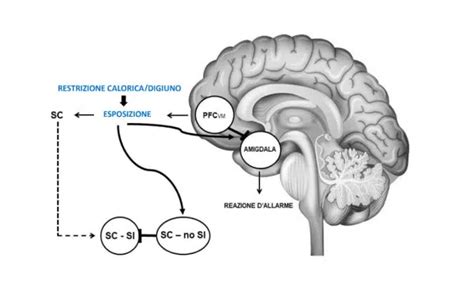
Il Starvation come Antecedente dei Disturbi Alimentari
Il Minnesota Starvation Experiment ha dimostrato in modo inequivocabile che molti sintomi precedentemente considerati specifici dell'anoressia nervosa sono, in realtà, secondari alla restrizione calorica e al sottopeso (Garner & Dalle Grave, 1999). Questi sintomi non si limitano all'ambito del cibo e del peso, ma si estendono a tutte le aree del funzionamento sociale e psicologico.
Nei soggetti senza disturbi dell'alimentazione, i sintomi da malnutrizione hanno una funzione adattiva: focalizzano l'attenzione sulla ricerca del cibo e prolungano l'esistenza attraverso la riduzione del metabolismo basale. Tuttavia, questo meccanismo protettivo non si verifica nelle persone affette da disturbi dell'alimentazione (Dalle Grave, Calugi, & Sartirana, 2018).
Studi recenti hanno evidenziato che gli effetti del sottopeso e della restrizione calorica non solo mantengono sintomi fisici e psicosociali che ostacolano il recupero, ma svolgono un ruolo cruciale nel perpetuare il disturbo dell'alimentazione (Dalle Grave, Di Pauli, Sartirana, Calugi, & Shafran, 2007; Shafran, Fairburn, Nelson, & Robinson, 2003). Ad esempio, alcuni sintomi da malnutrizione interagiscono con la psicopatologia del disturbo alimentare, venendo interpretati come minacce al controllo alimentare (come la fame) o come fallimenti del controllo alimentare (come il precoce senso di sazietà). Altri sintomi, come l'isolamento sociale, allontanano da esperienze esterne che potrebbero sfidare l'eccessiva valutazione del peso, della forma del corpo e del controllo alimentare.

Il Ruolo del Trattamento e del Recupero
La valutazione dei sintomi da malnutrizione, misurati ad esempio con lo Starvation Symptom Inventory (SSI), è fondamentale sia nella fase di assessment che durante il trattamento dei disturbi dell'alimentazione sottopeso. Studi hanno dimostrato che il trattamento, come la terapia cognitivo-comportamentale migliorata residenziale (ICBT-E), porta a un significativo aumento dell'Indice di Massa Corporea, al miglioramento della psicopatologia del disturbo alimentare e generale, e a una notevole riduzione dei sintomi da malnutrizione.
Il cambiamento nei punteggi SSI, misurato precocemente nel trattamento, ha predetto il miglioramento della preoccupazione per l'alimentazione e della psicopatologia generale. Nei pazienti che hanno normalizzato il peso corporeo, si è osservato un miglioramento più marcato nelle prime settimane di trattamento rispetto alle fasi successive, indicando l'importanza di affrontare la restrizione alimentare e la preoccupazione per il peso fin dall'inizio del percorso terapeutico.
Binge Eating Disorder: L'Altra Faccia della Medaglia
Parallelamente alla restrizione estrema, un altro disturbo alimentare significativo è il Disturbo da Alimentazione Incontrollata (Binge Eating Disorder - BED). Il termine "binge eating" si traduce letteralmente in "abbuffata di cibo" e descrive episodi in cui si ingeriscono grandi quantità di cibo in un breve lasso di tempo, con la sensazione di perdere il controllo su cosa e quanto si sta mangiando. Queste abbuffate compulsive sono accompagnate da un forte disagio psicologico, seguito da sensi di colpa e vergogna, che spesso spingono a mangiare in solitudine o di nascosto.

La diagnosi di BED viene posta quando gli episodi di binge eating sono ricorrenti (almeno una volta a settimana per almeno tre mesi consecutivi). A differenza della bulimia nervosa, chi soffre di BED non mette in atto sistematicamente comportamenti compensatori per controllare il peso, come vomito, abuso di lassativi, digiuno o esercizio fisico eccessivo.
Il BED colpisce prevalentemente le donne, ma la percentuale di soggetti di sesso maschile (circa il 40%) è superiore rispetto all'anoressia e alla bulimia nervosa. L'insorgenza si verifica tipicamente nella prima età adulta, ma può interessare un ampio intervallo di età. È il disturbo del comportamento alimentare più frequente, stimato colpire il 3.5% delle donne e il 2% degli uomini adulti nel corso della vita. Nella popolazione obesa, la frequenza di questo disturbo aumenta proporzionalmente alla gravità dell'obesità, con circa il 20% delle persone obese che cercano trattamento per la perdita di peso che soffrono di BED.
I sintomi cardine del BED includono la crisi di binge eating, associata a bassa autostima, abbassamento dell'umore e un'immagine corporea fortemente negativa. I pazienti con BED corrono il rischio di sviluppare complicanze dell'obesità, come malattie cardiovascolari, diabete, apnee del sonno e neoplasie maligne.
Fame nervosa e abbuffate compulsive: vi svelo ciò che sta dietro i disturbi alimentari.
La Relazione Bidirezionale tra Obesità e BED
I pazienti con Disturbo da Alimentazione Incontrollata sviluppano spesso vari gradi di obesità, dovuti all'assenza di pratiche compensatorie che contrastino l'eccessivo introito calorico delle abbuffate. Tuttavia, la relazione tra obesità e BED è bidirezionale: le problematiche di salute, le difficoltà relazionali e la stigmatizzazione sociale dell'obesità possono favorire la comparsa di pensieri ossessivi negativi, che, cronicizzati, portano ad stati d'ansia e depressione. Di fronte a queste emozioni negative, l'assunzione di cibo può assumere un ruolo consolatorio e disfunzionale.
Nei soggetti con BED, che spesso soffrono già di disturbi ansioso-depressivi, questo circolo vizioso viene potenziato dal senso di sconfitta per l'incapacità di controllare il proprio rapporto con il cibo, generando una fame psicogena insaziabile che alimenta le crisi di binge eating e aggrava sia il BED che l'obesità stessa. Per questa stretta relazione, i pazienti con BED si rivolgono frequentemente agli ambulatori per l'obesità.
Trattamento Multidisciplinare e Consapevolezza
La diagnosi e il trattamento dei disturbi alimentari sono complessi e richiedono un approccio multidisciplinare. È fondamentale che nella valutazione di ogni paziente obeso venga indagata con attenzione la presenza di un Disturbo da Alimentazione Incontrollata, poiché i pazienti possono tendere a mascherarlo per disagio o senso di colpa, o talvolta non essere pienamente consapevoli della loro condotta alimentare disfunzionale.
L'obiettivo primario del trattamento del BED deve essere l'interruzione del binge eating. Focalizzarsi esclusivamente sulla perdita di peso rischia di innescare un circolo vizioso controproducente, poiché le diete rigide aumentano la fame e tendono a scatenare le abbuffate, in un'alternanza deleteria di calo ponderale e recupero del peso che aggrava progressivamente l'obesità.
Secondo le Linee Guida attuali, il trattamento terapeutico-riabilitativo migliore per il BED e per l'obesità deve essere condotto da un team multidisciplinare integrato, composto da psicologi, psichiatri, internisti/endocrinologi, dietisti ed educatori al movimento. Questo modello di cura, personalizzato sulle esigenze del singolo paziente, è fondamentale per affrontare le complesse sfaccettature di questi disturbi.
La Terapia Cognitivo Comportamentale - Enhanced (CBT-E) è un trattamento psicologico altamente individualizzato, efficace per tutte le categorie diagnostiche dei disturbi dell'alimentazione. Essa si concentra sull'identificazione e la modifica dei pensieri e dei comportamenti disfunzionali legati al cibo, al peso e all'immagine corporea, sullo sviluppo di strategie per affrontare i comportamenti alimentari disfunzionali, e sulla prevenzione delle ricadute per il mantenimento di uno stile di vita sano a lungo termine.
Una Sfida Complessa: Comprendere e Supportare
La natura complessa dei disturbi alimentari rende difficile la comunicazione e la comprensione, poiché chi ne soffre tende spesso a rifiutare l'aiuto, negando e nascondendo il problema. Alla base di questi disturbi vi è una difficoltà a regolare le proprie emozioni; restrizioni ed abbuffate rappresentano strategie disadattive di evitamento o soppressione delle emozioni.
Supportare una persona con disturbi alimentari è una sfida complessa. È cruciale evitare pressioni sul cibo, commenti giudicanti o frasi che minimizzano la gravità del disturbo, come quelle sulla "forza di volontà" o sull'aspetto fisico. Al contrario, è importante offrire supporto incondizionato, esprimere preoccupazione per il loro benessere emotivo e incoraggiare la ricerca di aiuto professionale. Il Ministero della Salute ha stilato guide dedicate ai familiari, fornendo una mappa dei servizi territoriali per i DCA. Rivolgersi tempestivamente a professionisti competenti è fondamentale, poiché una diagnosi precoce migliora significativamente la prognosi.
Il percorso di guarigione da un disturbo alimentare è un processo complesso che richiede coraggio, consapevolezza e un supporto adeguato. Comprendere la natura dello "starvation" e le sue profonde implicazioni psicologiche, fisiche e sociali è il primo passo verso la guarigione e il recupero di un rapporto sano con il cibo e con sé stessi.