Il disturbo bipolare, una condizione psichiatrica complessa caratterizzata da marcati e alterni episodi di mania e depressione, condivide alcune intersezioni con l'ipertensione, comunemente nota come pressione alta. Sebbene le cause esatte del disturbo bipolare non siano completamente comprese, si ritiene che una combinazione di fattori genetici, neurobiologici, ambientali e psicosociali giochi un ruolo cruciale. Allo stesso modo, la pressione alta è una patologia multifattoriale influenzata da genetica, stile di vita e altre condizioni mediche. Esplorare la relazione tra queste due condizioni è fondamentale per una comprensione più completa e per ottimizzare le strategie di cura.
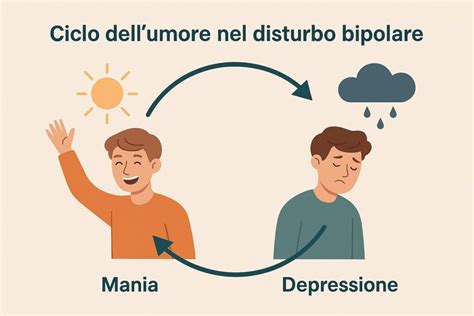
Comprendere il Disturbo Bipolare
Il Disturbo Bipolare di Tipo 1 è definito dalla presenza di almeno un episodio maniacale. Durante un episodio maniacale, l'umore è insolitamente elevato, espansivo o irritabile, accompagnato da sintomi come pensiero accelerato, parlare rapido e incoerente, comportamenti impulsivi e decisioni imprudenti. Questi episodi possono includere anche euforia e irritabilità estrema. Dall'altro lato, gli episodi depressivi si manifestano con tristezza persistente, perdita di interesse o piacere nelle attività solitamente piacevoli, cambiamenti nell'appetito e nel sonno, fatica e bassa autostima. La diagnosi si basa sulla valutazione clinica e sull'applicazione dei criteri stabiliti dal Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5).
La tarda adolescenza e la prima età adulta rappresentano il periodo di maggiore rischio per l'insorgenza del disturbo bipolare di tipo 1, un momento di grandi cambiamenti biologici, psicologici e sociali. Le transizioni significative, come la fine degli studi secondari, l'inizio dell'università o l'entrata nel mondo del lavoro, possono contribuire a scatenare i sintomi maniacali o depressivi. Sebbene meno comune, il disturbo bipolare di tipo 1 può manifestarsi anche durante l'infanzia o l'adolescenza precoce, con sintomi che possono essere difficili da riconoscere e spesso scambiati per altre problematiche comportamentali o emotive. Nei bambini e negli adolescenti, i sintomi maniacali possono includere irritabilità estrema, comportamento aggressivo, iperattività e difficoltà a dormire. Anche se raro, il disturbo bipolare di tipo 1 può fare la sua prima comparsa durante l'età adulta media o tardiva, innescato da eventi di vita stressanti come la perdita di una persona cara o cambiamenti significativi nella vita professionale.
La diagnosi differenziale è cruciale, distinguendo tra mania e ipomania e accertando che i sintomi non si verifichino esclusivamente durante l'uso di sostanze o l'astinenza. È importante considerare che il disturbo bipolare è una condizione cronica, ma molte persone possono gestirne efficacemente i sintomi con il trattamento adeguato e il supporto continuo.
Fattori Contribuenti e Comorbilità
Le cause esatte del Disturbo Bipolare di Tipo 1 non sono completamente comprese, ma si ritiene che coinvolgano una combinazione di fattori genetici, neurobiologici, ambientali e psicosociali. Esistono sovrapposizioni nei circuiti cerebrali coinvolti nel disturbo bipolare e nella dipendenza. Studi condotti su gemelli hanno evidenziato l'importanza dei fattori genetici nel disturbo bipolare. Ad esempio, i gemelli monozigoti, che condividono lo stesso patrimonio genetico, presentano un rischio maggiore di concordanza per il disturbo rispetto ai gemelli dizigoti, che condividono solo parte del loro patrimonio genetico. Inoltre, studi condotti su individui adottati hanno rilevato che il rischio di sviluppare il disturbo bipolare è più alto tra i parenti biologici rispetto agli adottivi.
Eventi stressanti della vita, come problemi finanziari, conflitti familiari, pressioni lavorative o cambiamenti significativi nelle circostanze personali, possono aumentare la vulnerabilità allo sviluppo del disturbo bipolare. Traumi infantili, come abusi fisici, emotivi o sessuali, sono stati associati a un aumento del rischio di sviluppare disturbi dell'umore, inclusi il disturbo bipolare. Fluttuazioni ormonali, durante la pubertà, la gravidanza o la menopausa, possono influenzare l'equilibrio degli umori e aumentare il rischio di episodi bipolari.
L'abuso di sostanze è una complicazione significativa. L'alcol è una delle sostanze più comunemente abusate nei pazienti con disturbo bipolare di tipo 1, spesso utilizzato per autogestire i sintomi dell'umore. La marijuana è ampiamente utilizzata, spesso per il suo presunto effetto sedativo e ansiolitico. Cocaina e anfetamine, sostanze stimolanti, possono essere utilizzate per contrastare i sintomi depressivi o aumentare l'energia. Gli oppioidi possono essere usati per alleviare il dolore emotivo o cercare un'euforia temporanea. Le benzodiazepine, farmaci ansiolitici e sedativi, possono essere abusate per autogestire l'ansia e l'insonnia. Molti pazienti utilizzano sostanze per autogestire i sintomi del loro disturbo.
Malattie neurologiche come l'epilessia, le lesioni cerebrali traumatiche o le malattie neurodegenerative possono aumentare il rischio di disturbi dell'umore. Disturbi del sonno cronici, come l'insonnia o l'apnea ostruttiva del sonno, possono influenzare negativamente la salute mentale. Alcuni studi suggeriscono che l'esposizione a cambiamenti stagionali e la luce solare insufficiente possono influenzare il ritmo circadiano e aumentare il rischio di disturbi dell'umore. La presenza di disturbi d'ansia o altri disturbi dell'umore può aumentare il rischio di sviluppare il disturbo bipolare. I pazienti con psicosi, come la schizofrenia, hanno un rischio maggiore di sviluppare il disturbo bipolare, e la psicosi può manifestarsi durante gli episodi maniacali o depressivi.
Le donne presentano una maggiore incidenza di disturbo bipolare rispetto agli uomini, sebbene gli uomini tendano a manifestare episodi maniacali più gravi e frequenti. Le fluttuazioni ormonali influenzano il rischio e la gravità dei sintomi bipolari nelle donne, mentre gli uomini possono essere più esposti a fattori di rischio come l'abuso di sostanze e possono essere più riluttanti a cercare trattamento.
L'incidenza e la prevalenza del disturbo bipolare possono variare notevolmente tra le diverse regioni del mondo e tra ambienti urbani e rurali, influenzate da differenze nell'accesso ai servizi sanitari, condizioni socio-economiche e stili di vita. Anche il clima e le stagioni possono giocare un ruolo.
La Pressione Alta (Ipertensione)
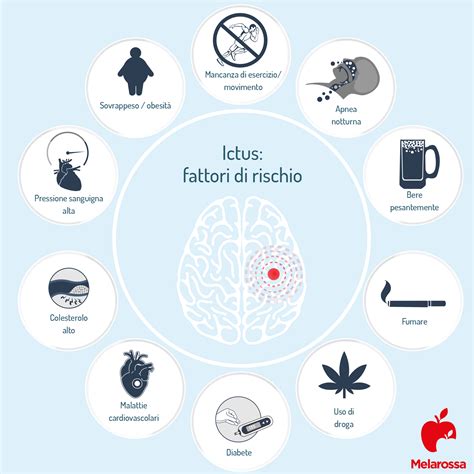
L'ipertensione, o pressione alta, è una condizione medica in cui la pressione sanguigna nelle arterie è costantemente troppo alta. Questo significa che il cuore deve lavorare di più per pompare il sangue, aumentando il rischio di seri problemi di salute come malattie cardiache, ictus, insufficienza renale e problemi alla vista.
I fattori di rischio per l'ipertensione includono l'età avanzata, la familiarità, l'obesità, uno stile di vita sedentario, una dieta ricca di sodio, il fumo, un consumo eccessivo di alcol e lo stress cronico. La gestione dell'ipertensione si basa su modifiche dello stile di vita, come una dieta sana, l'esercizio fisico regolare, la perdita di peso, la riduzione del consumo di alcol e il cessare di fumare, oltre all'uso di farmaci antipertensivi quando necessario.
Intersezioni e Implicazioni Cliniche
La relazione tra disturbo bipolare e ipertensione è complessa e bidirezionale. Diversi fattori possono contribuire a questa associazione:
Stress e Regolazione dell'Umore: Gli episodi maniacali e depressivi nel disturbo bipolare sono spesso accompagnati da elevati livelli di stress fisiologico. Lo stress cronico è un noto fattore di rischio per l'ipertensione, poiché può portare a un aumento della frequenza cardiaca e della pressione sanguigna a lungo termine. I pazienti bipolari, vivendo fluttuazioni emotive intense, possono essere più suscettibili agli effetti negativi dello stress sulla salute cardiovascolare.
Stile di Vita: Le persone con disturbo bipolare possono adottare stili di vita che aumentano il rischio di ipertensione. Durante gli episodi maniacali, possono manifestarsi comportamenti impulsivi come l'eccessivo consumo di alcol, l'uso di sostanze stimolanti e abitudini alimentari irregolari, tutti fattori che possono influenzare negativamente la pressione sanguigna. D'altra parte, durante gli episodi depressivi, la mancanza di energia e motivazione può portare a uno stile di vita sedentario e a un aumento di peso, entrambi associati all'ipertensione.
Farmaci: Alcuni farmaci utilizzati per trattare il disturbo bipolare, in particolare alcuni antipsicotici di seconda generazione (come clozapina e olanzapina), sono noti per avere effetti collaterali metabolici, tra cui aumento di peso, dislipidemia (alti livelli di colesterolo e trigliceridi) e un aumentato rischio di diabete. Queste condizioni metaboliche sono strettamente correlate all'ipertensione e contribuiscono a un aumentato rischio cardiovascolare complessivo. Anche i farmaci come i corticosteroidi, se usati per trattare altre condizioni concomitanti, possono indurre ipertensione.
Fattori Genetici e Neurobiologici: Esiste una potenziale sovrapposizione genetica e neurobiologica tra il disturbo bipolare e l'ipertensione. Studi suggeriscono che alterazioni in determinati sistemi neurotrasmettitoriali e circuiti cerebrali potrebbero essere implicate in entrambe le condizioni. Ad esempio, il sistema dopaminergico e la disregolazione dell'asse ipotalamo-ipofisi-surrene (HPA) sono stati implicati sia nel disturbo bipolare che nella regolazione della pressione sanguigna.
Comorbilità Medica: Le persone con disturbo bipolare hanno una maggiore prevalenza di altre condizioni mediche croniche, come diabete, obesità e dislipidemia, che sono anche fattori di rischio significativi per l'ipertensione. La gestione di queste comorbilità è essenziale per ridurre il rischio cardiovascolare complessivo.
Diagnosi e Gestione Integrata
La valutazione clinica iniziale per il disturbo bipolare include una storia clinica dettagliata, l'osservazione dei segni e sintomi e l'applicazione dei criteri diagnostici del DSM-5. È fondamentale escludere altre condizioni che potrebbero spiegare i sintomi, inclusi l'uso di sostanze e altri disturbi psichiatrici. L'apporto dei familiari è spesso fondamentale nella raccolta di informazioni durante l'anamnesi, specialmente considerando che molti pazienti possono avere una mancanza di insight riguardo alla propria condizione.
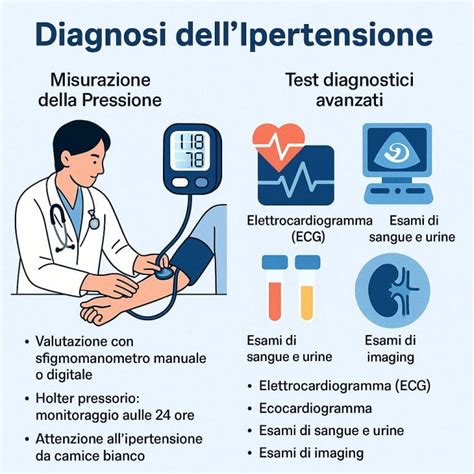
Analogamente, la diagnosi di ipertensione avviene tramite misurazioni regolari della pressione sanguigna. È importante che i pazienti con disturbo bipolare vengano sottoposti a controlli regolari della pressione sanguigna, poiché potrebbero non essere consapevoli di avere l'ipertensione a causa di una ridotta consapevolezza dei propri sintomi fisici, specialmente durante episodi maniacali.
Il trattamento del disturbo bipolare può includere farmaci stabilizzatori dell'umore, antipsicotici e psicoterapia. La Terapia Cognitivo-Comportamentale (CBT) e la Terapia Interpersonale e del Ritmo Sociale (IPSRT) sono approcci terapeutici efficaci per aiutare i pazienti a comprendere e gestire i loro sintomi.
Per quanto riguarda l'ipertensione, il trattamento si basa su modifiche dello stile di vita e, se necessario, farmaci antipertensivi. Un approccio integrato è cruciale per i pazienti con entrambe le condizioni. Questo implica:
- Monitoraggio Regolare: Controlli regolari della pressione sanguigna e del peso corporeo sono essenziali per i pazienti con disturbo bipolare.
- Gestione dello Stile di Vita: Incoraggiare uno stile di vita sano, che includa una dieta equilibrata a basso contenuto di sodio, esercizio fisico regolare, limitazione del consumo di alcol e evitamento del fumo. Questo può essere particolarmente impegnativo durante le fasi acute del disturbo bipolare, ma è fondamentale per la salute cardiovascolare.
- Scelta dei Farmaci: Quando si prescrivono farmaci per il disturbo bipolare, è importante considerare il loro impatto sul sistema cardiovascolare e metabolico. Si prediligono farmaci con un minor rischio di aumento di peso, dislipidemia e ipertensione.
- Trattamento delle Comorbilità: Gestire attivamente altre condizioni mediche come diabete e dislipidemia, che sono spesso presenti nei pazienti bipolari e aumentano il rischio cardiovascolare.
- Supporto Psicologico: La psicoterapia può aiutare i pazienti a sviluppare strategie di coping per gestire lo stress, migliorare l'aderenza ai trattamenti (sia psichiatrici che per l'ipertensione) e adottare comportamenti più sani.

È importante notare che alcuni farmaci utilizzati per trattare l'ipertensione, come i diuretici o i beta-bloccanti, possono avere effetti sull'umore o sul sonno, e pertanto la loro prescrizione e monitoraggio richiedono un'attenta valutazione da parte del medico, tenendo conto della storia psichiatrica del paziente.
In conclusione, il disturbo bipolare e l'ipertensione sono condizioni che possono coesistere e influenzarsi reciprocamente. Una comprensione approfondita dei fattori comuni e delle potenziali interazioni è fondamentale per sviluppare piani di trattamento integrati che promuovano sia la salute mentale che quella cardiovascolare. La collaborazione tra psichiatri, cardiologi e altri professionisti sanitari è essenziale per offrire ai pazienti un'assistenza completa e personalizzata.
Il Ruolo dello Stile di Vita e del Supporto Sociale
Lo stile di vita gioca un ruolo importantissimo in molte malattie, sia come fattore scatenante e di mantenimento che come elemento di cura e prevenzione. Non rispettare i ritmi circadiani e uno stile di vita sano facilita il rischio di ricadute sia per il disturbo bipolare che per l'ipertensione. Uno stile di vita sano consiste nel mantenere una certa regolarità in tutto. Sarebbe di grande aiuto compilare un'agenda con le cose da fare, che sarà d'aiuto nel cercare di fare quelle minime cose nelle fasi depressive e di non eccedere nel numero di attività nella fase eccitata.
Il trattamento del disturbo bipolare è un esempio di lavoro in multiprofessionalità, per tale ragione sono stati attivati in numerose realtà gruppi per pazienti bipolari e per familiari. Per i familiari è importante evitare di chiudersi nel proprio dolore e cercare invece di mantenere contatti sociali. Vedere i familiari inseriti in una rete sociale e impegnati a vivere la propria vita aiuta indirettamente il paziente a non sentirsi responsabile del malessere di chi gli sta accanto. Sappiamo che non è semplice ma bisogna in tutti i modi continuare a coltivare i propri interessi ed hobby, a frequentare persone e i luoghi di interesse.
Come gestire lo stress e l’ansia stimolando il nervo vago
Lavorare attivamente per individuare la "persona" in modo che si possa comprendere ed accettare che non ci sono "colpevoli" responsabili dei cambi d'umore è fondamentale. Questi derivano da un'anomalia del funzionamento del sistema nervoso nei suoi elementi funzionali e strutturali. Ciò aiuta a non enfatizzare gli atteggiamenti sicuramente sgradevoli (l'oppositività ad esempio). Bisogna chiedere al paziente, quando sta meglio: “Cosa possiamo fare durante le crisi per aiutarti?”. Iniziamo in questo modo a relazionarci con la "persona" e la inseriamo nel programma di lavoro che dovrà essere congiunto e che durerà a lungo.
La prevenzione secondaria è altrettanto importante. Sebbene non abbiamo trattamenti efficaci nella cura del deficit cognitivo primario che caratterizza alcune psicosi, la strategia rimane prevenire i deficit cognitivi secondari. È pertanto importante promuovere la perdita di peso con la dieta e l'esercizio fisico, riportare alla normalità i livelli di pressione arteriosa, l'utilizzo di farmaci a scarso impatto metabolico, incoraggiare attività stimolanti e l'esercizio per la memoria e la neurogenesi dell'ippocampo. È fondamentale un monitoraggio routinario delle funzioni cognitive in questi malati prima dell'inizio del trattamento e ad intervalli annuali regolari al fine di assicurare la cura farmacologica più efficace.
tags: #bipolarismo #e #presaionw #alta