Il Disturbo Ossessivo-Compulsivo (DOC) è una condizione complessa e spesso debilitante che si manifesta attraverso pensieri intrusivi e comportamenti ripetitivi. L'eziologia del disturbo è complessa e multifattoriale, non si può dunque ricondurre il disturbo a un’unica causa. L'intreccio di fattori biologici, genetici e ambientali contribuisce alla sua insorgenza, rendendolo una sfida sia per chi ne soffre sia per i professionisti della salute mentale.
Comprendere le Ossessioni e le Compulsioni
Le ossessioni sono pensieri, immagini o impulsi ripetitivi e persistenti, non piacevoli o volontari. Al contrario, sono invadenti, indesiderate e causano un marcato disagio o ansia nella maggior parte degli individui. Questi pensieri intrusivi sono spesso percepiti come inappropriati, spaventosi o angoscianti e sono difficili da controllare o ignorare. La persona che soffre di disturbo ossessivo compulsivo tenta infatti di ignorare, evitare o sopprimere le ossessioni o di neutralizzarle con un altro pensiero o azione.
Le compulsioni, o rituali, sono comportamenti ripetitivi o atti mentali il cui obiettivo può essere quello di ridurre il disagio innescato dalle ossessioni o di prevenire un evento temuto. Tuttavia, queste compulsioni non sono collegate in modo realistico all’evento temuto, o sono chiaramente eccessive. Per esempio, può lavare le mani un numero elevato di volte, o controllare a più riprese se è stato chiuso il gas. La persona con disturbo ossessivo compulsivo può anche dubitare di se stessa e della propria memoria, con il continuo pensiero di aver effettuato azioni involontarie (per esempio aver investito qualcuno o aver inserito il gatto nella lavatrice). Questi dubbi possono essere fonte di grande angoscia e i lunghi rituali che ci si trova a compiere per gestire l’ansia possono provocare grande stanchezza.
Un’altra caratteristica del disturbo ossessivo compulsivo è l’estremo bisogno di perfezione: dal riordino di una stanza che può comportare ore, alla preparazione di un compito scolastico per cui vengono trascritti appunti e testi in maniera impeccabile per ottenere il miglior risultato.
Le ossessioni possono assumere molteplici forme, ma alcune ricorrono con maggiore frequenza. Questo tipo di disturbo è volto a prevenire gravi disgrazie o incidenti. Un altro tipo si manifesta con un’intolleranza all’asimmetria e al disordine. Queste tipologie di ossessioni e compulsioni non sono compartimenti stagni, ma possono presentarsi insieme.
L'Origine del Disturbo: Un Puzzle Multifattoriale
Il disturbo ossessivo-compulsivo è una patologia multifattoriale che deriva da un intreccio complesso di cause biologiche, genetiche e ambientali. Non sono ancora state scoperte le cause, organiche o ambientali, del Disturbo ossessivo compulsivo. È per questo che, piuttosto che di cause, si preferisce parlare di “fattori di rischio”, cioè elementi che aumentano la probabilità che il DOC si manifesti.
Fattori Neurobiologici
La teoria principale riguarda squilibri nei livelli di serotonina, un neurotrasmettitore che modula l’umore, l’ansia e altri comportamenti. Le moderne tecniche di neuroimaging hanno permesso di individuare che alcune zone del cervello sono più attive nelle persone con DOC. In particolare, due aree sembrano essere implicate in modo significativo: la corteccia orbitofrontale e la corteccia cingolata anteriore, coinvolte nella regolazione dei pensieri e dei comportamenti, e risultano frequentemente iperattivate nei soggetti con DOC. Il circuito cortico-striato-talamo-corticale (CSTC) ha un ruolo centrale nella regolazione del controllo dei comportamenti, e la sua alterazione sembra essere un elemento cardine del disturbo. Tecniche avanzate di imaging, come la risonanza magnetica a diffusione (dMRI), hanno inoltre rilevato cambiamenti nella materia bianca del cervello, che suggeriscono una comunicazione alterata tra queste aree.
Il cervello funziona grazie alla comunicazione tra miliardi di neuroni, che si scambiano segnali chimici chiamati neurotrasmettitori. Queste sostanze regolano funzioni fondamentali come l’umore, la memoria, l’attenzione e il comportamento. Oltre alla serotonina, recenti ricerche suggeriscono che il glutammato, che regola l’eccitabilità dei neuroni, possa avere un ruolo cruciale nel DOC. Anche la dopamina, neurotrasmettitore legato alla motivazione e al controllo dei movimenti, è oggetto di studio.
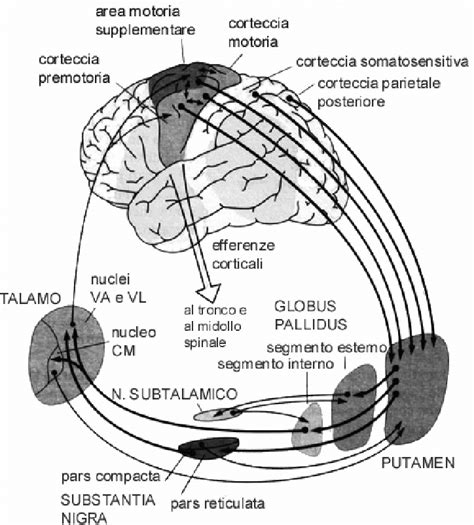
Fattori Genetici
Il DOC tende a manifestarsi più frequentemente tra i membri della stessa famiglia, suggerendo una componente genetica importante. Studi mostrano che alcune varianti genetiche, in particolare quelle che influenzano i neurotrasmettitori, possono aumentare la predisposizione al disturbo. Tuttavia, la genetica non è l’unico fattore: anche l’ambiente gioca un ruolo cruciale.
Fattori Ambientali ed Esperienze di Vita
Gli eventi e le esperienze della vita possono catalizzare l’esordio del DOC o esacerbare i sintomi già esistenti.
Chi Colpisce il DOC?
Il disturbo ossessivo-compulsivo colpisce il 2-3% della popolazione, inclusi i bambini, indipendentemente dal sesso, con un esordio che può avvenire nell’infanzia, nell’adolescenza o nella prima giovinezza. I sintomi, generalmente, si manifestano prima dei 25 anni. È leggermente più comune nelle donne rispetto agli uomini in età adulta. L'età media di insorgenza del disturbo ossessivo-compulsivo è tra i 19 e i 20 anni, ma circa il 25% dei casi comincia entro i 14 anni. Fino al 30% delle persone con disturbo ossessivo-compulsivo ha avuto anche in passato o attualmente disturbo da tic.
La persona che soffre di un DOC è spesso spaventato e stremato dai continui rituali legati alle ossessioni e, pertanto, cerca di evitare quelle situazioni potenzialmente capaci di scatenarle. Con il procedere del tempo, ciò può causare una serie di limitazioni sia nella vita sociale che lavorativa. Nei casi più gravi, le persone trascorrono talmente tante ore al giorno a compiere rituali che non riescono più a svolgere alcuna attività lavorativa o la realizzano in modo discontinuo.
La Diagnosi del Disturbo Ossessivo-Compulsivo
La diagnosi del disturbo ossessivo-compulsivo richiede un’attenta valutazione clinica che include colloqui dettagliati e l’uso di specifici criteri diagnostici, come quelli definiti dal DSM-5-TR (Diagnostic and Statistical Manual of Mental Disorders, Fifth edition, Text Revision).
I criteri diagnostici includono la presenza di ossessioni, definite da pensieri ricorrenti e persistenti, impulsi o immagini che vengono sperimentati come invadenti e indesiderati, causando marcata ansia o angoscia. L'individuo tenta di ignorare o sopprimere tali pensieri, oppure di neutralizzarli con un altro pensiero o azione (compulsione). Le compulsioni sono definite come comportamenti ripetitivi o atti mentali che l'individuo si sente spinto a compiere in risposta a un'ossessione, o secondo regole rigide. Questi comportamenti sono volti a prevenire o ridurre l'ansia o il disagio, o a prevenire eventi temuti, ma non sono collegati in modo realistico a ciò che sono progettati per neutralizzare o prevenire, o sono chiaramente eccessivi.
Le ossessioni o compulsioni devono richiedere tempo (p. es., più di 1 ora al giorno, spesso molto di più) o causare disagio clinicamente significativo o compromissione del funzionamento. Inoltre, non devono essere attribuibili agli effetti fisiologici di una sostanza o di altre condizioni mediche.
Le persone affette da questo disturbo possono provare imbarazzo o temere la stigmatizzazione, spesso nascondono le loro ossessioni e i loro rituali. Il tempo, il disagio o il cattivo funzionamento associati alle ossessioni e alle compulsioni possono causare l'interruzione di relazioni e il declino delle prestazioni a scuola o sul lavoro.
Molte persone con disturbo ossessivo-compulsivo presentano coesistenti disturbi psicologici passati o attuali, tra cui disturbi d'ansia (76%), disturbi dell'umore (63%; il più comune è il disturbo depressivo maggiore [41%]) e disturbo di personalità ossessivo-compulsivo (dal 23% al 32%). Quasi il 50% delle persone con disturbo ossessivo-compulsivo ha pensieri suicidi a un certo punto, e circa il 10% tenta il suicidio. Il rischio di un tentativo è aumentato se le persone hanno anche un disturbo depressivo maggiore.
Cosa Fare: Percorsi Terapeutici Efficaci
La visita psicologica è un colloquio nel quale lo psicologo psicoterapeuta raccoglie la domanda che ha portato il paziente, in un clima di ascolto non giudicante. L'obiettivo è comprendere il funzionamento del disturbo e i meccanismi che alimentano l'ansia.
Psicoterapia cognitivo comportamentale e strategie di cura del disturbo ossessivo compulsivo - DOC
Terapia Cognitivo-Comportamentale (TCC)
La terapia cognitivo-comportamentale è il trattamento che si è mostrato maggiormente utile per questo disturbo. L'elemento essenziale della terapia di esposizione e di prevenzione del rituale consiste nel gradualmente esporre i pazienti a situazioni o persone che scatenano le ossessioni e i rituali che provocano ansia, mentre si chiede loro di non eseguire i loro rituali. Questo approccio permette all'ansia scatenata dall'esposizione di diminuire attraverso l'adattamento e l'apprendimento progressivo. Il miglioramento spesso continua per anni, specialmente nei pazienti che perfezionano l'approccio e lo utilizzano anche dopo il termine formale del trattamento.
Un altro elemento essenziale del trattamento è la psicoeducazione. Comprendere il funzionamento del disturbo aiuta le persone a ridurre la paura e il senso di colpa legati ai sintomi. Invece di cercare di eliminarli o controllarli, terapie come l'Acceptance and Commitment Therapy (ACT) insegnano a osservarli con maggiore distacco e a ridurne l’impatto emotivo. L'ACT mira a sviluppare una maggiore flessibilità psicologica.
Il coraggio di affrontare il disturbo arriva dalle competenze e dall'addestramento. Come nel caso del disinnescatore di bombe, l'allenamento e l'acquisizione di strategie e tecniche permettono di padroneggiare la "bestia" del DOC.
Terapia Farmacologica
La terapia farmacologica è uno dei principali approcci per il Disturbo Ossessivo Compulsivo. Gli inibitori selettivi della ricaptazione della serotonina (SSRI) e la clomipramina (un antidepressivo triciclico con potenti effetti serotoninergici) risultano essere spesso molto efficaci. I pazienti spesso richiedono dosi maggiori di quelle normalmente necessarie per la depressione e per la maggior parte dei disturbi d'ansia. Il trattamento va seguito per 1-2 anni per massimizzare l’efficacia e prevenire ricadute.
Alcuni pazienti che non migliorano sostanzialmente con questi farmaci possono trarre beneficio dall'aumento con un farmaco come un neurolettico atipico (p. es., aripiprazolo, risperidone). I pazienti con comorbilità da tic possono essere più responsivi all'aumento con un neurolettico. Anche l'aumento con un modulatore del glutammato (p. es., memantina, N-acetilcisteina) ha mostrato risultati promettenti. Tuttavia, ci sono più dati di supporto per i neurolettici atipici come agenti che aumentano gli SSRI rispetto ad altri farmaci.
I farmaci, per quanto abitualmente ben tollerati, non sono esenti da effetti collaterali, soprattutto quando è necessario ricorrere all’associazione di prodotti. La lentezza e la gradualità con cui si verifica il miglioramento possono causare, soprattutto nei primi mesi, scoraggiamento e tentazione di abbandonare farmaci e psicoterapia.
Molti esperti ritengono che combinare la terapia dell'esposizione e della prevenzione con la terapia farmacologica sia la cosa migliore, soprattutto per i casi più gravi.
Il Ruolo di Familiari e Amici
Pur essendo animati da affetto e da desiderio di essere di aiuto, non è però sempre facile comportarsi in modo costruttivo, sapere cosa fare in certe situazioni o come rispondere a determinate richieste. Una volta iniziato il percorso terapeutico, il ruolo di familiari ed amici non è esaurito, anzi è il momento in cui è maggiormente necessario il loro incoraggiamento e sostegno.
I familiari dovrebbero inoltre ritagliarsi degli spazi al di fuori del “circuito ossessivo”, trovare sempre un po’ di tempo per se stessi, mantenere rapporti sociali e coltivare i propri interessi. Se all’inizio il supporto dato ai rituali dà sollievo all’ansia, con il tempo aumenta la complessità dei rituali finendo con il creare una “spirale ossessiva”.
Il segreto professionale e la legge sulla privacy impediscono ai sanitari di dare notizie sulla diagnosi, sulle cure o sull’evoluzione del disturbo all’insaputa dell’interessato.
La Speranza nella Plasticità Cerebrale
È importante sapere che la guarigione risiede in quella che è la caratteristica principale del cervello, ovvero la sua plasticità; e che, grazie a questa, il cervello è in grado di modificarsi. Il cervello è plastico a qualsiasi età. Quando concepiamo dei pensieri, attiviamo immediatamente delle sinapsi e quindi generiamo una sequenza di emozioni e comportamenti che possono modificare il comportamento. Nei casi molto gravi è difficile prevedere una remissione totale del disturbo. Ma si può stare meglio, molto meglio. Il DOC può dunque essere una problematica complessa e impegnativa, ma non è una condanna.

In Italia, sono presenti diverse associazioni che promuovono la diffusione di informazioni e sponsorizzano le attività di ricerca e di formazione specifica sul DOC. Questo disturbo è in aumento nella popolazione e, se non affrontato con rapidità e cure adeguate, diventa estremamente invalidante.