L'uso prolungato di benzodiazepine (BZD), farmaci comunemente prescritti per ansia, insonnia e altri disturbi, può portare a una serie di problematiche, tra cui la dipendenza e la sindrome da astinenza, comunemente nota come "effetto rebound". Questo fenomeno si verifica quando l'assunzione di un medicinale viene interrotta bruscamente o ne viene ridotto impropriamente il dosaggio, causando l'insorgenza o il peggioramento dei sintomi che il farmaco intendeva controllare, spesso con una gravità superiore ai livelli pre-trattamento. Comprendere appieno questo meccanismo è cruciale per una gestione sicura ed efficace della sospensione di questi farmaci.
L'Uso Diffuso e i Rischi delle Benzodiazepine
Nonostante le raccomandazioni mediche suggeriscano un trattamento con BZD limitato a poche settimane, l'uso a lungo termine per mesi, anni o addirittura decenni rimane diffuso in molte parti del mondo. In Canada, ad esempio, circa il 3-9% degli adulti assume BZD, con percentuali ancora più elevate tra gli anziani. Questo uso prolungato espone i pazienti a effetti indesiderati sia a breve che a lungo termine.
A breve termine, gli effetti negativi includono sonnolenza che può interferire con le attività quotidiane, aumento del rischio di incidenti automobilistici e cadute, specialmente negli anziani, con conseguenti fratture. Vi è anche un potenziale rischio di abuso o uso improprio. Gli effetti negativi a lungo termine sono più insidiosi e includono la dipendenza, disturbi cognitivi e della memoria, che possono sfociare in sintomi di astinenza o di rimbalzo dopo l'interruzione del trattamento.
I sintomi da astinenza possono manifestarsi con ansia, depressione, ipersensibilità agli stimoli sensoriali, distorsioni percettive e spersonalizzazione. I sintomi psichiatrici di rimbalzo, in particolare, possono essere più gravi rispetto ai livelli pre-trattamento e persistere per lunghi periodi. Pertanto, è fondamentale adottare un protocollo di sospensione attentamente pianificato e controllato per minimizzare questi eventi avversi.
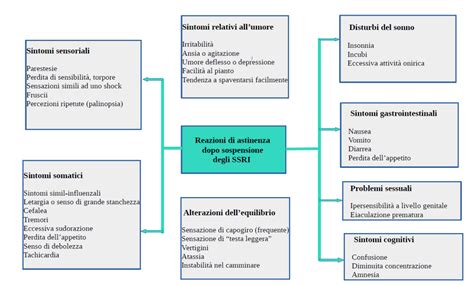
Comprendere l'Effetto Rebound: Un Fenomeno Complesso
L'effetto rebound, in farmacologia, si verifica quando, dopo la sospensione o la riduzione di un farmaco, si assiste a una ricomparsa o a un peggioramento dei disturbi per cui il medicinale era stato prescritto. Secondo il New Webster's New World Medical Dictionary, il "rimbalzo" è definito come "l'inversione di una risposta al ritiro di uno stimolo", mentre l'"effetto rimbalzo" è "l'aumento della produzione di sintomi negativi quando l'effetto di un farmaco è passato o il paziente non risponde più al farmaco".
In sostanza, il rimbalzo è il risultato dei tentativi automatici dell'organismo di ritrovare un equilibrio (omeostasi) dopo essere stato alterato dagli effetti primari della terapia. Il corpo necessita di un tempo adeguato per riadattarsi a stare senza il farmaco. Se un farmaco determinerà o meno un effetto rebound è difficile da prevedere. Alcuni effetti rebound sono transitori e poco gravi, mentre altri possono portare a disturbi di difficile gestione.
La comprensione dell'effetto di rimbalzo spiega perché alcuni farmaci, in particolare quelli che hanno un effetto rapido e intenso sul sistema nervoso centrale, creano una forte dipendenza. Tra l'altro, i farmaci attivi sul sistema nervoso centrale sono quelli per cui la sospensione della terapia deve essere condotta con maggiore attenzione.
L'Esperienza di Fedez e Altri Farmaci
La disavventura vissuta dal cantante Fedez con gli psicofarmaci, descritta come una sospensione brusca di un antidepressivo che ha scatenato un forte effetto rebound con tic nervosi e difficoltà a parlare, evidenzia come questo fenomeno non sia esclusivo delle benzodiazepine. L'effetto rebound può verificarsi anche con farmaci contro la cefalea, i sonniferi, altri antidepressivi, spray nasali e persino colliri. In questi casi, il problema non è solo l'interruzione drastica della cura senza scalare il medicinale, ma anche la sua assunzione per un tempo troppo prolungato.
Ad esempio, l'uso prolungato di triptani per il mal di testa, a dosi più alte o per periodi più lunghi del suggerito, può provocare astenia, difficoltà di coordinazione motoria e aritmie cardiache. Per i sonniferi, in particolare quelli a base di benzodiazepine, è fondamentale diminuire progressivamente la terapia dopo le prime due settimane; altrimenti, l'effetto rebound può scatenare insonnia grave, sbalzi d'umore, palpitazioni e problemi gastrointestinali.
Anche gli antidepressivi, pur richiedendo un uso regolare per essere efficaci, possono generare un effetto rebound con sintomi come ansia, irritabilità, insonnia e vertigini se assunti "a singhiozzo". L'uso improprio di spray nasali decongestionanti, che sono vasocostrittori, può portare a un circolo vizioso di assunzione continua per contrastare la congestione che si ripresenta non appena l'effetto del farmaco svanisce. Similmente, i colliri contenenti principi attivi come tetrizolina o nafazolina, se usati oltre i 3-4 giorni consigliati, possono comportare rischi.

Strategie di Sospensione Basate sull'Evidenza
La revisione condotta dall'Agenzia regolatoria canadese (CADTH) ha riassunto le attuali strategie di sospensione basate sull'evidenza e sulle linee guida cliniche per i pazienti adulti trattati a lungo termine con BZD. Le evidenze emerse indicano che la graduale riduzione delle dosi è la strategia di interruzione più comune ed efficace.
Interventi minimi, come una lettera di istruzioni e consigli da parte del medico, o un consulto medico che spieghi al paziente i rischi dell'uso a lungo termine e i vantaggi della sospensione, si sono dimostrati efficaci. La combinazione di interventi psicoterapeutici, inclusa la terapia cognitivo-comportamentale (CBT), e protocolli di riduzione graduale ha portato a risultati di sospensione superiori rispetto a strategie individuali singole o a interventi prescrittivi alternativi come la revisione dei farmaci, la consulenza medica e la terapia di rilassamento.
L'affiancamento di un intervento di riduzione della dose con l'educazione del paziente ha migliorato significativamente le probabilità di sospensione rispetto alla sola riduzione della dose. Inoltre, la riduzione della dose, supportata da un intervento educativo strutturato, visite di follow-up o istruzioni scritte di auto-aiuto, ha ottenuto tassi di sospensione più elevati.
In termini di interventi farmacologici, l'aggiunta di melatonina a un protocollo di sospensione non ha prodotto un beneficio maggiore rispetto al placebo. Le evidenze riguardo l'uso di pregabalin in aggiunta a un protocollo di riduzione graduale non sono apparse risolutive, sebbene alcuni studi suggeriscano un potenziale beneficio nel raggiungere una percentuale significativa di pazienti liberi da BZD.
Il Protocollo Ashton e gli Schemi di Tapering
Il protocollo della dottoressa Heather Ashton, noto come "Ashton Manual", fornisce linee guida dettagliate per il ritiro graduale dalle benzodiazepine dopo un uso prolungato. I concetti chiave includono la consultazione medica, il supporto psicologico, la riduzione graduale del dosaggio, la potenziale sostituzione con una benzodiazepina a lunga emivita (come il diazepam) per facilitare il tapering, piani di riduzione individualizzati, e la gestione dei sintomi di astinenza. La pazienza e la determinazione sono fondamentali, poiché il processo può richiedere tempo. Il protocollo suggerisce anche l'utilizzo di tecniche psicologiche, medicine complementari e l'esercizio fisico per gestire l'ansia e altri sintomi.
Gli schemi di "tapering" (o "decalage") per le benzodiazepine prevedono una riduzione progressiva delle dosi nel tempo. Ad esempio, un paziente che assume 40 mg di diazepam al giorno potrebbe ridurre il dosaggio di 2 mg ogni 1-2 settimane fino a raggiungere 20 mg, poi di 1 mg ogni 1-2 settimane fino a 10 mg, e infine di 0,5 mg ogni 1-2 settimane fino a zero. Un altro schema prevede la sostituzione di una benzodiazepina a breve emivita (come il lorazepam) con il diazepam, per poi procedere con una riduzione graduale di quest'ultimo.
Abuso e dipendenza da benzodiazepine, ansiolitici e sonniferi
Chi Può Trarre Beneficio dalla Sospensione?
La graduale sospensione delle benzodiazepine può essere particolarmente vantaggiosa per diverse categorie di persone:
- Pazienti con dipendenza: Coloro che hanno sviluppato una dipendenza fisica o psicologica a seguito di un uso prolungato possono ridurre la dipendenza e prevenire sintomi di astinenza gravi.
- Pazienti con tolleranza: Quando il corpo richiede dosi sempre maggiori per ottenere lo stesso effetto terapeutico, la sospensione graduale può aiutare a ridurre la tolleranza e il rischio di effetti collaterali.
- Pazienti anziani: Essendo più suscettibili agli effetti collaterali come sedazione, vertigini e confusione, la sospensione graduale può migliorare la loro qualità di vita.
- Pazienti con effetti collaterali significativi: Chi sperimenta effetti collaterali gravi o debilitanti può trovare sollievo con la sospensione graduale.
- Pazienti in cerca di alternative: Coloro che desiderano esplorare trattamenti alternativi per l'ansia, l'insonnia o altre condizioni possono facilitare la transizione verso nuove terapie.
È importante sottolineare che ogni caso è individuale e deve essere valutato dal medico, considerando le esigenze e il quadro clinico del paziente. La sospensione di una cura deve rappresentare un'opportunità, non un dogma o un obbligo.
Aiutarsi con il Diazepam e Altri Suggerimenti Utili
Il diazepam, una benzodiazepina a lunga emivita, è spesso utilizzato per facilitare il tapering, poiché il suo dosaggio può essere ridotto gradualmente senza causare sintomi di astinenza eccessivi. In alcuni casi, possono essere prescritti altri farmaci per aiutare a gestire i sintomi di astinenza, come antidepressivi o beta-bloccanti.
Prima di interrompere un trattamento, è consigliabile attendere la fine di gravi problemi e ridurre al minimo il livello di stress. Periodi di vacanza, lontani dagli impegni lavorativi e familiari, possono essere ideali. È fondamentale informare amici e familiari dell'intenzione di interrompere il trattamento e cercare supporto da gruppi di sostegno online.
Se si stanno assumendo altri farmaci che creano dipendenza, è essenziale rivolgersi a uno specialista per una gestione integrata dei trattamenti.
Cosa Fare se Non si Riesce a Scalare una Benzodiazepina
Se il primo tentativo di sospensione non dovesse avere successo, è importante non scoraggiarsi. Esistono diverse opzioni:
- Riconsultare il medico: Discutere le difficoltà incontrate e chiedere consiglio su come procedere, eventualmente modificando il piano di riduzione.
- Cercare una seconda opinione: Consultare un altro medico o uno specialista in dipendenza da farmaci per una valutazione indipendente.
- Supporto psicoterapeutico: Intraprendere terapie come la terapia supportivo-emotiva o l'EMDR per affrontare l'ansia e altri problemi associati.
- Gruppi di sostegno: Condividere esperienze con persone che affrontano o hanno affrontato situazioni simili.
- Tecniche di riduzione dello stress e rilassamento: Praticare meditazione, yoga o respirazione profonda per gestire l'ansia.
- Terapie complementari: Esplorare agopuntura o erboristeria, sotto supervisione medica, per alleviare i sintomi.
È fondamentale ricordare che il processo di sospensione è individuale e ciò che funziona per una persona potrebbe non funzionare per un'altra.
Effetto Rebound con Diverse Classi di Farmaci
L'effetto rebound non è esclusivo delle benzodiazepine, ma può verificarsi con una vasta gamma di farmaci che agiscono sul sistema nervoso centrale e non solo. L'interruzione improvvisa o una riduzione troppo rapida del dosaggio possono portare a un ritorno amplificato dei sintomi originari.
- Benzodiazepine: Come già discusso, l'interruzione improvvisa può causare ansia acuta, agitazione, insonnia grave e attacchi di panico, soprattutto con farmaci a breve emivita come l'alprazolam.
- Antidepressivi (SSRI e SNRI): L'interruzione rapida può causare un peggioramento dei sintomi depressivi, ansia, irritabilità e sintomi fisici come vertigini e sensazioni di "scossa elettrica" (brain zaps).
- Antipsicotici: Possono indurre un ritorno dei sintomi psicotici o maniacali, agitazione e insonnia.
- Stimolanti (per ADHD): Possono causare un aumento dell'irritabilità, iperattività e difficoltà di concentrazione.
- Stabilizzatori dell'umore: La sospensione può portare a ricadute nelle fasi maniacali o depressive della malattia.
- Farmaci Z (ipnotici non benzodiazepinici): Possono causare un ritorno dell'insonnia più grave rispetto al pre-trattamento.
- Beta-bloccanti (usati per l'ansia): Possono provocare un ritorno dell'ansia fisica con tachicardia e tremori.
- Farmaci contro l'epilessia (usati per condizioni psichiatriche): Possono amplificare sintomi di ansia, irritabilità e insonnia.
- Antidepressivi triciclici e IMAO: Possono peggiorare i sintomi depressivi e causare disturbi fisici.
- Cardiovascolari: In rari casi, l'ipotensione può essere un effetto rebound.
- Farmaci per la pressione arteriosa, antistaminici, steroidi: Anche questi farmaci possono causare un effetto rebound se gestiti in modo inappropriato.
La gestione di questi farmaci richiede una pianificazione precisa e, spesso, una fase di riduzione graduale del dosaggio (tapering) sotto la guida di uno specialista per consentire al corpo e alla mente di adattarsi progressivamente, evitando reazioni avverse come l'effetto rebound. L'approccio "fai da te" nella gestione di trattamenti farmacologici, specialmente in ambiti delicati come quello psichiatrico, è fortemente sconsigliato.