I disturbi somatoformi, ora inclusi nella categoria più ampia dei Disturbi da Sintomi Somatici (DSS) secondo il DSM-5, rappresentano una complessa interazione tra mente e corpo, dove sintomi fisici persistenti causano un disagio significativo e interferiscono con la vita quotidiana. Questi disturbi non sono semplicemente "lamentale" o frutto di immaginazione; al contrario, sono condizioni cliniche che richiedono una comprensione approfondita dei loro meccanismi sottostanti, delle loro manifestazioni e delle strategie terapeutiche più efficaci. L'ICD-10, nella sua classificazione, individua i disturbi del dolore somatoforme persistente come quadri clinici caratterizzati da un dolore di intensità elevata, grave e lancinante, che non trova una spiegazione completa o adeguata in un danno fisico identificabile.
Meccanismi Fisiopatologici e Vulnerabilità
Il dolore cronico nei pazienti con disturbi del dolore somatoforme è intimamente legato a modificazioni funzionali nella percezione e nell'elaborazione del dolore stesso. Questi meccanismi fisiopatologici coinvolgono una complessa rete neuroanatomica, che va dalla periferia al sistema nervoso centrale. Tra i processi chiave vi sono la sensibilizzazione al dolore, che avviene a vari livelli: dai terminali nervosi periferici, al midollo spinale, al talamo, fino alla corteccia somatosensoriale e al sistema limbico.
Gli stimoli ambientali possono innescare o modulare la fisiologia del dolore in modi sia insidiosi che accidentali. Spesso, l'insorgenza di un aumento del dolore è legata a eventi specifici come un incidente o un intervento chirurgico, che interagiscono con una preesistente vulnerabilità individuale. Un fattore di vulnerabilità comune è rappresentato da un elevato livello di stress vissuto nel corso della vita, che può giocare un ruolo significativo nel mantenimento del disturbo doloroso. Le esperienze infantili avverse sono state precocemente identificate come un fattore che contribuisce a una "prontezza al dolore" [4].
Manifestazioni Cliniche e Sintomatologia Associata
I pazienti affetti da disturbi dolorosi somatoformi descrivono frequentemente il loro dolore come bruciante, tirante o pressante, con un'intensità che varia da alta a molto alta, spesso superiore a 6 sulla scala NRS (Numeric Rating Scale). I sintomi di accompagnamento più comuni includono un'aumentata sensibilità al tatto, intorpidimento delle estremità o sensazioni di formicolio (disestesia).
Quando lo stress nervoso centrale è particolarmente elevato, possono manifestarsi sintomi aggiuntivi come disturbi del sonno, difficoltà di comprensione, deficit della memoria a breve termine e della concentrazione, oltre a sonnolenza e un precoce esaurimento. I fattori scatenanti del dolore, riportati spontaneamente dai pazienti, includono spesso lo sforzo fisico, il mantenimento prolungato di una determinata posizione corporea o la pressione. Interrogati ulteriormente, molti pazienti riconoscono che la tensione, lo stress, la pressione temporale ed emotiva, l'aumento delle richieste cognitive e lo sforzo fisico e mentale fungono da amplificatori del dolore.
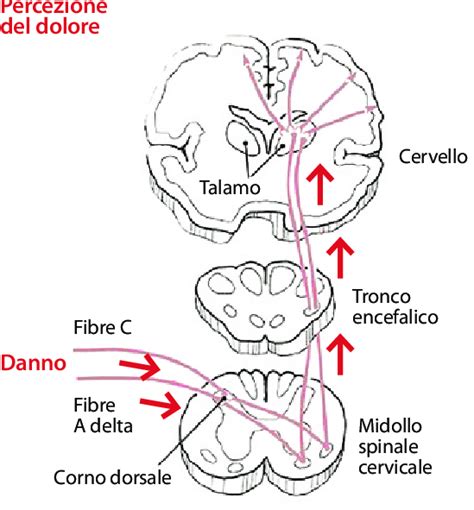
Valutazione Clinica e Cambiamenti Funzionali
Una valutazione neurologica e reumatologica accurata costituisce la base dell'esame clinico nei disturbi del dolore somatoforme. Al di là di eventuali lesioni fisiche preesistenti, è frequente osservare cambiamenti funzionali nel sistema muscolo-scheletrico. Questi possono manifestarsi con una ridotta attività motoria spontanea, posture scorrette, posizioni antalgiche, limitazioni del movimento indotte dal dolore, un'andatura cauta e movimenti interrotti o rallentati.
L'esame clinico manuale può rivelare la presenza di "miogelsi", spesso manifestata come una tensione muscolare diffusa, in particolare nella regione delle spalle e del collo. Molti pazienti con quadri di dolore miofasciale presentano punti trigger specifici, mentre molti pazienti con malattie dolorose generalizzate mostrano iperalgesia nei "tender point" (aree di dolorabilità alla pressione, in linea con i precedenti criteri diagnostici per la fibromialgia del 1990).
La Comorbilità Psicologica e il Rischio di Interpretazioni Semplistiche
Poiché i disturbi del dolore somatoforme sono regolarmente accompagnati da sintomi psicologici, esiste il rischio di un'interpretazione causale semplicistica, che attribuisce i sintomi del dolore esclusivamente a "processi di somatizzazione". È importante notare che circa due terzi dei pazienti con disturbi del dolore somatoforme trattati in centri universitari specializzati soddisfano contemporaneamente i criteri diagnostici per la depressione, e circa un terzo riporta pensieri suicidi al momento del ricovero.
La relazione tra sintomi depressivi e dolore cronico è complessa: i sintomi depressivi possono essere una conseguenza del dolore, una causa concomitante, un sintomo parallelo o alternarsi temporalmente. Pertanto, è necessaria un'attenta considerazione a lungo termine per determinare la presunta causalità. Spesso, i sintomi psichiatrici trovano le loro radici nelle stesse influenze formative che hanno contribuito allo sviluppo del disturbo del dolore, come la deprivazione infantile, anni di angoscia o traumatizzazione.
È evidente che una percentuale significativa di pazienti presenta una ridotta soglia sia al dolore che agli stimoli ansiogeni e stressanti. Di conseguenza, molti pazienti riferiscono un marcato aumento dell'ansia e del sovraccarico sensoriale in ambienti affollati o sui mezzi di trasporto pubblico, associato a un crescente evitamento di tali situazioni. Le sequele di traumi pregressi sono frequentemente in comorbilità, con flashback che spesso assumono una natura somatosensoriale e che possono essere causalmente correlati all'esperienza del dolore [8].
Allo stesso modo, una percentuale considerevole di pazienti con dolore somatoforme manifesta uno stile di attaccamento insicuro e problemi interpersonali più gravi, che possono essere classificati come disturbi di personalità.
Dolore cronico, quali sono i principali problemi che devono affrontare i pazienti?
Approcci Terapeutici: Dalla Modulazione Neurobiologica al "Riapprendimento" del Dolore
A differenza delle forme di dolore legate a lesioni fisiche, gli interventi infiltrativi periferici o le terapie analgesiche convenzionali tendono ad essere meno efficaci nei disturbi del dolore somatoforme. L'obiettivo terapeutico fondamentale in una gestione multimodale del dolore è il "riapprendimento" dell'elaborazione del dolore [10].
Dal punto di vista neurobiologico, questo si traduce in una modulazione positiva delle aree cerebrali somatosensoriali, affettivo-limbiche, cognitivo-mnestiche e comportamentali. Questo processo di riapprendimento deve essere promosso attraverso una terapia del dolore multimodale personalizzata, che integri un ampio spettro di interventi terapeutici interdisciplinari, sia in contesti individuali che di gruppo.
Gli interventi occupazionali e fisioterapici includono la pianificazione e l'introduzione di programmi di ricondizionamento fisico dosato, tecniche di rilassamento e attività piacevoli. La creazione di un profilo dello stress psicologico e delle risorse individuali consente di implementare interventi mirati per modificare il comportamento e l'esperienza legati al dolore, in linea con i principi della psicoeducazione. Gli obiettivi psicologici principali del cambiamento includono il sollievo emotivo, la riduzione della catastrofizzazione del dolore, il recupero delle prospettive d'azione, una gestione dello stress più efficace e un aumento del senso di competenza, controllo e autoefficacia.
Evoluzione Diagnostica e Valutazione Legale
La valutazione medica dei disturbi del dolore somatoforme ha subito un cambiamento di paradigma significativo in Svizzera con una sentenza del Tribunale federale nel 2015. In particolare, è stato scartato il costrutto della "presunzione di superabilità intenzionale", che dal 2004 al 2015 era stato utilizzato per respingere le richieste di pensione per questo tipo di patologie. Attualmente, sono disponibili linee guida di valutazione medica adeguate per i disturbi del dolore somatoforme, che promuovono una valutazione più aperta e basata sul caso specifico.
Il Disturbo da Sintomi Somatici (DSS) nel DSM-5
Il Disturbo da Sintomi Somatici (DSS), precedentemente inglobato nella categoria dei disturbi somatoformi, rappresenta una diagnosi del DSM-5 che si applica a individui che manifestano sintomi fisici cronici e presentano uno schema caratteristico di pensieri, sentimenti e comportamenti legati alla loro salute, tali da causare disagio e interferire con il funzionamento quotidiano. Il termine "somatico" si riferisce al corpo, mentre un sintomo è un cambiamento soggettivo nel funzionamento corporeo che può indicare una condizione patologica.
Nella DSS, i sintomi possono variare ampiamente, dal dolore alla dispnea. La diagnosi viene posta quando i sintomi e le risposte psicologiche e comportamentali associate provocano un disagio significativo e un'interruzione del funzionamento. È importante distinguere la DSS dalla normale esperienza di sintomi e preoccupazioni per la salute; la diagnosi richiede la presenza di cambiamenti psicopatologici caratteristici.
Il passaggio dal DSM-IV al DSM-5 ha segnato un cambiamento di enfasi: mentre le precedenti classificazioni ponevano l'accento sui sintomi "medicalmente inspiegabili", la DSS si basa sulla presenza di sintomi caratteristici, piuttosto che sull'esclusione di disturbi medici sottostanti. La nuova diagnosi include criteri relativi a elementi affettivi, cognitivi e comportamentali.
Manifestazioni e Prevalenza del DSS
La DSS può manifestarsi in modi diversi, con un impatto variabile sulla qualità della vita e sul funzionamento quotidiano. Disturbi depressivi e d'ansia sono frequentemente associati alla DSS. La prevalenza della DSS nella popolazione generale varia significativamente a seconda del contesto studiato:
- Studi sulla popolazione generale (questionari self-report): 6,7% - 17,4%
- Contesti di salute mentale specializzati: 40,3% - 77,7%
- Contesti di medicina generale: 3,5% - 45,5%
Fattori di Rischio e Modelli Eziologici
La ricerca sui fattori di rischio per lo sviluppo della DSS è in continua evoluzione. Alcuni studi suggeriscono che una maggiore ansia di base per la salute, una tendenza alla catastrofizzazione, un concetto di sé basato sulla "debolezza corporea" percepita, comportamenti legati alla malattia e livelli elevati di depressione e ansia possano essere associati a un aumentato rischio. Nei giovani, sono state osservate associazioni con difficoltà di attaccamento e problemi di mentalizzazione.
Un modello utile per comprendere l'insorgenza e il decorso della DSS considera i fattori predisponenti, precipitanti (scatenanti) e perpetuanti (di mantenimento). Le "aspettative sui sintomi" giocano un ruolo centrale, influenzate da esperienze passate, stati emotivi e tendenze individuali come la catastrofizzazione.
Diagnosi e Trattamento del DSS
La diagnosi di DSS viene generalmente effettuata in ambito sanitario, spesso dal medico di base, che può coordinare il trattamento con specialisti. La valutazione è essenzialmente clinica, basata su un'accurata anamnesi medica e mentale e un esame fisico. I sintomi somatici, indipendentemente dalla loro origine, associati a un'ansia per la salute grave, possono portare a una diagnosi di DSS.
Il trattamento del DSS mira a migliorare i sintomi e la capacità di funzionare nella vita quotidiana, adottando un approccio olistico e personalizzato. La psicoterapia, in particolare la terapia cognitivo-comportamentale (CBT), è un trattamento efficace, aiutando a esplorare schemi di pensiero e comportamento disfunzionali.
Strategie Terapeutiche Fondamentali
- Rapporto Terapeutico di Fiducia: Avere un rapporto di fiducia e sostegno con un medico è cruciale. Il medico può coordinare l'assistenza, offrire trattamenti sintomatici e proteggere il paziente da indagini e trattamenti non necessari.
- Psicoterapia: La CBT aiuta a modificare pensieri e comportamenti legati ai sintomi, a gestire lo stress e a migliorare le capacità di coping.
- Interventi Fisici: La fisioterapia può essere utile per programmi di riabilitazione fisica, soprattutto in presenza di debolezza o dolore.
- Gestione dei Sintomi e Qualità della Vita: Per i pazienti con sintomi cronici, l'obiettivo può spostarsi verso la gestione efficace dei sintomi e il miglioramento della qualità della vita, includendo l'accettazione dei sintomi e delle limitazioni.
- Stile di Vita Sano: Mantenere un'attività fisica regolare, una buona igiene del sonno e impegnarsi in attività sociali e hobby sono importanti per il benessere generale.
La Transizione dalla Somatizzazione ai Disturbi da Sintomi Somatici
Le prime classificazioni dei disturbi da somatizzazione, risalenti al DSM-III (1980), descrivevano lamentele somatiche multiple e ricorrenti, apparentemente non correlate a disturbi fisici. Queste manifestazioni includevano sintomi di conversione come paralisi, cecità, disturbi gastrointestinali, e dolori diffusi.
Il DSM-5 ha introdotto il concetto di Disturbo da Sintomi Somatici, spostando l'attenzione dalla centralità dei sintomi inspiegabili medicalmente alla presenza di sintomi oggettivi e alle risposte psicologiche ed emotive associate. Questo cambiamento riflette una maggiore comprensione dell'interconnessione mente-corpo e un allontanamento da interpretazioni dualistiche.
Il Concetto di Dissociazione Somatoforme
Sia i sintomi somatoformi che quelli di conversione possono essere ricondotti a un processo dissociativo. La dissociazione somatoforme, che abbraccia diverse manifestazioni, suggerisce che questi sintomi possono trovare spiegazione in un paradigma che considera l'interazione tra sistemi psico-neuro-endocrino-immunologici e la relazione mente-corpo. Un esempio è l'atassia-abasia, un deficit motorio spesso non giustificato da una patologia organica. La regolazione emozionale e la trasmissione del dolore condividono circuiti fisiologici simili, evidenziando ulteriormente la stretta connessione tra esperienze emotive e sensazioni fisiche.
La comprensione dei disturbi somatoformi e, più recentemente, dei disturbi da sintomi somatici, è in continua evoluzione. L'approccio multimodale e centrato sul paziente rimane la chiave per affrontare efficacemente queste complesse condizioni, migliorando la qualità della vita e il benessere degli individui colpiti.
tags: #trouble #somatoforme #cim #10