Il Disturbo Borderline di Personalità (DBP) rappresenta una delle sfide più complesse nel panorama della salute mentale, caratterizzato da un quadro sintomatologico pervasivo che impatta significativamente la qualità della vita degli individui affetti. Questa condizione, che colpisce circa il 2% della popolazione adulta, con una maggiore incidenza nel sesso femminile, è oggetto di approfonditi studi e ricerche, che ne hanno permesso una migliore comprensione e lo sviluppo di approcci terapeutici sempre più mirati ed efficaci. La sua natura complessa, che coinvolge aree cruciali come l'identità, le emozioni, le relazioni interpersonali e il comportamento, rende fondamentale un'analisi dettagliata delle sue manifestazioni e delle strategie di intervento disponibili.
Le Radici del Disturbo Borderline di Personalità: Una Prospettiva Biosociale
La comprensione del DBP si avvale in modo significativo della teoria biosociale, che individua nel disturbo la risultante di una complessa transazione tra una predisposizione individuale all'elevata sensibilità emotiva e la presenza di "ambienti invalidanti". L'elevata sensibilità emotiva si manifesta attraverso una triade di elementi distinti: una sensibilità accentuata agli stimoli emotigeni, una reattività emotiva intensa e una lenta capacità di ritorno allo stato emotivo di base dopo un'attivazione. A questa vulnerabilità innata si aggiunge l'influenza di un ambiente invalidante, caratterizzato da figure significative (genitori o sistemi) che tendono a rispondere in modo disfunzionale e inappropriato alle esperienze emotive e cognitive dell'individuo. Queste risposte possono manifestarsi come una mancata validazione dei vissuti, o, al contrario, come reazioni estremizzate e inappropriate, che comunicano al soggetto che le sue emozioni e i suoi pensieri non sono legittimi o accettabili.

La teoria biosociale evidenzia come questa interazione tra predisposizione biologica e influenze ambientali contribuisca in modo determinante all'esordio e al mantenimento della disregolazione emotiva, una delle caratteristiche cardine del DBP. La difficoltà nel regolare l'intensità delle emozioni, la facilità nell'attivazione di stati emotivi negativi e la lentezza nel ripristinare un equilibrio emotivo sono aspetti centrali che necessitano di un intervento terapeutico mirato.
Manifestazioni Sintomatologiche del Disturbo Borderline di Personalità
Il disturbo borderline di personalità si manifesta attraverso un pattern pervasivo di instabilità, che si riflette in molteplici aree della vita dell'individuo. Tra le caratteristiche distintive si annoverano:
- Instabilità Emotiva: Rapidi e marcati cambiamenti dell'umore, che possono oscillare tra stati di serenità, profonda tristezza, intensa rabbia e senso di colpa. Queste "tempeste emotive" sono spesso scatenate da eventi relazionali spiacevoli, come rifiuti, critiche o percezioni di disattenzione da parte degli altri.
- Impulsività: Tendenza ad agire senza riflettere, specialmente nel tentativo di controllare i picchi emotivi. L'impulsività può manifestarsi attraverso esplosioni di rabbia, litigi violenti, abuso di sostanze, abbuffate alimentari, gioco d'azzardo, promiscuità sessuale e spese sconsiderate. In alcuni casi, possono verificarsi atti autolesivi, come tagli o bruciature, o comportamenti suicidari.
- Instabilità Relazionale: Le relazioni interpersonali sono tumultuose, intense e coinvolgenti, ma al contempo estremamente instabili e caotiche. Si osserva una oscillazione rapida tra idealizzazione e svalutazione dell'altro, con una tendenza a dividere le persone in categorie estreme di "totalmente buoni" o "totalmente cattivi".
- Fragilità Identitaria: Una marcata e persistente instabilità dell'immagine di sé, con sentimenti di vuoto, inadeguatezza e confusione riguardo alla propria identità. Espressioni come "Non valgo niente!", "Sono un bluff!", "Sono inconsistente!" sono frequenti.
- Paura dell'Abbandono: Un timore intenso e pervasivo di essere abbandonati, reale o immaginario, che spesso porta a sforzi disperati per evitarlo. Questa paura è associata all'idea che degli altri non ci si possa fidare e che prima o poi verranno maltrattati, trascurati o abbandonati.
- Comportamenti Suicidari o Autolesivi: Frequenti comportamenti suicidari o parasuicidari, atti autolesivi e tendenze all'autodistruzione.
- Difficoltà nel Pensiero Coerente: Difficoltà a riflettere sulle proprie esperienze, stati d'animo e rapporti interpersonali in modo coerente e lineare. Le narrazioni possono essere ricche di episodi e personaggi, ma prive di un filo conduttore evidente, con una iper-produzione di narrazioni e un deficit di gerarchizzazione.
- Ideazione Paranoide o Sintomi Dissociativi: In situazioni di stress, possono manifestarsi episodi di ideazione paranoide, con la percezione che gli altri abbiano intenzioni malevole, o crisi dissociative, durante le quali si perdono transitoriamente le capacità critiche e il senso di sé.
- Sentimenti Cronici di Vuoto: Una sensazione persistente di vuoto interiore, che a volte porta a un distacco da tutto e da tutti, in uno stato di apatia e mancanza di scopi.
Il DBP presenta caratteristiche comuni con altri disturbi, come i disturbi dell'umore (in particolare il disturbo bipolare II), con cui condivide le oscillazioni tra stati depressivi ed euforia o umore elevato, ma se ne differenzia per la maggiore dipendenza delle oscillazioni dell'umore dal contesto relazionale. Può essere confuso anche con il disturbo dissociativo dell'identità, il disturbo dipendente di personalità, il disturbo istrionico di personalità e la schizofrenia, sebbene presenti specifiche peculiarità che permettono una diagnosi differenziale.
L'Efficacia della Psicoterapia nel Trattamento del Disturbo Borderline di Personalità
Nonostante la gravità dei sintomi e dei comportamenti disfunzionali associati al DBP, numerosi studi dimostrano che questo disturbo risponde bene al trattamento psicoterapeutico. La maggior parte dei pazienti che intraprendono percorsi terapeutici specifici manifestano un miglioramento significativo. Attualmente, esistono diverse opzioni terapeutiche validate, tra cui spiccano quelle che hanno dimostrato maggiore efficacia nel tempo.
Terapia Dialettico Comportamentale (DBT)
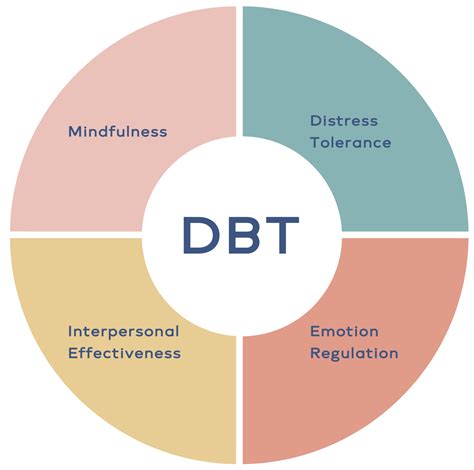
La Terapia Dialettico Comportamentale (DBT), sviluppata dalla dottoressa Marsha M. Linehan, è uno dei trattamenti d'elezione per il DBP. Definita una terapia di "terza ondata", la DBT integra strategie e tecniche derivate dalla terapia cognitivo-comportamentale con pratiche di mindfulness, tecniche di regolazione emotiva, tolleranza alla sofferenza e abilità di gestione delle relazioni interpersonali.
Il termine "dialettico" riflette la filosofia fondamentale della DBT, che si basa su un equilibrio continuo tra accettazione e cambiamento. Il trattamento si fonda sulla definizione condivisa di specifici obiettivi terapeutici con il paziente, mirando a instaurare una relazione collaborativa e un impegno reciproco.
La DBT prevede un approccio di coterapia, in cui diversi professionisti interagiscono per un obiettivo comune. Generalmente, il modello include una seduta di psicoterapia individuale settimanale (50 minuti) e una seduta di skills training di gruppo (circa 1.5-2 ore). Lo skills training è di fondamentale importanza e si articola in quattro moduli principali:
- Abilità di Mindfulness: Focalizzate sull'osservazione consapevole del momento presente, sospendendo il giudizio. Queste abilità costituiscono la base per tutte le altre competenze DBT.
- Abilità di Regolazione Emotiva: Mirano al riconoscimento, alla comprensione e alla gestione delle emozioni senza respingerle o sentirsi sopraffatti.
- Abilità di Efficacia Interpersonale: Insegnano strategie per gestire le relazioni in modo efficace, analizzare le situazioni interpersonali, chiarire i propri obiettivi e raggiungere questi ultimi mantenendo il rispetto di sé e la relazione.
- Abilità di Tolleranza della Sofferenza Mentale e dell'Angoscia: Utili nei momenti di disregolazione emotiva e comportamentale, quando l'intensità delle emozioni è elevata e può condurre ad agiti disfunzionali e autolesivi.
La DBT mira a ridurre i comportamenti suicidari e quelli che interferiscono con la terapia e la qualità della vita del paziente.
La terapia DBT per il disturbo borderline di personalità+Recensione del manuale di skills training.
Schema-Focused Therapy (SFT)
La Schema-Focused Therapy (SFT), sviluppata da Jeffrey Young, è un approccio terapeutico integrativo che combina elementi cognitivo-comportamentali con approcci basati sulle relazioni oggettuali e sulla Gestalt. La SFT si concentra sulla generazione di cambiamenti strutturali nella personalità del paziente, identificando e modificando schemi disadattivi precoci e strategie di coping disfunzionali.
La terapia si concentra su quattro modalità schema specifiche del DBP: il protettore distaccato, il genitore punitivo, il bambino abbandonato/abusato e il bambino arrabbiato/impulsivo. Un aspetto centrale della SFT è la "ri-genitorialità limitata", in cui il clinico offre un attaccamento sicuro e validante al paziente.
La Schema Therapy di Gruppo, sviluppata da Joan Farrell e Ida Shaw, estende questi principi all'ambiente gruppale. In gruppi omogenei di circa otto pazienti con DBP, condotti da due terapeuti esperti, si utilizzano esercizi di imagery e role-playing per esplorare e modificare i diversi schemi mode. Il gruppo stesso funge da agente terapeutico, offrendo supporto, validazione e un'esperienza di "famiglia transitoria" che potenzia il processo di reparenting. La flessibilità del gruppo nel focalizzarsi su un mode alla volta, sotto la guida del terapeuta, facilita l'integrazione delle emozioni e la comprensione dei sintomi del DBP in un linguaggio accessibile ai pazienti.
Terapia Focalizzata sul Transfert (TFP)
La Terapia Focalizzata sul Transfert (TFP) è una psicoterapia di stampo psicoanalitico, sviluppata da Clarkin, Yeomans e Kernberg. Il suo obiettivo primario è aiutare i pazienti a riconoscere e integrare le rappresentazioni frammentate e non coerenti di sé e dell'altro che emergono nella relazione terapeutica. Il focus della TFP è la problematica dinamica interpersonale nella vita del paziente e gli intensi stati emotivi che ne derivano. Come nell'MBT, il meccanismo di cambiamento avviene aiutando i pazienti a raggiungere modi più equilibrati e coerenti di pensare a sé stessi e agli altri. La TFP prevede due sessioni settimanali di terapia individuale.
Trattamento Basato sulla Mentalizzazione (MBT)
Il Trattamento Basato sulla Mentalizzazione (MBT), sviluppato da Bateman e Fonagy, si basa sulla derivazione psicodinamica e mira a incrementare la capacità di mentalizzazione dei pazienti, ovvero la capacità di rappresentarsi gli stati mentali propri e altrui, di spiegare e prevedere il comportamento. Questa terapia è stata applicata principalmente in contesti di semirecovero. Il trattamento consiste in tre ore settimanali di terapia individuale e di gruppo analitica, più un'ora settimanale di terapia espressiva e psicodramma.
Terapia Cognitivo-Analitica (CAT)
La Terapia Cognitivo-Analitica (CAT) di Ryle integra l'orientamento cognitivo con quello psicoanalitico. Si basa sulla ricostruzione e sul padroneggiamento delle immagini di sé e dell'altro e delle loro transizioni, risultando particolarmente indicata per pazienti con difficoltà primarie nel disturbo dell'identità e delle relazioni, piuttosto che nei disturbi del comportamento.
Altri Approcci Terapeutici
Altri approcci come la Terapia Cognitiva per i Disturbi di Personalità (CTPD) di Beck e Freeman si focalizzano sul riconoscimento e sulla messa in discussione delle credenze disfunzionali. Il modello metacognitivo-interpersonale, sviluppato presso il Terzo Centro di Psicoterapia Cognitiva, interviene sulle disfunzioni metacognitive e mira a creare una solida alleanza terapeutica.
Il Gruppo Esperienziale Terapeutico (GET®) è un altro metodo psicoterapeutico complesso che si struttura in tre fasi, con l'obiettivo di ridurre i comportamenti autolesivi e disfunzionali, migliorare la gestione emotiva e comportamentale, e sviluppare capacità riflessive e relazionali.
Il Ruolo della Farmacoterapia e degli Interventi Integrati
La farmacoterapia non rappresenta una cura risolutiva per il DBP, ma viene utilizzata come supporto alla psicoterapia per il trattamento dei sintomi associati. Antidepressivi di nuova generazione, neurolettici atipici a basso dosaggio e stabilizzatori dell'umore possono essere impiegati per gestire la disregolazione emotiva, l'impulsività, la rabbia intensa, i comportamenti a rischio, le idee persecutorie, i sintomi suicidari e dissociativi.
In situazioni di crisi e rischio per l'incolumità del soggetto, la terapia individuale può essere integrata con interventi aggiuntivi. Questi possono includere:
- Aumento della frequenza delle sedute individuali.
- Terapia farmacologica.
- Coinvolgimento dei familiari: La psicoeducazione dei familiari può creare un contesto più supportivo e facilitare la gestione delle emergenze.
- Partecipazione a gruppi di skills training e mindfulness.
- Ricovero ospedaliero: In casi estremi, soprattutto in presenza di tentativi di suicidio reiterati, il ricovero in centri specializzati può essere necessario per fornire cure psicoterapeutiche specifiche.
L'approccio integrato, che combina diverse modalità terapeutiche e il coinvolgimento della rete di supporto del paziente, si rivela spesso la strategia più efficace per affrontare la complessità del Disturbo Borderline di Personalità, promuovendo un percorso di guarigione e un significativo miglioramento della qualità della vita.
La ricerca continua a esplorare nuove vie e a perfezionare gli approcci esistenti, con l'obiettivo di offrire ai pazienti con DBP le migliori possibilità di recupero e benessere. L'impegno nella formazione degli operatori e la promozione di una maggiore consapevolezza riguardo a questo disturbo sono passi fondamentali per garantire un accesso equo ed efficace ai trattamenti necessari.
tags: #terapia #di #gruppo #borderline