Introduzione alla Psicopatologia dell'Infanzia
La psicopatologia dello sviluppo indaga le origini e il decorso dei disturbi mentali nell'infanzia e nell'adolescenza. Questo campo di studio si concentra su come i processi di sviluppo tipici possano essere interrotti o alterati, portando all'emergere di difficoltà psicologiche. L'approccio di Renata Tambelli, psicologo clinico e psicoanalista, professore ordinario di Psicopatologia dell'Infanzia presso la Sapienza - Università di Roma, offre un quadro dettagliato per comprendere queste complesse dinamiche. Il suo lavoro, integrato da concetti chiave dalla psicologia dello sviluppo, come delineato da Roberto Militerni, fornisce una lente attraverso cui analizzare le varie manifestazioni del disagio infantile.

Il concetto di "sviluppo" è fondamentale in questo contesto. Con il termine "sviluppo" si indica quel processo in base al quale l'individuo passa da una condizione di incompetenza funzionale e adattiva, quale quella che caratterizza la "persona" neonato, alla condizione di piena autonomia e competenza, che è quella che caratterizza la "persona" da adulto. Questo processo è un sistema dinamico complesso, in cui gli elementi che lo compongono interagiscono e si influenzano reciprocamente, dando luogo a effetti non lineari e prevedibili. I fattori che determinano, favoriscono e indirizzano lo sviluppo includono le strutture anatomiche e il loro grado di maturazione, l'organizzazione funzionale delle strutture e il loro grado di maturazione, le caratteristiche biologiche specifiche di ciascuna persona, le caratteristiche psicologiche specifiche di ciascuna persona, fattori dietetici, interferenze da parte di fattori medici, fattori ambientali di natura fisica, fattori ambientali di natura relazionale e fattori ambientali di natura socio-culturale.
Questo percorso di sviluppo è articolato in due percorsi intimamente interconnessi: l'emergere di nuove competenze e abilità e la crescita psicologica della "persona". Le competenze emergenti possono essere raggruppate in quattro aree funzionali:
- L'area delle competenze motorie: riguarda le competenze che permettono all'individuo di mantenere una posizione stabile del corpo e di muoversi.
- L'area delle competenze comunicative: riguarda le competenze che consentono all'individuo di apprendere e utilizzare i codici di comunicazione propri del gruppo sociale di appartenenza.
- L'area delle competenze cognitive: riguarda le competenze che permettono all'individuo di raccogliere e sistematizzare le esperienze in sistemi di conoscenza, di rispondere a situazioni nuove in rapporto alle esperienze pregresse e di conoscere e capire il mondo.
- L'area delle competenze sociali: riguarda le competenze che permettono all'individuo di comprendere e riflettere sui propri stati mentali, sugli stati mentali altrui, di comprendere e riflettere sulle leggi che regolano i rapporti interpersonali.
La crescita psicologica della persona non è altro che il passaggio dalla condizione di "neonato" con le sue incompetenze alla condizione di "adulto". Questo percorso di crescita psicologica può essere scandito in diverse fasi: l'infanzia (1-2 anni), l'età prescolare (da 3 a 5 anni), la fanciullezza o età scolare (da 6 a 12 anni) e l'adolescenza (da 13 a 20 anni).
PARTE PRIMA. AREA DELLO SVILUPPO A ESPRESSIONE SOMATICA
I Disturbi a Espressione Psicosomatica, del Sonno e del Pianto
Quest'area psicopatologica è caratterizzata da una sintomatologia in cui il disagio del bambino o dell'adolescente, o della sua famiglia, si manifesta attraverso il corpo. La prima richiesta da parte della famiglia è spesso legata a disfunzionamenti sull'area corporea o delle funzioni corporee. È di fondamentale importanza il tema della matrice relazionale primaria, poiché riguarda l'interconnessione mente-corpo. Questo si discosta dal modello che divide nascita psicologica e biologica, proponendo invece un modello in cui il neonato è fin da subito un individuo, differenziato rispetto all'altro e al suo contesto. I livelli di consapevolezza di questa separazione e il livello di individuazione (definizione del Sé) non sono ancora compiuti, ma ciò non significa che il neonato sia immerso in una bolla simbiotica con la madre o con il suo contesto di riferimento. Da un lato, il neonato è un individuo separato, con immaturità per cui i processi di individuazione e costruzione del sé sono tutti da fare. All'interno di questo contesto, la relazione è fondante e, al suo interno, strutturante è il concetto di matrice, che è lo stampo/forma che si costruisce sulla base della qualità delle nostre interazioni e relazioni e che diventa una forma interna alla nostra struttura interna su base relazionale.
La matrice contiene due aspetti uguali e contrari: da un lato costituisce la nostra struttura stabile, quella più antica nell'arco della vita; dall'altro, la matrice non è rigida/statica nel senso che si può utilizzare in diversi modi la propria matrice originaria/primaria. Costruire una matrice interattivo-relazionale con l'adulto significa che quanto più l'adulto è capace di funzionare da regolatore del bambino (esterno) per fargli acquisire capacità regolatoria autonoma (interna), tanto più l'unità mente-corpo si struttura e gradualmente si differenzia. Il passaggio che il neonato deve fare non è di separazione, ma di costruzione della propria identità in cui la mente ha un funzionamento separato ma non scisso dal corpo.
All'inizio della vita, il neonato è considerato un'unità mente-corpo. Inizialmente, i processi su base somatica e fisiologica sono strettamente connessi ai funzionamenti psichici, perché non ci sono ancora quelle strutture cognitive, relazionali o strutturali che consentono al bambino di sentirsi una mente inserita in un corpo (mente e corpo hanno aree di autonomia ma sono coordinati, non fusi). Questo è importante perché ci dice come il funzionamento psicosomatico è molto regressivo, primitivo, poco evoluto, poiché fa riferimento a modalità di funzionamento che ci rimandano all'inizio della vita, in cui eravamo unità mente-corpo (ora non lo siamo più, ma siamo una mente radicata in un corpo).
Se il funzionamento psicosomatico richiama le prime fasi della vita e processi di sviluppo poco evoluti, è necessario avere chiara la differenza tra meccanismo della somatizzazione e della conversione. Il soggetto a funzionamento psicosomatico usa primariamente il meccanismo della somatizzazione:
Somatizzazione: meccanismo attraverso il quale il corpo esprime/manifesta/parla al posto della mente; scarica il disagio mentale, ovvero il corpo sta al posto della mente. È un meccanismo preverbale in cui il disagio psichico non fa il passaggio dalla mentalizzazione al linguaggio all'espressione comportamentale o linguistico-comunicativa, ma va direttamente sul corpo. Se si funziona in questo modo, non solo non si sa dire come ci si sente, ma allo stesso tempo non si ha una chiara percezione di come ci si sente e nemmeno una mentalizzazione/significato del sintomo. Questo può succedere perché nella matrice relazionale primaria gli adulti di riferimento non sono stati buoni regolatori esterni, non hanno mentalizzato adeguatamente i comportamenti del bambino e non glieli hanno restituiti in forma comunicabile. Spesso si è ricorsivi nella vita: sempre quando c'è un momento di stress si manifesta qualcosa a livello corporeo.
Conversione: meccanismo più evoluto (siamo nell'area nevrotica, dopo l'Edipo, non neonati). Qui il corpo simbolizza/rappresenta la mente, c'è il simbolo. Non implica il danno fisico: se facciamo radiografia, ecografia, ecc., non c'è un corpo che sta male, ma c'è un corpo che rappresenta il malessere. Nella somatizzazione, invece, c'è un corpo che sta veramente male, le cui origini sono nella psiche, ma sono pazienti anche di area medica oltre che psicologica.
Quando c'è un corpo che sta male, è sempre necessario prestare attenzione alla diagnosi differenziale con patologia organica, ma sempre tenere in considerazione la componente di relazione tra patologia medica e psicologica. Anche nelle patologie gravi ci possono essere connessioni psiche-soma, come ad esempio nei tumori. La somatizzazione può variare da un minimo in cui è tollerabile a un massimo in cui le persone si ammalano gravemente.
Nelle prime fasi della vita, il sintomo corporeo viene letto come una disfunzione dell'interazione adulto-bambino (difficoltà nell'area relazionale). Kreisler è stato tra i primi a porre accento sull'area psicosomatica. In questa non rientrano gli aspetti nevrotici della conversione e le reazioni psicologiche secondarie a malattia somatica (per esempio, malattia leucemica a cui segue depressione), forme di reazione o aggravamento di patologie organiche in seguito a comportamenti inadeguati da parte del soggetto (per esempio, patologie croniche per cui devono avere somministrazione di farmaci per tempo e non vogliono più fare le cure).
Aree Implicate nei Disturbi Psicosomatici:
- Organi: Disturbi della sfera digestiva, disturbi della sfera cutanea.
- Funzioni: Disturbi del pianto, disturbi del sonno, disturbi della sfera respiratoria, disturbi legati all'evacuazione.
Dal punto di vista relazionale, ciascuna di queste aree ha un significato specifico:
Sfera Respiratoria: Comunica sull'asse vita-morte (chi non respira non vive). La regolazione interna all'individuo si interrompe, il bambino va in dis-regolazione e la soluzione non è la comunicazione, ma l'interruzione del respiro. Nella testa del bambino non c'è l'idea "adesso dico alla mamma che muoio", ma "quello che arriva da te è talmente inadeguato per me e non lo voglio talmente tanto che io non respiro più". Questo comunica "se tu fai qualcosa di inadeguato per me, mi fai morire". Si instaura un meccanismo coercitivo del bambino verso l'adulto, che inizia ad essere spaventato dal fatto che le sue azioni nei confronti del bambino possono generare il sintomo; è il bambino che determina la relazione con l'adulto e non viceversa. La prima cosa da indagare è capire come si è arrivati a quel risultato (capire cosa è successo al bambino e cosa hanno fatto quei genitori per farlo arrivare a quel risultato). Il problema è che molti genitori pretendono di avere la ricetta per curare il bambino velocemente. Quello che noi dobbiamo fare è prendere tempo, perché si instaura un meccanismo per cui il bambino vittimizza i genitori e loro vittimizzano noi. Dobbiamo capire il funzionamento e la radice del sintomo; piuttosto perdiamo i genitori, tanto poi torneranno (se il genitore dice "io tra un mese vado in vacanza e voglio che il bambino sia a posto", sono genitori somatizzanti!).
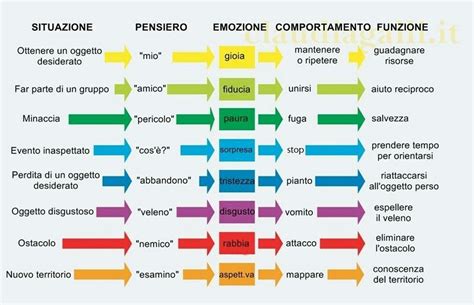
Sfera Cutanea: La pelle è il nostro confine e contenitore. L'area cutanea e i suoi sintomi hanno a che vedere con vicinanza-distanza con l'altro e contenimento. Tanto più il bambino è stato contenuto adeguatamente, tanto più contiene simbolicamente la psiche. Se è stato esposto a troppo distacco o troppa intrusione, tanto più la pelle può rappresentare il bisogno di distanza dall'altro. Il sintomo è molto visibile all'altro e da subito, per certi versi respingente. Significa che dobbiamo definire delle distanze, perché la vicinanza non è confortevole.
Sfera Digestiva: Qualcosa che è più interno, ma il cui dolore può diventare invalidante (per esempio, i mal di pancia ricorrenti).
Sfera del Pianto Primario: È il sistema di comunicazione nella prima infanzia, quindi un'area di comunicazione importante nei confronti dell'adulto. Da un lato è centrale e molto informativa per l'adulto, dall'altro si presta a raccogliere le difficoltà dell'adulto nell'intercettazione del significato del pianto. Nei primi giorni i genitori imparano i significati del pianto del bambino, ma alcuni non sono così capaci, quindi il pianto risulta poco informativo, motivo per cui il bambino continua a piangere senza trovare consolazione.
Sfera del Sonno: Ha a che vedere con la separazione e i ricongiungimenti, perché quando si dorme ci si separa dagli altri e dalle parti vigili di sé stessi (che non possiamo più tenere sotto controllo perché non siamo svegli). Un buon rapporto con il sonno avviene se siamo capaci di gestire i ricongiungimenti, tollerare che mentre dormiamo possano succedere cose al di fuori del nostro controllo (possiamo farlo se non abbiamo una visione catastrofica a base d'ansia).
I Disturbi Alimentari Infantili
Sebbene non dettagliati nelle informazioni fornite, i disturbi alimentari infantili rientrano nell'area a espressione somatica e sono strettamente legati alle dinamiche relazionali e alla gestione delle emozioni. Possono manifestarsi attraverso un'eccessiva selettività alimentare, rigurgiti, vomito, o, in forme più gravi, anoressia o bulimia. Questi disturbi spesso riflettono difficoltà nella separazione, nell'individuazione e nella gestione del controllo, con il cibo che diventa un veicolo per esprimere disagio o per cercare di ristabilire un senso di potere in situazioni percepite come incontrollabili. La relazione con il cibo e con il proprio corpo diventa così un terreno fertile per la manifestazione di conflitti interni e relazionali.
DISTURBI DEL COMPORTAMENTO ALIMENTARE: Video Mappa Semplice e Completa per TFA e Concorsi
PARTE SECONDA. AREA DELLO SVILUPPO RELAZIONALE
I Disturbi della Regolazione Emotiva e dell'Attaccamento
Questa sezione esplora come le difficoltà nella sfera relazionale possano manifestarsi con disturbi nella regolazione emotiva e nell'attaccamento. La capacità di regolare le proprie emozioni è un processo che si sviluppa gradualmente, a partire dal sostegno fornito dai caregiver primari. Un attaccamento sicuro, dove il bambino si sente protetto e compreso, facilita lo sviluppo di strategie di coping efficaci. Al contrario, pattern di attaccamento insicuro (evitante, ambivalente, disorganizzato) possono portare a difficoltà nel gestire emozioni intense, a problemi nelle relazioni interpersonali e a una maggiore vulnerabilità a disturbi d'ansia e dell'umore.
La matrice relazionale primaria, come discusso in precedenza, gioca un ruolo cruciale. Se gli adulti di riferimento non sono in grado di funzionare come regolatori esterni efficaci, il bambino può avere difficoltà nello sviluppare una regolazione interna autonoma. Questo può tradursi in crisi emotive frequenti, difficoltà a calmarsi, e un'eccessiva dipendenza o evitamento nelle relazioni.
I Disturbi dello Spettro Autistico
I disturbi dello spettro autistico (DSA) sono disturbi del neurosviluppo che interessano principalmente la comunicazione sociale e il comportamento, caratterizzati da pattern di comportamento ristretti e ripetitivi. Le caratteristiche principali includono:
- Deficit nella comunicazione e interazione sociale: Difficoltà nell'iniziare o mantenere conversazioni, ridotto uso e comprensione della comunicazione non verbale (contatto visivo, gesti, espressioni facciali), difficoltà nello sviluppare e mantenere relazioni appropriate all'età.
- Comportamenti, interessi o attività ristretti e ripetitivi: Movimenti motori stereotipati o ripetitivi, uso ripetitivo di oggetti o linguaggio stereotipato, adesione inflessibile a routine, forte stress per piccoli cambiamenti, interessi molto ristretti e fissi, iper- o ipo-reattività agli stimoli sensoriali.
È importante notare la distinzione tra autismo e psicosi. Clusure, isolamento, bizzarria del pensiero sono sintomi confondibili con l'autismo. L'autismo è una diagnosi che viene fatta solitamente nell'infanzia e si esprime come disturbo della comunicazione e del linguaggio, stereotipie e comportamenti ripetitivi e bizzarri. Se ci sono anche deliri e allucinazioni, viene aggiunta la diagnosi di schizofrenia in comorbidità con l'autismo.
La classificazione dei disturbi psicotici in base all'età di esordio include la schizofrenia ad esordio precocissimo prepuberale (VEOS, prima dei 13 anni) e la schizofrenia ad esordio precoce (EOS, prima dei 18 anni, nel periodo adolescenziale). Nei casi di VEOS, più sono presenti sintomi negativi e non è un esordio acuto ma "subdolo". Si osservano ragazzini che spesso si chiudono, sono appiattiti affettivamente, possono sembrare depressi e disinteressati da ciò che li circonda, con difficoltà scolastiche e disturbi del linguaggio. In particolare: appiattimento affettivo, isolamento, regressione cognitiva e comportamentale, disturbi del linguaggio. Spesso questi sintomi non sono riconosciuti come possibile esordio di una psicosi. Le allucinazioni nelle psicosi infantili e adolescenziali (in particolare VEOS) sono spesso visive invece che uditive come nell'adulto (mostri, animali, giocattoli, personaggi dei cartoni animati, extraterrestri). Altri sintomi precoci: ridacchiano o iniziano a piangere senza riuscire a spiegare il perché (prima piange e subito dopo ride da solo). I deliri in età precoci sono spesso di breve durata e relativamente poco strutturati (idee di riferimento o di tipo persecutorio).
Gli studi sull'outcome indicano che, a causa dell'esordio precoce, la prospettiva a lungo termine per molti pazienti con schizofrenia ad esordio adolescenziale è di scarso adattamento sociale, grave compromissione funzionale e alta dipendenza socioeconomica, suggerendo che le conseguenze sono più gravi rispetto alla schizofrenia ad esordio adulto. Ad esempio, uno studio ha osservato come nella forma adolescenziale, dopo 10 anni, l'83% ha delle ricadute in età adulta, il 74% risulta trattato e il 75% è dipendente o non autonomo. Una parte di questi dati sull'outcome deriva dal fatto che questi disturbi vengono diagnosticati molto tardi. Molti studi stanno cercando di capire come riconoscere precocemente questi disturbi per avere una prognosi migliore e identificare soggetti che potrebbero essere più a rischio rispetto ad altri. La persona manda evidenti segnali di disagio che però non sono riconosciuti da nessuno (sentimento di incomprensione). Il paziente cronico è resistente a qualsiasi tipo di trattamento ed è molto difficile da recuperare; mentre se un ragazzino ha un breakdown evolutivo e viene trattato tempestivamente, può avere una prognosi migliore. L'idea di un riconoscimento precoce della fase prodromica e di un intervento mirato teso a prevenire o ritardare l'esordio psicotico ha acquisito nuova enfasi nelle ultime due decadi.
La durata della psicosi non trattata (Duration of Untreated Psychosis, DUP) è un fattore critico. Sono stati sviluppati numerosi modelli di diagnosi e intervento precoce, con la definizione di alcuni criteri validati in grado di identificare "soggetti ad alto rischio" (UHR, "ultra high risk") di sviluppare un disturbo psicotico nel breve periodo (entro 5 anni). La durata media tra l'insorgenza di prodromi riconoscibili e il primo intervento terapeutico è di circa 1 anno, e anche tra l'insorgenza di chiari fenomeni positivi e il trattamento. La DUP è correlata a: durata del periodo necessario per la remissione della sintomatologia psicotica, ridotta compliance alle cure e maggior carico per i familiari, aumento del rischio di depressione e suicidio, aumento di abuso di sostanze e comportamenti antisociali, aumento dei costi del trattamento. I pazienti individuati e trattati tempestivamente dopo l'esordio della psicosi hanno avuto una prognosi migliore dal punto di vista psicosociale.
PARTE TERZA. AREA DELLO SVILUPPO AFFETTIVO
I Disturbi d'Ansia, Ossessivi-Compulsivi e Fobie
L'ansia è un'emozione naturale legata alla percezione di un pericolo o di una minaccia. Nei disturbi d'ansia infantili, tuttavia, questa risposta emotiva diventa sproporzionata, persistente e interferisce significativamente con la vita quotidiana del bambino. Le fobie specifiche si concentrano su oggetti o situazioni ben definite (es. paura dei cani, dei ragni, del buio), mentre i disturbi d'ansia da separazione riguardano la paura eccessiva di essere lontani dai caregiver. Il disturbo ossessivo-compulsivo (DOC) è caratterizzato da pensieri intrusivi e indesiderati (ossessioni) che portano a mettere in atto comportamenti ripetitivi e ritualistici (compulsioni) nel tentativo di alleviare l'ansia. Questi disturbi possono avere radici profonde nelle prime esperienze relazionali, dove la sicurezza e la prevedibilità dell'ambiente sono state compromesse.

I Disturbi del Tono dell'Umore
I disturbi del tono dell'umore in infanzia e adolescenza includono la depressione e il disturbo bipolare. La depressione infantile può manifestarsi con tristezza persistente, irritabilità, perdita di interesse nelle attività, disturbi del sonno e dell'appetito, e difficoltà di concentrazione. A differenza degli adulti, nei bambini la depressione può essere più facilmente confusa con "capricci" o problemi comportamentali. Il disturbo bipolare, caratterizzato da episodi alternati di umore elevato (mania o ipomania) e umore depresso, è meno comune in infanzia ma può presentare sintomi come euforia eccessiva, ridotto bisogno di sonno, pensieri accelerati e impulsività durante le fasi maniacali. La disregolazione emotiva e le difficoltà nella regolazione dell'umore possono essere esacerbate da esperienze traumatiche o da una storia familiare di disturbi dell'umore.
PARTE QUARTA. AREA DELLO SVILUPPO DEL COMPORTAMENTO REATTIVO
I Disturbi Dirompenti, del Controllo degli Impulsi e della Condotta
Questa categoria include disturbi caratterizzati da difficoltà nel controllo degli impulsi e nel rispetto delle regole sociali. I disturbi dirompenti e della condotta si manifestano con comportamenti aggressivi, distruttivi, oppositivi e provocatori, che violano i diritti altrui o le norme sociali appropriate all'età. Esempi includono il disturbo oppositivo-provocatorio (DOP), caratterizzato da un pattern di umore arrabbiato/irritabile, comportamento polemico/provocatore e vendicatività, e il disturbo della condotta (DC), che implica comportamenti più gravi come furto, aggressione, distruzione di proprietà e violazione di regole. Questi disturbi sono spesso associati a difficoltà nella regolazione emotiva, impulsività e a un ambiente familiare o sociale che può rinforzare tali comportamenti.
Il caso clinico di Alex (16 anni) illustra un funzionamento che può essere inserito nell'area borderline, con aspetti tipici dell'adolescenza. Alex presenta una difficoltà nel gestire il risentimento, conflitti con le figure d'autorità, e una tendenza a diffondere voci false. Nonostante una apparente integrità dell'esame di realtà, vi è una distorsione nella sua percezione (diniego, maniacalità). L'angoscia di separazione e relazioni oggettuali instabili sono presenti. Nel momento in cui si separa dalle figure di riferimento (insegnanti), emergono comportamenti come la diffusione di voci false, l'arroganza e l'isolamento. Questo evidenzia come le sfide dello sviluppo adolescenziale, intrecciate con eventuali vulnerabilità precoci, possano manifestarsi in comportamenti reattivi e disfunzionali.
I Disturbi Legati allo Stress e al Trauma
L'esposizione a eventi stressanti o traumatici, come abusi, negligenza, lutti o disastri naturali, può avere un impatto profondo sullo sviluppo psicologico del bambino. I disturbi legati allo stress e al trauma, come il disturbo da stress post-traumatico (PTSD) infantile, possono manifestarsi con flashback, incubi, evitamento di stimoli associati al trauma, ipervigilanza e alterazioni negative nell'umore e nel pensiero. L'impatto del trauma è influenzato da fattori quali la gravità e la durata dell'evento, la presenza di supporto sociale e le caratteristiche individuali del bambino. La capacità di elaborare il trauma e di recuperare dipende in larga misura dalla qualità delle relazioni di attaccamento e dalla disponibilità di un ambiente sicuro e protettivo.
La ricerca sui metodi e sugli strumenti psicometrici per la valutazione dei cambiamenti psicologici apportati dalle nuove tecnologie, come evidenziato da Giacomo Asta, sottolinea l'importanza di indagare i cambiamenti neuropsicologici e comportamentali a livello individuale. Questo approccio può essere applicato anche nello studio degli effetti dello stress e del trauma, permettendo di quantificare e comprendere meglio le risposte individuali a eventi avversi.
Appendice. Area Assessment Clinico
L'assessment clinico in psicopatologia dello sviluppo è un processo multisfaccettato che mira a comprendere la natura, l'entità e le cause del disagio psicologico in bambini e adolescenti. Questo processo include la raccolta di informazioni attraverso colloqui clinici con il bambino/adolescente e i suoi genitori, osservazioni comportamentali, e l'utilizzo di strumenti psicometrici standardizzati (test, questionari). La valutazione deve considerare non solo i sintomi manifesti, ma anche il contesto di sviluppo del bambino, le sue relazioni familiari e sociali, e i suoi punti di forza.
Renata Tambelli, nel suo approccio, probabilmente integra questi aspetti, offrendo non solo una trattazione teorica ma anche strumenti pratici per lo studio. La possibilità di programmare lo studio grazie a un calendario interattivo, prendere appunti, evidenziare parole e frasi, inserire segnalibri, effettuare ricerche nel testo e stampare, suggerisce un approccio metodologico che mira a facilitare l'apprendimento e l'approfondimento. Inoltre, la possibilità di confrontarsi con altri studenti su singoli passaggi del libro tramite la formulazione di domande, evidenzia l'importanza della condivisione e del supporto tra pari nel processo di apprendimento e di comprensione della psicopatologia dello sviluppo.
L'analisi psicofisiologica strumentale non invasiva, che studia parametri quantitativi e informativi del movimento del corpo umano, inclusa la micro-mobilità della testa, può offrire ulteriori spunti per la comprensione dello stress e degli stati emotivi. Questo tipo di analisi, che calcola il livello di stress basandosi su micro-movimenti e asimmetrie vibrazionali, potrebbe fornire una prospettiva oggettiva su come lo stress influenzi il funzionamento somatico, integrando le osservazioni cliniche.
In sintesi, la psicopatologia dello sviluppo, come esplorata attraverso il lavoro di Tambelli e integrata dai principi della psicologia dello sviluppo, offre un quadro complesso ma essenziale per comprendere le sfide che bambini e adolescenti possono affrontare. Dall'espressione somatica delle difficoltà alle dinamiche relazionali, dai disturbi affettivi ai comportamenti reattivi, ogni area dello sviluppo presenta potenziali vulnerabilità che richiedono un'attenta valutazione e un intervento mirato.
tags: #tambelli #manuale #di #psicopatologia #dello #sviluppo