La sindrome ansioso-depressiva rappresenta una complessa interazione di stati mentali che, pur condividendo similitudini sintomatologiche e spesso coesistendo, meritano un'attenta distinzione per una gestione terapeutica efficace. Questo articolo si propone di esplorare in profondità questa condizione, analizzando le sue sfaccettature, i criteri diagnostici secondo le principali classificazioni, le cause sottostanti e le strategie di trattamento, con un occhio di riguardo per le più recenti evoluzioni nel campo della psichiatria.
La Distimia e il Disturbo Depressivo Persistente: Un Quadro Cronico
La distimia, nota anche come disturbo distimico o disturbo depressivo persistente, è una condizione dell'umore che si manifesta attraverso un umore deflesso e un sentimento di tristezza che perdurano nel tempo, assumendo un andamento cronico. La caratteristica distintiva della distimia, in confronto alla depressione maggiore, risiede nell'intensità dei sintomi, meno marcata ma significativamente più prolungata. Per la diagnosi di disturbo depressivo persistente, secondo il DSM-5 (Manuale Diagnostico e Statistico dei Disturbi Mentali, Quinta Edizione), i sintomi devono essere presenti da almeno due anni, un periodo che si riduce a un anno per bambini e adolescenti.
Il disturbo depressivo persistente, definito nel DSM-5, rientra nella più ampia categoria dei disturbi depressivi. Si tratta di una condizione relativamente frequente, con una stima di prevalenza nell'arco della vita compresa tra il 2,5% e il 6% (Kessler et al., 2005). L'esordio della distimia avviene frequentemente in adolescenza, prima dei 21 anni di età, e tende a colpire maggiormente il sesso femminile rispetto a quello maschile. Nonostante ciò, l'insorgenza può verificarsi a qualsiasi età, dall'infanzia all'età geriatrica, sebbene l'età adulta sia un periodo comune per l'inizio dei sintomi. La distimia con esordio in età avanzata appare essere maggiormente correlata a eventi di vita stressanti quali lutti, separazioni e all'insorgenza di problematiche di salute.
Comorbilità e Correlazioni con la Depressione Maggiore
La distimia può manifestarsi isolatamente, ma è frequentemente osservata in comorbilità con altri disturbi psichiatrici. Esiste una stretta correlazione tra depressione maggiore e distimia: individui affetti da disturbo depressivo persistente possono, nel corso del tempo, sperimentare un peggioramento del loro quadro psicopatologico, fino a soddisfare i criteri diagnostici per il disturbo depressivo maggiore. Il concetto di "depressione doppia", sebbene non sia un disturbo specifico nel DSM-5 e quindi non considerato una patologia a sé stante, descrive questa transizione da uno stato distimico a uno stato depressivo maggiore.
L'Ansia: Una Panoramica Funzionale e Disfunzionale
Sebbene sia prassi comune parlare di depressione e ansia come se fossero sinonimi, questi termini designano due patologie distinte. Entrambe le condizioni si riferiscono a un malessere psicologico tale da interferire con le normali attività quotidiane e presentano alcuni aspetti in comune, ma differiscono significativamente nella loro natura e manifestazione.
Secondo la definizione della Treccani, l'ansia è uno "stato di tensione psicosomatica, generalmente vissuto come penosa passività verso eventi dannosi che il soggetto pensa stiano verificandosi o teme possano verificarsi." L'ansia è considerata un fenomeno generale, presente in misura variabile nello sviluppo psichico di ogni individuo. A livelli bassi, pur essendo spiacevole, può produrre modificazioni positive, come un aumento della velocità associativa, dell'apprendimento e della capacità di giudizio sulla realtà (definita "ansia strutturante"). Al contrario, livelli elevati di ansia determinano modificazioni di senso opposto, tanto più gravi quanto maggiore è l'intensità dello stato ansioso: la velocità associativa diminuisce fino al blocco e il campo di coscienza si restringe a un unico tema (monoideismo), impedendo ogni rapporto del soggetto con il mondo esterno e interno (definita "ansia destrutturante").
L'ansia possiede quindi una funzione biologica fondamentale, in quanto ci permette di attivare uno stato di allerta per garantirci la sicurezza. Diventa un disturbo vero e proprio quando questo stato di allerta permane, trasformandosi in una condizione disfunzionale.
Ansia e Depressione: Distinzione e Comorbilità
La depressione è caratterizzata da "tristezza sufficientemente intensa o persistente tanto da interferire con il funzionamento della persona e, frequentemente, da diminuzione d'interesse o di piacere nelle attività". Se la depressione è un disturbo dell'umore, l'ansia è una componente di difesa innata della psiche umana, utile a percepire la presenza di un pericolo e a generare meccanismi corporei per la sopravvivenza. L'ansia diventa patologica quando gli atteggiamenti indotti da essa diventano eccessivi e fuori controllo.
Il disturbo d'ansia generalizzata, ad esempio, è caratterizzato da "ansia e preoccupazione eccessive per un certo numero di attività o eventi che sono presenti per più giorni".
Il Disturbo Ansioso-Depressivo: Una Condizione Ibrida
Quando i criteri diagnostici per l'ansia e la depressione vengono soddisfatti contemporaneamente, si parla di disturbo ansioso-depressivo, sebbene venga frequentemente chiamato depressione ansiosa o sindrome ansioso-depressiva. Questa è una patologia a sé stante, ibrida, che riflette la realtà vissuta da molte persone: un umore sistematicamente depresso con marcati tratti ansiosi.

Le cause precise del disturbo ansioso-depressivo non sono completamente definite, ma esistono fattori di rischio riconosciuti che possono favorirne l'insorgenza:
- Episodi traumatici: lutti, perdite, situazioni di estremo pericolo.
- Predisposizione genetica e storia familiare: una componente ereditaria può giocare un ruolo.
- Trascuratezza emotiva nell'infanzia: esperienze infantili di negligenza possono aumentare la vulnerabilità.
- Stato di indigenza: difficoltà economiche e deprivazione sociale.
- Isolamento e mancanza di rete sociale: la carenza di supporto sociale.
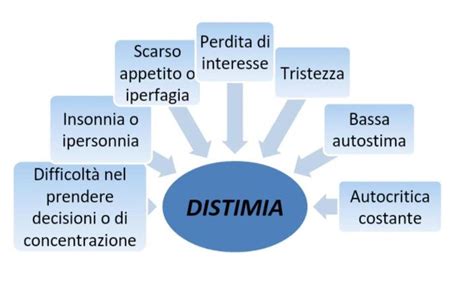
Sintomi della Sindrome Ansioso-Depressiva
È possibile riconoscere il disturbo ansioso-depressivo attraverso una serie di sintomi, sia fisici che psicologici:
- Irrequietezza o sentimento di pericolo imminente.
- Facilità di affaticamento.
- Difficoltà di concentrazione.
- Irritabilità.
- Tensione muscolare.
- Disturbi del sonno.
È importante sottolineare che i sintomi della depressione ansiosa, così come quelli della depressione e dei disturbi d'ansia in generale, possono variare notevolmente da individuo a individuo. Per essere attribuite a questa condizione, tali manifestazioni devono presentarsi per almeno due settimane o, comunque, durante lo stesso mese, senza essere direttamente collegate ad altre patologie e in modo omogeneo, senza una predominanza marcata dei sintomi di una patologia rispetto all'altra.
Sebbene ansia e depressione siano fenomenologicamente distinte, risulta particolarmente difficile distinguerle l'una dall'altra o ricondurle univocamente nel quadro di una condizione specifica come la depressione ansiosa. Riconoscere i segnali è un passo cruciale per identificare e affrontare questa doppia sfida, sia per coloro che combattono il disturbo ansioso-depressivo, sia per chi desidera offrire supporto, aiuto e comprensione alle persone vicine che potrebbero soffrirne.
Il Contesto Globale: Impatto degli Ultimi Anni sulla Salute Mentale
Gli ultimi tre anni (2020-2023) hanno indubbiamente contribuito alla creazione di un'atmosfera di instabilità e incertezza senza precedenti, segnando profondamente lo stato della salute mentale della popolazione in Italia e in Europa. Questo è emerso chiaramente dall'analisi condotta nell'ambito del "Headway - Mental Health Index 2.0", realizzato da The European House - Ambrosetti in partnership con un'azienda farmaceutica internazionale.
Analizzando i diversi fattori che determinano lo stato di salute mentale dei cittadini nei 27 Paesi dell'Unione Europea e nel Regno Unito, utilizzando 55 indicatori chiave di performance relativi ai determinanti ambientali, allo stato di salute della popolazione e alla capacità di risposta del sistema ai bisogni di salute mentale, è emerso che la popolazione più colpita dagli effetti della pandemia e degli eventi degli ultimi anni sono stati gli adolescenti. I problemi di salute mentale più comunemente riscontrati tra i giovani includono ansia (28%), depressione (23%), solitudine (5%), stress (5%) e paura (5%).
Le sofferenze degli adolescenti in tempo di pandemia e didattica a distanza
Cause e Fattori Scatenanti dell'Ansia
L'eziologia precisa dei disturbi d'ansia non è completamente nota, sebbene si ritenga che fattori psichici e organici siano coinvolti. Molti individui sviluppano disturbi d'ansia anche in assenza di un fattore scatenante chiaramente identificabile. Tuttavia, l'ansia può anche essere una risposta a fattori stressanti di tipo ambientale, come lutti o traumi che hanno messo in pericolo la vita stessa.
Inoltre, alcuni disturbi clinici - come l'ipertiroidismo, l'asma o l'insufficienza cardiaca - così come l'uso di determinati farmaci o l'abuso di sostanze alcoliche e stupefacenti, possono provocare direttamente sintomi d'ansia.
I sintomi ansiosi possono presentarsi improvvisamente o gradualmente nel corso di minuti, ore o giorni, e la loro durata è variabile, da pochi secondi ad anni. L'intensità del disturbo può variare da una lieve apprensione a un attacco di panico conclamato, caratterizzato da respiro affannoso, vertigini, aumento della frequenza cardiaca e tremore.
Disturbi da Adattamento: Una Risposta allo Stress
I disturbi da adattamento comportano sintomi emotivi e/o comportamentali in risposta a un fattore di stress identificabile. La diagnosi si basa su criteri clinici, e il trattamento si concentra sulla cura di sé, con la psicoterapia e la farmacoterapia che possono avere un ruolo.

Questi disturbi sono comuni e si stima che siano presenti in una percentuale tra il 5% e il 20% delle visite ambulatoriali psichiatriche. Un fattore di stress che porta a un disturbo da adattamento può essere un singolo evento (come la perdita del lavoro), più eventi (come una serie di problemi finanziari o sentimentali), una tappa dello sviluppo (come diventare genitore) o una serie di problemi in corso (come prendersi cura di un familiare disabile). Il fattore di stress può colpire un individuo, un'intera famiglia o un gruppo di persone.
La morte di una persona cara può essere un fattore scatenante di un disturbo da adattamento. Tuttavia, i medici devono considerare l'ampia varietà di reazioni di lutto considerate tipiche nelle diverse culture e diagnosticare un disturbo solo se la risposta al lutto va oltre ciò che ci si aspetta o non è meglio classificata se non come un disturbo del lutto prolungato.
Sintomatologia dei Disturbi da Adattamento
I sintomi di un disturbo da adattamento iniziano generalmente entro pochi giorni dall'evento stressante e si risolvono entro sei mesi dalla cessazione del fattore stressante e delle sue conseguenze. Esistono tre categorie principali di sintomi: umore depresso, ansia e disturbi della condotta. Alcuni pazienti possono presentare uno di questi sintomi in modo particolarmente prominente (ad esempio, sentirsi nervosi dopo un'aggressione fisica; comportarsi con aggressività atipica nel contesto di un divorzio dei genitori), ma la maggior parte dei pazienti manifesta una miscela di sintomi.
I criteri per il disturbo da adattamento sono meno specifici rispetto a quelli per il disturbo da stress acuto o per il disturbo post-traumatico da stress; è una diagnosi comune sia in ambito psichiatrico ospedaliero che ambulatoriale. Sebbene a volte considerato dai medici come una diagnosi psichiatrica "lieve", il disturbo da adattamento può essere associato a disagio e/o disabilità significativi. I pazienti con disturbo da adattamento hanno anche un aumentato rischio di tentativi di suicidio e di suicidio portato a termine.
Diagnosi e Trattamento dei Disturbi da Adattamento
Secondo i criteri del DSM-5-TR (Manuale Diagnostico e Statistico dei Disturbi Mentali, Quinta Edizione, Revisione del Testo), i pazienti devono presentare sintomi emotivi o comportamentali entro tre mesi dall'esposizione a un fattore di stress. I sintomi devono essere clinicamente significativi, dimostrati da uno o più dei seguenti aspetti:
- Disagio intenso sproporzionato rispetto all'evento stressante (tenendo conto di fattori culturali e di altro tipo).
- I sintomi compromettono significativamente le aree sociali, lavorative o altre aree importanti di funzionamento.
La diagnosi differenziale include il disturbo post-traumatico da stress cronico e il disturbo da stress acuto, ma questi presentano tempi diversi e descrittori più specifici dei fattori di stress e della risposta del paziente.
I disturbi da adattamento sono spesso in comorbilità con altre condizioni, e il DSM-5-TR generalmente incoraggia l'inclusione di tutte le diagnosi pertinenti. Ad esempio, se una persona soddisfa i criteri per il disturbo da adattamento e per il disturbo ossessivo-compulsivo, entrambe le diagnosi devono essere poste. Se, d'altra parte, il paziente ha sviluppato sintomi depressivi a seguito di un fattore di stress, il medico è incoraggiato a esaminare criteri diagnostici specifici e a giudicare se potrebbe essere più accurato e clinicamente utile diagnosticare il paziente con la depressione maggiore.
Il termine disturbo da adattamento è stato spesso utilizzato dai medici come termine generico per un quadro clinico non specifico e relativamente lieve. Di conseguenza, il DSM-5-TR ha incluso il disturbo da adattamento nel capitolo sul trauma per evidenziare il fatto che i sintomi devono essere in risposta a un fattore di stress. Tuttavia, il quadro clinico è spesso eterogeneo (ad esempio, con sintomi di ansia, depressione e/o problemi di condotta), e la diagnosi rimane una delle più comuni sia in ambito ospedaliero che ambulatoriale.
Strategie di Trattamento
La sicurezza e la cura di sé sono fondamentali per il successo del recupero dal disturbo da adattamento. Il trattamento è più difficile se l'esperienza traumatica è ricorrente e se le condizioni circostanti rimangono pericolose. Altri interventi sono molto più probabili se il paziente vive all'interno di una famiglia intatta e di un sistema sociale sano. I pazienti solitamente guariscono da un disturbo da adattamento nel tempo e con l'aiuto di amici e familiari.
Anche se psicoterapia e farmaci possono essere utilizzati, i dati a supporto della loro efficacia sono limitati.
Cura di Sé
La cura di sé è essenziale durante e dopo una crisi o un trauma. Comprende:
- Sicurezza personale: Le persone sono in grado di elaborare l'esperienza quando sanno che loro e i loro cari sono al sicuro. Può essere difficile, tuttavia, ottenere una completa sicurezza durante crisi in corso come abusi domestici, guerre o pandemie. Durante tali difficoltà continue, le persone devono cercare la guida di esperti su come sentirsi il più sicuri possibile.
- Salute fisica: La salute fisica può essere compromessa durante e dopo esperienze traumatiche. Per quanto possibile, la persona a rischio deve cercare di mantenere un programma sano di alimentazione, riposo ed esercizio fisico. Sostanze e farmaci sedativi (come le benzodiazepine) e intossicanti (come l'alcol) devono essere usati con parsimonia, se non del tutto.
- Consapevolezza: Un approccio coscienzioso alla cura di sé mira a ridurre lo stress, la noia, la rabbia, la tristezza e l'isolamento che le persone traumatizzate vivono normalmente. Se le circostanze lo consentono, gli individui a rischio devono seguire un programma giornaliero normale, rimanere coinvolti con la famiglia e la comunità, e praticare hobby familiari (o svilupparne di nuovi). È utile limitare il tempo dedicato alle notizie e dedicarsi ad altre attività.
Psicoterapia
Le prove a sostegno della psicoterapia per il disturbo da adattamento sono limitate, in parte a causa dell'eterogeneità del disturbo. Tuttavia, dati suggeriscono un beneficio da varie psicoterapie individuali e di gruppo in alcune sottopopolazioni di pazienti. Questi interventi comprendono la terapia cognitivo-comportamentale, la psicoterapia psicodinamica, la terapia familiare, la terapia interpersonale e la psicoterapia di supporto. Alcuni di questi trattamenti hanno preso di mira elementi specifici del disturbo da adattamento, come il lutto, il trauma e le transizioni di ruolo, mentre altri approcci sembrano essere più generalizzati. Se si utilizza la psicoterapia, avere un clinico sensibile e informato sul trauma è utile.
Farmacoterapia
Come per la psicoterapia, le prove relative all'uso della farmacoterapia per i disturbi da adattamento sono limitate. I farmaci antidepressivi sono stati utilizzati con un certo successo. Tuttavia, farmaci come gli inibitori selettivi della ricaptazione della serotonina (SSRI) hanno maggiori probabilità di essere efficaci se i sintomi soddisfano i criteri di una comorbilità ansiosa o di un disturbo depressivo. Le benzodiazepine sono spesso usate per trattare sintomi specifici come l'insonnia e l'ansia nel disturbo da adattamento, ma l'evidenza della loro efficacia è incerta. Inoltre, l'uso di benzodiazepine può portare a dipendenza e a un uso improprio, peggiorando acutamente la cognizione. Molteplici altri farmaci e integratori sono stati provati senza prove di efficacia.
Trattamento della Distimia
Come altri disturbi dello spettro depressivo, anche la distimia è caratterizzata da alterazioni dei circuiti della serotonina e della noradrenalina. Tra i farmaci più utilizzati nel trattamento della distimia troviamo quindi gli antidepressivi, in particolare gli SSRI (inibitori selettivi della ricaptazione della serotonina) e gli SNRI (inibitori selettivi della ricaptazione della norepinefrina).
In aggiunta alla terapia farmacologica, nella cura della distimia è possibile affiancare un percorso di psicoterapia. Il miglior trattamento per la distimia risulta infatti quello per cui la cura viene modulata, nel corso del tempo, in base ai sintomi manifestati e ai bisogni via via intervenienti di ciascun singolo paziente. La distimia è un disturbo cronico e, pertanto, richiede cure a lungo termine.
La ricerca continua a esplorare nuove prospettive terapeutiche, con un focus sull'evoluzione dei costrutti psicopatologici e sull'identificazione di trattamenti più mirati ed efficaci per la depressione resistente al trattamento e per disturbi correlati.
Bibliografia
- Brunello, N., Akiskal, Boyer, P., Gessa, G. L., Howland, R. H., Langer, S. Z., Mendlewicz, J., Paes De Souza, M., Placidi, G. F., Racagni, G., & Wessely, S. (1999). Dysthymia: Clinical picture, extent of overlap with chronic fatigue syndrome, neuropharmacological considerations, and new therapeutic vistas. Journal of Affective Disorders, 52(1-3), 275-290.
- Casey P, Jabbar F, O'Leary E, et al: Suicidal behaviours in adjustment disorder and depressive episode. J Affect Disord 2015 Mar 15;174:441-6. doi: 10.1016/j.jad.2014.12.003
- Diagnostic and Statistical Manual of Mental Disorders, 5th edition, Text Revision (DSM-5-TR). American Psychiatric Association Publishing, Washington, DC.
- Gureje, O. (2011). Dysthymia in a cross-cultural perspective. Current Opinion in Psychiatry, 24(1), 67-71.
- Kessler, R. C., Berglund, P., Demler, O., Jin, R., Merikangas, K. R., & Walters, E. E. (2005). Lifetime prevalence and age-of-onset distributions of DSM-IV disorders in the National Comorbidity Survey Replication. Archives of General Psychiatry, 62(6), 593-602.
- Moore, J. D., & Bona, J. R. (2001). Depression and dysthymia. Medical Clinics of North America, 85(3), 631-644.
- O'Donnell ML, Metcalf O, Watson L, et al: A systematic review of psychological and pharmacological treatments for adjustment disorder in adults. J Trauma Stress Jun;31(3):321-331, 2018.
- Schramm, E., Klein, D. N., Elsaesser, M., Furukawa, T. A., & Domschke, K. (2020). Review of dysthymia and persistent depressive disorder: history, correlates, and clinical implications. The Lancet Psychiatry, 7(9), 801-812.
- Schmauß, M., & Messer, T. (2005). Dysthymie. Fortschritte Der Neurologie Psychiatrie, 73(7), 415-426.
- SAGE Open Medicine, 10, 20503121221086712.
- Theberath, M., Bauer, D., Chen, W., Salinas, M., Mohabbat, A. B., Yang, J., … & Wahner-Roedler, D. L. (2022). Effects of COVID-19 pandemic on mental health of children and adolescents: A systematic review of survey studies.
- Ventriglio, A., Bhugra, D., Sampogna, G., Luciano, M., de Berardis, D., Sani, G., & Fiorillo, A. (2020). From dysthymia to treatment-resistant depression: evolution of a psychopathological construct. International Review of Psychiatry, 32(5-6), 471-476.
Riferimenti Web:
- www.msdmanuals.com/it-it/professionale/disturbi-psichiatrici/ansia-e-disturbi-correlati-allo-stress/disturbo-d-ansia-generalizzata
- www.msdmanuals.com/it-it/casa/disturbi-di-salute-mentale/disturbi-dell-umore/depressione
- www.treccani.it/enciclopedia/ansia
- eventi.ambrosetti.eu/headway/wp-content/uploads/sites/225/2022/09/220927HeadwayMental-Health-Index-2.0_Report-1.pdf
- www.angelinipharma.it/media/comunicati-stampa/rapporto-headway-sulla-salute-mentale-presentati-alla-camera-i-dati-italiani/
- www.msdmanuals.com/it-it/professionale/disturbi-psichiatrici/ansia-e-disturbi-correlati-allo-stress/panoramica-sui-disturbi-d-ansia
- www.mayoclinichealthsystem.org/hometown-health/speaking-of-health/addressing-your-mental-health-by-identifying-the-signs-of-anxiety-and-depression
tags: #sindrome #ansioso #depressiva #dsm #iv