La schizofrenia è un disturbo psichiatrico cronico e grave che altera profondamente il pensiero, la percezione, il comportamento e l'affettività di chi ne soffre. Caratterizzata da una "scissione della mente" o "cervello diviso", questa condizione porta a una separazione dalla realtà, rendendo difficile per l'individuo distinguere tra ciò che è reale e ciò che è frutto della propria immaginazione. Nonostante sia meno frequente di altre patologie mentali come la depressione, interessando circa una persona su 300 a livello globale, la schizofrenia rappresenta una delle principali cause di disabilità, con un impatto significativo sulla vita dell'individuo e sulla società.
Comprendere la Natura della Schizofrenia
La schizofrenia si manifesta con una vasta gamma di sintomi, che variano notevolmente a seconda della fase della malattia (prodromica, di esordio o a lungo termine) e della specifica sottotipologia clinica. Tra i sintomi più distintivi vi sono i deliri, intesi come convinzioni fermamente sostenute e contrarie alla realtà, anche di fronte a prove che le confutano, e le allucinazioni, percezioni alterate che portano la persona a credere di vedere, sentire, odorare, gustare o toccare cose che in realtà non esistono. Questi sintomi, spesso difficili da interpretare chiaramente, tendono ad avere un'evoluzione lenta e graduale.
Un aspetto critico della schizofrenia è la frequente mancanza di consapevolezza della malattia da parte del soggetto affetto. Questa anosognosia, che può essere considerata essa stessa un sintomo della malattia, rende complesso l'intervento terapeutico, poiché il paziente inconsapevole non avverte la necessità di essere aiutato.
Sintomatologia: Un Quadro Complesso
La sintomatologia della schizofrenia può essere categorizzata in diversi modi, ma comunemente si distinguono:
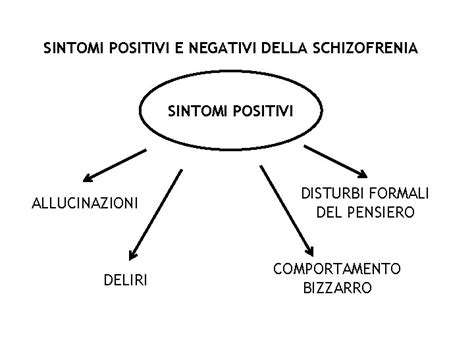
- Sintomi Positivi: Questi si riferiscono ad aspetti che sono presenti in eccesso rispetto alla norma. Includono i sintomi psicotici come deliri (di persecuzione, di riferimento, di inserimento o rimozione del pensiero, talvolta bizzarri) e allucinazioni (uditive, visive, olfattive, gustative, tattili). Le allucinazioni uditive sono le più comuni, manifestandosi come voci che commentano, discutono o criticano il soggetto.
- Sintomi Negativi: Questi comportano una riduzione o perdita delle normali funzioni emotive e sociali. Esempi includono la ridotta espressione delle emozioni (appiattimento affettivo), la povertà di linguaggio (alogia), la ridotta capacità di provare piacere (anedonia) e l'asocialità (mancanza di interesse nelle relazioni interpersonali). Questi sintomi sono spesso associati a una generale perdita di motivazione, scopi e obiettivi.
- Sintomi Cognitivi: Si manifestano con difficoltà di attenzione, concentrazione, memoria, pensiero astratto, pianificazione e risoluzione dei problemi. Questi deficit possono compromettere significativamente la capacità lavorativa e la gestione della vita quotidiana.
- Sintomi Disorganizzati: Includono disturbi del pensiero e del linguaggio (discorso sconnesso, passaggio da un argomento all'altro) e comportamenti bizzarri o inappropriati (infantilismo, agitazione, problemi di igiene personale, catatonia).
Le Origini della Schizofrenia: Un Puzzle Multifattoriale
La causa specifica della schizofrenia rimane sconosciuta, ma la ricerca scientifica converge sull'ipotesi di un'eziopatogenesi multifattoriale, in cui fattori genetici e ambientali interagiscono per determinare lo sviluppo della malattia. Si tratta fondamentalmente di un problema biologico che comporta cambiamenti molecolari e funzionali nel cervello.
Fattori Genetici e Ambientali
La componente genetica è il fattore più accreditato per quanto riguarda l'eziopatogenesi della schizofrenia. La malattia ha una componente familiare e presenta una maggiore probabilità di insorgenza in individui i cui parenti soffrono della patologia. Sebbene non sia stato individuato un singolo gene responsabile, le varianti di diversi geni sembrano contribuire all'aumento del rischio. Studi su gemelli identici hanno evidenziato un rischio di sviluppare la schizofrenia del 40-80% se uno dei due è affetto.
Fattori ambientali e biologici prenatali e perinatali giocano anch'essi un ruolo cruciale. Tra questi figurano stress materno durante la gravidanza, complicanze ostetriche, basso peso alla nascita, difetti congeniti, esposizione a carestie o carenze nutrizionali, e infezioni virali del cervello (come il virus herpes simplex di tipo 2) o traumi durante l'infanzia.
È importante sottolineare che eventi della vita stressanti, come la perdita del lavoro o la fine di una relazione sentimentale, così come l'uso di sostanze stupefacenti (in particolare la cannabis), possono agire da fattori scatenanti o aggravanti in individui già predisposti, ma non sono considerati la causa primaria della malattia.
La Schizofrenia e il Rischio di Morte: Un Allarme Serio
Le persone affette da schizofrenia affrontano un rischio significativamente aumentato di mortalità precoce rispetto alla popolazione generale. Questa tragica realtà è attribuibile a una combinazione di fattori, tra cui la maggiore incidenza di altre patologie coesistenti e, purtroppo, un elevato tasso di suicidi.
Suicidio: Una Minaccia Costante
Il suicidio rappresenta la principale causa di morte prematura tra i giovani affetti da schizofrenia, riducendo l'aspettativa di vita in media di 15 anni. Circa il 4-10% delle persone con schizofrenia commette suicidio, un ulteriore 35% tenta il suicidio, e una percentuale ancora maggiore ha pensieri suicidari significativi. Il rischio è particolarmente elevato nei giovani, specialmente in presenza di disturbi da uso di sostanze, sintomi depressivi, disoccupazione o recenti episodi psicotici.
È fondamentale comprendere che il rischio di suicidio è maggiore nei soggetti in cui la schizofrenia è insorta in età avanzata e che avevano una vita soddisfacente prima della malattia. Questi individui, pur essendo consapevoli degli effetti del loro disturbo e capaci di provare profonda sofferenza e angoscia, spesso nutrono una migliore prognosi di guarigione, rendendo la disperazione una conseguenza devastante.
La prevenzione del suicidio in adolescenza
Mortalità Cardiovascolare e Altre Comorbilità
Uno studio pubblicato su "Heart" ha messo in luce come i pazienti con disturbi psichiatrici, inclusa la schizofrenia, presentino un rischio significativamente più alto di morte cardiaca improvvisa (SCD) rispetto alla popolazione generale. L'analisi dei dati danesi del 2010 ha rivelato che i pazienti psichiatrici hanno un rischio di SCD da 1,79 a 6,45 volte superiore, anche dopo aver corretto i dati per età, sesso e comorbilità.
Inoltre, la schizofrenia è spesso associata ad altre condizioni mediche e psichiatriche, come disturbi dell'umore, disturbi di personalità e disturbi da uso di sostanze. Queste comorbilità non solo aggravano il quadro clinico, ma contribuiscono anche all'aumento della mortalità. L'isolamento sociale, un fattore di rischio noto per lo sviluppo di disturbi mentali, può esacerbare queste condizioni e peggiorare l'esito di salute generale.
Schizofrenia e Violenza: Sfatare i Miti
Contrariamente a credenze popolari e a pregiudizi diffusi, le persone affette da schizofrenia non sono intrinsecamente più violente o aggressive della popolazione generale. Anzi, possono risultare più vulnerabili, soggette a discriminazioni ed esclusione sociale. La correlazione tra schizofrenia e omicidio è un tema complesso, spesso distorto da mitologie e opinioni personali, che purtroppo possono permeare anche gli operatori del settore della salute mentale.
Le Tappe verso l'Aggressione
Studi approfonditi hanno concluso che la psicopatologia in sé non è la causa diretta dell'omicidio. Sebbene la presenza di allucinazioni e deliri possa essere associata a un aumento della violenza in alcuni soggetti schizofrenici, altre variabili come quelle situazionali e una storia pregressa di violenza giocano un ruolo determinante. La decisione di commettere un atto violento raramente è impulsiva, ma attraversa diverse tappe:
- Nascita della Situazione di Pericolo: Accumulo di frustrazioni, disagi e insuccessi, specialmente in ambito sociale (perdita del lavoro, relazioni problematiche, consapevolezza delle limitazioni imposte dalla malattia, stigmatizzazione sociale, frustrazioni legate alle terapie o agli internamenti).
- Ricerca delle Cause del Pericolo: Percezione di un mondo minaccioso, dove tutto e tutti diventano fonte di preoccupazione e pericolo, con la crescente convinzione che una singola causa sia responsabile della propria situazione.
- Ricerca di una Soluzione: Il soggetto può tentare di allontanarsi dalla situazione, rifugiarsi nei deliri, o cercare aiuto da servizi pubblici o professionisti.
- Escalation verso l'Atto Violento: Come tentativo inadeguato di risolvere la situazione di pericolo, si può giungere al compimento di un omicidio o tentato omicidio.
È cruciale sottolineare che, al contrario di quanto si possa credere, i soggetti con schizofrenia non hanno una chiara volontà di uccidere e spesso ricercano soluzioni alternative o aiuto concreto. Le minacce, le preghiere o i rituali che potrebbero rivolgere verso un presunto persecutore sono spesso messaggi di richiesta d'aiuto, velati da una difficoltà e un rifiuto per la scelta omicidaria. Tuttavia, a causa della stigmatizzazione e dei pregiudizi sociali, questi avvertimenti e richieste possono essere ignorati, interpretati erroneamente o non compresi, portando all'escalation verso un atto concreto.
Le persone che possono ricorrere ad episodi di violenza sono più probabilmente quelle che fanno uso di alcol o sostanze stupefacenti, che soffrono di deliri di persecuzione, che hanno allucinazioni che le spingono ad agire, o che non assumono i farmaci prescritti. Tuttavia, anche in presenza di questi fattori di rischio, prevedere se un determinato soggetto commetterà un atto violento rimane una sfida per i medici.
Diagnosi e Trattamento: Un Percorso Cruciale per il Recupero
La diagnosi tempestiva e un trattamento adeguato sono di fondamentale importanza per migliorare la prognosi e il funzionamento a lungo termine delle persone affette da schizofrenia.
Il Percorso Diagnostico
La diagnosi di schizofrenia si basa su criteri diagnostici psichiatrici standard e su una valutazione medica completa. Non esistono esami del sangue definitivi per individuarla; pertanto, il medico di base può effettuare una prima valutazione e indirizzare il paziente a un Centro di Salute Mentale. Qui, uno psichiatra può stabilire la diagnosi, distinguendo i sintomi da altre patologie (come disturbi bipolari, disturbo da stress post-traumatico, disturbo da uso di sostanze).
Vengono condotti esami per escludere altre cause mediche dei sintomi, come tumori cerebrali, epilessia, patologie tiroidee o deficit vitaminici. Talvolta, vengono effettuati esami di diagnostica per immagini come la TC o la RMI, sebbene le anomalie cerebrali visibili non siano sufficientemente specifiche per una diagnosi definitiva. La valutazione del tipo e della durata dei sintomi da parte dello psichiatra è cruciale, poiché la diagnosi richiede la presenza di almeno due sintomi caratteristici (deliri, allucinazioni, eloquio disorganizzato, comportamento disorganizzato, sintomi negativi), con almeno uno di questi che sia un delirio, un'allucinazione o un eloquio disorganizzato. I sintomi devono inoltre causare un deterioramento del funzionamento lavorativo, scolastico o sociale e persistere per almeno sei mesi.
Strategie Terapeutiche
Sebbene la schizofrenia non abbia una cura risolutiva, sono disponibili diversi tipi di trattamento che consentono una gestione efficace dei sintomi e la prevenzione degli episodi psicotici.
- Trattamento Farmacologico: I farmaci antipsicotici, sia di prima che di seconda generazione (atipici), sono la pietra angolare del trattamento. Essi agiscono modulando i livelli di neurotrasmettitori cerebrali coinvolti nella regolazione del comportamento e della percezione. L'aderenza alla terapia farmacologica è un fattore determinante per l'efficacia del trattamento e per prevenire le ricadute.
- Psicoterapia e Riabilitazione: La psicoterapia, inclusa quella familiare, e gli interventi di riabilitazione giocano un ruolo essenziale nel ridurre lo stress, migliorare le funzioni sociali e aiutare il paziente a riacquistare le abilità perdute. Programmi educativi cognitivi e per le abilità sociali, insieme a attività di supporto nella comunità, contribuiscono a un recupero più completo.
- Interventi di Supporto: Un approccio integrato che include il supporto sociale è fondamentale. È importante che i clinici e i familiari spieghino ai pazienti i rischi connessi a determinate condizioni, come l'infezione da COVID-19, e le precauzioni da adottare, visto che i pazienti schizofrenici si sono rivelati più a rischio di contrarre infezioni.
Una diagnosi e un trattamento precoci, idealmente entro i primi cinque anni dall'insorgenza dei sintomi, migliorano significativamente la prognosi. Sebbene solo una minoranza di pazienti recuperi completamente le proprie capacità pre-malattia, circa il 60% può raggiungere un livello di funzionamento accettabile con un trattamento continuativo e un buon supporto.
La schizofrenia rappresenta una sfida complessa per la salute mentale globale. La continua ricerca scientifica, unita a un approccio terapeutico olistico e a una maggiore consapevolezza sociale per combattere lo stigma, sono essenziali per migliorare la vita delle persone affette da questo disturbo.
tags: #schizofrenica #minaccia #di #morte