Il disturbo psicotico breve (BPD) è un disturbo mentale caratterizzato dall'insorgenza improvvisa di sintomi psicotici che durano per un periodo limitato, da almeno un giorno a meno di un mese, seguiti da una completa remissione. Questa condizione, sebbene transitoria, può avere un impatto significativo sulla vita dell'individuo e richiede un'attenta comprensione e un intervento appropriato. La parola "psichiatra" può incutere timore, ma è importante ricordare che uno psichiatra è un medico come tutti gli altri, dedicato alla cura della salute mentale.

Caratteristiche e Sintomi del Disturbo Psicotico Breve
Il disturbo psicotico breve si manifesta attraverso una serie di sintomi che indicano un marcato distacco dalla realtà. Tra i sintomi principali figurano:
- Comportamento disorganizzato: Azioni e reazioni che appaiono illogiche, caotiche o inappropriate al contesto. Questo può includere agitazione, movimenti bizzarri o, in casi estremi, comportamento catatonico, caratterizzato da immobilità, mutismo e assenza di reattività all'ambiente.
- Discorso irregolare: Difficoltà nell'organizzare il pensiero e nell'esprimersi in modo coerente. Il linguaggio può diventare frammentato, incoerente, con salti da un argomento all'altro (fuga delle idee) o con associazioni di parole illogiche.
- Allucinazioni: Percezioni sensoriali che avvengono in assenza di uno stimolo esterno reale. Le allucinazioni possono riguardare qualsiasi senso: uditive (sentire voci), visive (vedere cose che non ci sono), olfattive (percepire odori inesistenti), tattili (sentire sensazioni sulla pelle) o gustative (percepire sapori strani). Le voci udite possono essere critiche, minacciose o commentare le azioni del soggetto.
- Deliri: Credenze false e irremovibili, non basate sulla realtà e non condivisibili culturalmente. I deliri più comuni includono il delirio di persecuzione (la convinzione di essere spiati, perseguitati o minacciati), il delirio di grandezza (la convinzione di possedere poteri speciali o di essere una figura importante) e il delirio religioso.
La realtà apparente nella quale vive chi soffre di disturbo psicotico breve può portare a sentimenti di confusione, paura e isolamento. Le attività quotidiane, come studiare, lavorare e socializzare, possono diventare molto difficili o addirittura impossibili. La psicosi può influenzare anche le relazioni perché la percezione alterata della realtà può portare la persona a prendere le distanze o a mostrare diffidenza nei confronti degli altri.

Cause e Fattori di Rischio del Disturbo Psicotico Breve
Da un punto di vista strettamente clinico, non sono state definite con certezza le cause specifiche di questo disturbo, tuttavia si ritiene che sia il risultato della combinazione di fattori biologici, ambientali e psicologici.
Tra gli elementi di rischio vanno annoverati i disturbi di personalità preesistenti e la componente ambientale. La recente pandemia di COVID-19, ad esempio, ha causato un aumento dei casi di Disturbo Psicotico Breve, come riportato nel case study pubblicato su PubMed (P. Haddad e colleghi, 2020). L'isolamento sociale, l'incertezza economica e lo stress generale associato alla pandemia hanno agito come fattori scatenanti in individui predisposti.
Un discorso a parte merita la componente ereditaria. Le linee guida nazionali per gli interventi precoci in schizofrenia, pubblicate sul sito del Ministero della Salute, affermano che il rischio medio per la popolazione generale è dell’1%, mentre per i parenti di primo grado di un malato si arriva al 6,5%, e si sale oltre il 40% in caso di gemelli monozigoti. Questo suggerisce una predisposizione genetica, ma non una condanna ineluttabile.
A volte, il primo episodio psicotico può essere innescato da un evento particolarmente stressante come un lutto, una malattia grave, un incidente, la fine di una relazione sentimentale o un cambiamento radicale nella vita, come un trasferimento improvviso. In questi casi, si parla di psicosi da stress acuto o psicosi reattiva breve.
L'abuso di sostanze, inclusi cannabis, stimolanti e allucinogeni, è un altro fattore di rischio noto per l'insorgenza di episodi psicotici brevi. Queste sostanze possono alterare la funzione cerebrale e aumentare la vulnerabilità ai sintomi psicotici.
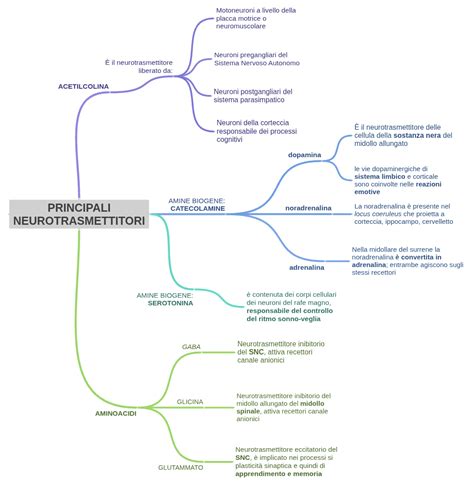
Fattori neurobiologici, come alterazioni nella trasmissione di neurotrasmettitori come la dopamina e la serotonina, possono contribuire all'insorgenza del disturbo. Questi squilibri neurochimici possono influenzare la percezione sensoriale, la regolazione emotiva e la cognizione.
Infine, fattori ambientali come la povertà, la disuguaglianza sociale, la discriminazione e la mancanza di accesso a risorse come assistenza sanitaria e servizi di supporto possono aumentare il rischio di sviluppare sintomi psicotici.
La Psicosi spiegata da uno psichiatra
Diagnosi e Valutazione del Disturbo Psicotico Breve
La diagnosi del Disturbo Psicotico Breve, secondo gli esperti, deve soddisfare criteri specifici stabiliti dal Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5) o dalla Classificazione Internazionale delle Malattie (ICD-10). Questi criteri includono:
- La presenza di almeno un sintomo tra deliri, allucinazioni, linguaggio disorganizzato e comportamento catatonico o disorganizzato.
- L'insorgenza improvvisa dei sintomi, che durano per almeno un giorno ma meno di un mese.
- Il ritorno a un normale funzionamento premorboso dopo l'episodio.
Gli specialisti devono procedere anche a una diagnosi differenziale, ovvero verificare se l'episodio psicotico è avvenuto dopo un evento stressante significativo, un trauma, o in concomitanza con condizioni specifiche come la depressione postpartum (entro quattro settimane dal parto). Allo stesso modo, il professionista della salute mentale deve accertare che la psicosi acuta non sia la diretta conseguenza fisiologica di una specifica condizione medica (come tumori cerebrali, lesioni cerebrali traumatiche o infezioni) o indotta da sostanze e/o farmaci.
È fondamentale escludere che la diagnosi di disturbo psicotico breve possa essere effettuata se il paziente soffre già di un disturbo dell'umore (come la depressione maggiore o il disturbo bipolare con caratteristiche psicotiche) o di un disturbo di personalità preesistente, sebbene la comorbilità sia comune e possa complicare il quadro clinico. I disturbi d'ansia possono esacerbare i sintomi psicotici, mentre l'abuso di sostanze può scatenare o peggiorare tali sintomi.
Per effettuare una valutazione accurata, il clinico utilizza interviste strutturate e test psicologici per valutare i sintomi psicotici del paziente e identificare eventuali disturbi concomitanti. L'etichetta diagnostica, sebbene necessaria, rischia di indurre una fissità, l'idea che il cambiamento sia estremamente difficile se non impossibile.

Differenziazione da Altri Disturbi Psicoti
Una delle sfide più significative nella psichiatria è distinguere tra varie forme di psicosi, compresa la psicosi affettiva, a causa della sovrapposizione dei sintomi e dei modelli di esordio. La differenziazione tra il disturbo psicotico acuto e altri disturbi psicotici si basa principalmente sulla durata dei sintomi e sulla loro presentazione clinica.
- Schizofrenia: La schizofrenia è un disturbo psicotico cronico caratterizzato da sintomi come deliri, allucinazioni, disorganizzazione del pensiero e comportamenti bizzarri. A differenza del disturbo psicotico breve, la schizofrenia richiede la presenza di sintomi per almeno sei mesi per la diagnosi. Spesso, l'etichetta di schizofrenia viene erroneamente applicata a seguito di un episodio psicotico di breve durata, un errore che può avere conseguenze negative sulla prognosi e sul trattamento. L'esperimento di David L. Rosenhan ha evidenziato come anche in assenza di sintomi persistenti, la diagnosi iniziale potesse essere difficile da rettificare.
- Disturbo Schizoaffettivo: Questo disturbo combina sintomi sia di umore (come depressione o mania) che di psicosi (come deliri o allucinazioni). Mentre nel disturbo psicotico breve i sintomi psicotici sono limitati nel tempo e non necessariamente associati a disturbi dell'umore persistenti, nel disturbo schizoaffettivo essi si verificano in concomitanza con episodi di umore alterato.
- Disturbi dell'Umore con Caratteristiche Psicotiche: Alcuni disturbi dell'umore, come il disturbo bipolare o la depressione maggiore grave, possono presentare sintomi psicotici durante gli episodi di malattia grave. Tuttavia, in questi casi, i sintomi psicotici sono secondari al disturbo dell'umore sottostante e tendono a risolversi con il trattamento di quest'ultimo.
- Disturbi Correlati all'Uso di Sostanze: L'abuso di sostanze può causare sintomi psicotici che possono essere simili a quelli del disturbo psicotico breve. La diagnosi differenziale richiede un'attenta valutazione per determinare se i sintomi psicotici sono dovuti agli effetti diretti delle sostanze o se esiste un disturbo psicotico indipendente.
La complessità nella diagnosi è ulteriormente accentuata dalla possibilità di sovradiagnosi di sindromi a prognosi infausta come la schizofrenia, a causa di un utilizzo massivo e acritico dei manuali diagnostici.
Approcci Terapeutici e Interventi
L'intervento e il trattamento precoci sono vitali per il benessere del paziente. Per trattare il disturbo psicotico breve vengono utilizzate la terapia farmacologica, la psicoterapia o una combinazione di entrambe.
Terapia Farmacologica
Per la parte farmacologica, deve essere prima condotta una valutazione da parte di uno psichiatra che analizzerà la situazione del paziente e prescriverà la cura più adatta al suo caso specifico. I farmaci antipsicotici, sia tipici (come l'haloperidolo) che atipici (come la risperidone, l'olanzapina, la quetiapina e l'aripiprazolo), sono spesso prescritti per gestire i sintomi acuti come deliri e allucinazioni. In alcuni casi, possono essere prescritti farmaci sedativi o ansiolitici (come le benzodiazepine) per ridurre l'ansia e l'agitazione, o antidepressivi/stabilizzatori dell'umore per trattare sintomi depressivi o maniacali associati.
La neurotrasmissione chimica del cervello, con neurotrasmettitori come dopamina, serotonina e GABA, è alla base dell'azione degli psicofarmaci. Le moderne neuroscienze ipotizzano complessi squilibri che possono essere modulati farmacologicamente. Tuttavia, è importante considerare che l'evoluzione cerebrale è millenaria e il linguaggio umano precede l'invenzione degli psicofarmaci, suggerendo il potenziale impatto di approcci comunicativi.
Psicoterapia e Supporto Psicosociale
Il percorso psicoterapeutico gioca un ruolo fondamentale nel trattamento del disturbo psicotico breve. La Terapia Cognitivo-Comportamentale (CBT) può essere adattata per affrontare i sintomi psicotici, concentrandosi sui pensieri distorti e sulle credenze irrazionali. Obiettivi chiave includono la riduzione dei vissuti di paura e angoscia, l'aumento della consapevolezza della malattia tramite psicoeducazione per una maggiore aderenza al trattamento, e il contenimento della disregolazione emotiva.
La Recovery-Oriented Cognitive Therapy (CT-R) è un tipo di psicoterapia cognitivo-comportamentale sviluppata specificamente per pazienti con condizioni psicopatologiche gravi. A differenza di approcci più focalizzati sulla riduzione dei sintomi, la CT-R si concentra sullo sviluppo dei punti di forza e della resilienza della persona, favorendo l'inserimento sociale, la gestione della vita quotidiana e lo sviluppo di obiettivi di vita.
La Terapia Familiare può aiutare a migliorare la comunicazione, ridurre il conflitto familiare e creare un ambiente di supporto stabile per il paziente. Il supporto psicosociale mira a fornire un ambiente sicuro in cui il paziente può esplorare e affrontare i suoi sintomi e le sue difficoltà.
Approcci come il potenziamento cognitivo (CET) possono essere utilizzati per imparare a notare potenziali "trigger" e migliorare memoria, attenzione e organizzazione dei pensieri.
La Terapia Breve Strategica si focalizza sulla risoluzione del problema attraverso tecniche non invasive e la creazione di "contro-deliri" calibrati, come descritto da approcci terapeutici innovativi. Questo approccio mira a intervenire sulla logica del delirio stesso, creando un doppio legame terapeutico che rompa il circolo vizioso patogeno.
La prevenzione delle future ricadute è un aspetto essenziale del trattamento. È importante che i pazienti continuino a seguire le indicazioni terapeutiche anche dopo la risoluzione dei sintomi acuti. La gestione dello stress, ad esempio, è fondamentale.
Se si osservano sintomi come autolesionismo o pensieri suicidi, la persona deve essere ricoverata in ospedale fino alla guarigione e monitorata anche dopo il recupero per evitare la possibilità di una ricaduta.
La Psicosi spiegata da uno psichiatra
Prevenzione e Futuro Intervento
La prevenzione della sindrome psicotica è fondamentale in quanto la psicosi breve può rappresentare il segnale d’allarme di disturbi mentali molto più gravi. È auspicabile quindi per il futuro che si riesca a elaborare un rigoroso protocollo valutativo che consenta di identificare e rilevare inequivocabilmente la potenziale condizione di rischio o vulnerabilità. Un intervento precoce, che integri valutazione psichiatrica, supporto psicoterapeutico e, se necessario, farmacologico, è cruciale per ridurre la durata e la gravità dei sintomi e migliorare la prognosi a lungo termine.
La ricerca continua a esplorare le sfumature del disturbo psicotico breve, incluse le differenze di genere nell'incidenza e nella presentazione dei sintomi, nonché le variazioni geografiche e culturali nell'impatto e nel trattamento. Comprendere queste diversità è essenziale per sviluppare approcci terapeutici sempre più personalizzati ed efficaci.
tags: #psicosi #psicoterapia #breve