La malattia di Parkinson (MP) è una patologia neurodegenerativa cronica e progressiva che colpisce il sistema nervoso centrale, alterando le funzioni motorie. Tuttavia, la sua complessa natura si estende ben oltre i sintomi motori classici, abbracciando un'ampia gamma di manifestazioni neuropsichiatriche che possono significativamente impattare la qualità della vita dei pazienti e dei loro caregiver. Comprendere i criteri diagnostici e le sfaccettature psicotiche di questa malattia è fondamentale per una gestione efficace.
Criteri Diagnostici della Malattia di Parkinson
La diagnosi della malattia di Parkinson è primariamente clinica, basata sull'osservazione di specifici sintomi motori. Il sospetto diagnostico sorge in presenza di un caratteristico tremore a riposo unilaterale, limitazione del movimento o rigidità. L'esame neurologico mira a identificare la bradicinesia (lentezza dei movimenti) e almeno uno degli altri sintomi cardine: rigidità e tremore a riposo. È importante notare che il tremore non è sempre presente in tutti i pazienti e, quando presente, tende a diminuire durante il movimento e durante il sonno, per poi accentuarsi in condizioni di stress emotivo o affaticamento. Tipicamente, il tremore si manifesta con un movimento "a contare monete" nelle dita e nel polso, ma può interessare anche mandibola e lingua.
La rigidità si manifesta come una resistenza al movimento passivo delle articolazioni, che può essere descritta come un effetto "a ruota dentata". La bradicinesia, invece, si traduce in una progressiva diminuzione dell'ampiezza e della velocità dei movimenti, rendendo difficili anche le attività quotidiane più semplici, come abbottonarsi una camicia o digitare. La mimica facciale può ridursi, portando a un'espressione "a maschera", e la frequenza dell'ammiccamento può diminuire. La scialorrea, ovvero un'eccessiva produzione di saliva, può rappresentare un ulteriore disagio.
L'instabilità posturale, che porta a difficoltà nel mantenere l'equilibrio, tende a manifestarsi negli stadi più avanzati della malattia. Se presente all'esordio, è necessario considerare diagnosi alternative. L'andatura è spesso caratterizzata da piccoli passi strascicati, con difficoltà nell'iniziare il movimento ("freezing") e una tendenza a un'accelerazione involontaria (festinazione). La postura tende a incurvarsi in avanti.
Per distinguere la MP da altre forme di parkinsonismo, come quello secondario (causato da farmaci, traumi o malattie cerebrovascolari) o atipico (come l'atrofia multisistemica o la paralisi sopranucleare progressiva), i medici valutano la risposta alla levodopa. Una risposta significativa e prolungata è fortemente indicativa di MP, mentre una risposta minima o assente suggerisce altre condizioni. L'imaging con ligandi della dopamina può essere utile per differenziare la MP dal parkinsonismo indotto da farmaci, ma non è in grado di distinguere tra le diverse forme degenerative di parkinsonismo.
La Fisiopatologia e l'Eziologia
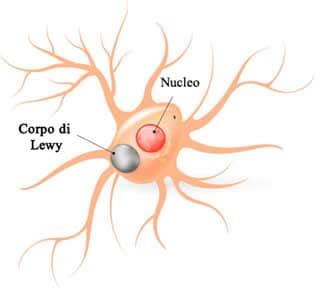
La malattia di Parkinson è caratterizzata dalla degenerazione dei neuroni che producono dopamina nella substantia nigra, una regione del tronco encefalico. Questa perdita neuronale porta a una diminuzione dei livelli di dopamina nel putamen, una parte dei gangli della base, causando i sintomi motori tipici della malattia. Il segno patologico distintivo è la presenza di corpi di Lewy, aggregati proteici contenenti alfa-sinucleina, all'interno dei neuroni. Tuttavia, l'accumulo di alfa-sinucleina può interessare anche altre aree del sistema nervoso, suggerendo che la MP possa essere una manifestazione di una sinucleinopatia sistemica più ampia.
Sebbene la MP sia stata a lungo considerata idiopatica (senza causa nota), le ricerche più recenti indicano una significativa componente genetica, che contribuisce a una percentuale non trascurabile di casi, in particolare nelle forme ad esordio giovanile o precoce. Mutazioni in geni come LRRK2 e GBA sono tra le cause genetiche più comuni. Fattori ambientali, come l'esposizione a pesticidi e monossido di carbonio, sono stati associati a un aumentato rischio, mentre il consumo di caffeina, il fumo e l'attività fisica sembrano avere un effetto protettivo.
Sintomi Non Motori e Disturbi Psichiatrici
La complessità della malattia di Parkinson emerge con la manifestazione di sintomi non motori, che spesso precedono o accompagnano i sintomi motori e possono diventare particolarmente invalidanti negli stadi avanzati. Tra questi, i disturbi psichiatrici occupano un ruolo di primo piano.
Demenza e Disturbi Cognitivi: Circa un terzo dei pazienti sviluppa demenza, solitamente nelle fasi avanzate. I predittori precoci includono difficoltà visuo-spaziali e una ridotta fluenza verbale. La disfunzione esecutiva, che compromette pianificazione, flessibilità cognitiva e capacità di iniziare azioni, è comune. La memoria può essere influenzata, in particolare nella rievocazione di informazioni apprese.
Depressione e Ansia: La depressione è estremamente comune, colpendo fino al 40% dei pazienti, e può manifestarsi con caratteristiche diverse dalla depressione comune, spesso senza psicosi o un elevato rischio suicidario. I disturbi d'ansia, inclusi attacchi di panico e fobia sociale, sono altrettanto frequenti. Questi disturbi psichiatrici possono essere intrinseci alla neurobiologia della malattia stessa o essere una reazione al dolore cronico e alla disabilità.
Disturbi del Sonno: Problemi come la nicturia e l'incapacità di girarsi nel letto possono causare insonnia. Un disturbo del comportamento durante il sonno REM, caratterizzato da vocalizzazioni e movimenti spesso violenti, è frequente e può essere un segno precoce di sinucleinopatie.
Psicosi: Allucinazioni e Deliri: La psicosi, che comprende allucinazioni (visive, uditive) e deliri (spesso di natura paranoide o di gelosia), è una complicanza significativa, che può manifestarsi in circa il 22% dei pazienti, e più frequentemente negli stadi avanzati o come effetto collaterale della terapia dopaminergica. È importante distinguere tra psicosi legate alla progressione della malattia e quelle indotte dai farmaci. Le allucinazioni possono iniziare anche nelle prime fasi, ma sono meno frequenti rispetto agli stadi successivi.

Il Ruolo della Terapia Farmacologica e gli Effetti Collaterali Psichiatrici
Il trattamento principale della malattia di Parkinson mira a ripristinare la funzione dopaminergica nel cervello con levodopa associata a carbidopa, o tramite altri farmaci come agonisti della dopamina, inibitori delle monoamino ossidasi di tipo B (MAO-B) e amantadina. Tuttavia, questi trattamenti, pur essendo efficaci nel controllare i sintomi motori, possono indurre o esacerbare disturbi psichiatrici.
I disturbi del controllo degli impulsi (ICD), come gioco d'azzardo patologico, alimentazione compulsiva, ipersessualità e shopping compulsivo, sono effetti collaterali noti, in particolare con l'uso di dopamino-agonisti. Questi comportamenti possono causare notevole stress e problematiche finanziarie e legali.
Le allucinazioni e i deliri sono effetti avversi associati a tutte le terapie dopaminergiche, ma in particolare ai dopamino-agonisti. È fondamentale un approccio attento nella gestione di questi sintomi. Se le allucinazioni sono lievi e ben tollerate, potrebbe essere sufficiente una lieve riduzione della terapia antiparkinsoniana. Nei casi più severi, si può ricorrere a farmaci antipsicotici atipici, come la quetiapina o la clozapina, che hanno minori effetti collaterali extrapiramidali rispetto ai neurolettici tradizionali. La clozapina, in particolare, si è dimostrata efficace nel migliorare i disturbi psicotici senza peggiorare la sintomatologia motoria parkinsoniana, sebbene richieda un attento monitoraggio ematologico.
La confusione diagnostica tra disturbi d'ansia o dell'umore e sintomi motori può portare a trattamenti inefficaci e potenzialmente pericolosi. Ad esempio, trattare un disturbo ansioso solo con un farmaco dopaminergico può aumentare il rischio di effetti collaterali senza risolvere il problema psicopatologico.
Approcci Terapeutici e Gestionali Integrati
La gestione della malattia di Parkinson richiede un approccio multidisciplinare che integri la terapia farmacologica con interventi non farmacologici.
Terapia Farmacologica: Oltre ai farmaci dopaminergici, antidepressivi e ansiolitici possono essere prescritti per trattare i disturbi dell'umore e dell'ansia. Tuttavia, è importante notare che molti studi sugli antidepressivi escludono i pazienti parkinsoniani, rendendo necessaria una valutazione attenta della loro efficacia e tollerabilità.
Interventi Non Farmacologici:
- Fisioterapia e Terapia Occupazionale: Essenziali per mantenere la mobilità, migliorare l'equilibrio e facilitare le attività della vita quotidiana.
- Logopedia: Utile per affrontare problemi di comunicazione verbale, deglutizione e scialorrea.
- Supporto Psicologico e Psicoterapia: La terapia cognitivo-comportamentale (CBT), il rilassamento e le tecniche di gestione dello stress sono fondamentali. I gruppi di auto-aiuto e l'informazione ai pazienti e ai caregiver giocano un ruolo cruciale nel migliorare la comprensione della malattia e nel promuovere strategie di "coping" positive.
- Consulenza Familiare: Il supporto ai familiari è essenziale, data la complessità della cura e l'impatto dei disturbi psichiatrici del paziente sulla dinamica familiare.
Imparare a gestire la fatica di colui che assiste la persona con Malattia di Parkinson
La Prospettiva Psichiatrica e la Comprensione del "Vissuto"
Dal punto di vista psichiatrico, è fondamentale considerare sia gli aspetti neurologici esterni che il "vissuto" mentale del paziente. La lentezza motoria, l'acinesia e la ridotta espressività emotiva possono mascherare una ricca vita interiore e un profondo disagio. Comprendere l'esperienza soggettiva del paziente, lo sforzo necessario per compiere anche il più semplice movimento, è essenziale per sviluppare un atteggiamento empatico e un piano di cura efficace.
La collaborazione tra neurologia e psichiatria è diventata sempre più importante per affrontare la natura olistica della malattia di Parkinson. Nuovi approcci terapeutici, migliorate tecniche di neuroimaging e una maggiore comprensione dei neurotrasmettitori coinvolti (oltre alla dopamina, anche serotonina e noradrenalina) stanno aprendo nuove strade per una gestione più completa e personalizzata.
La malattia di Parkinson, quindi, non è solo una patologia del movimento, ma un complesso intreccio di alterazioni motorie, cognitive, emotive e comportamentali che richiede un'attenzione integrata e una profonda comprensione dell'esperienza umana vissuta dai pazienti.
tags: #psicosi #malattia #di #parkinson #criteri #diagnostici