L'interazione tra la farmacologia psichiatrica e il trattamento dei disturbi di personalità rappresenta un campo complesso e in continua evoluzione. Se da un lato la ricerca ha compiuto passi da gigante nello sviluppo di farmaci sempre più mirati, dall'altro permangono interrogativi e preoccupazioni riguardo alla loro efficacia, ai loro effetti e al loro ruolo nel percorso terapeutico complessivo. Questo articolo si propone di esplorare in modo dettagliato cosa sono gli psicofarmaci, come agiscono, quali sono le loro principali categorie e, soprattutto, quale sia il loro impiego specifico e le loro implicazioni nel trattamento dei disturbi di personalità, in un'ottica di integrazione con la psicoterapia.
Cosa Sono gli Psicofarmaci e Come Funzionano nel Cervello
Gli psicofarmaci sono sostanze chimiche progettate per influenzare l'attività psichica, sia essa normale o patologica. La loro definizione, come riportato da Treccani, li descrive come “Gruppo di farmaci capaci d'influenzare l'attività psichica, normale e patologica. Sono sostanze difficilmente classificabili, perché a somiglianza di struttura molecolare e di effetti d'ordine neurologico possono corrispondere proprietà terapeutiche differenti.” Sebbene l'utilizzo di sostanze naturali con proprietà psicoattive risalga all'antichità, la psicofarmacologia moderna ha preso avvio intorno agli anni '50 del Novecento con la scoperta delle proprietà antipsicotiche della reserpina e calmanti della clorpromazina.
Il meccanismo d'azione fondamentale degli psicofarmaci si basa sulla modulazione dell'attività dei neurotrasmettitori nel cervello. Queste sostanze chimiche agiscono come messaggeri nel sistema nervoso, e uno squilibrio nella loro produzione, rilascio o ricaptazione è spesso associato a diverse condizioni psichiatriche. Farmaci come gli antidepressivi, ad esempio, intervengono sulla serotonina e sulla noradrenalina, neurotrasmettitori chiave nella regolazione dell'umore. Gli antipsicotici, invece, agiscono prevalentemente sulla dopamina, il cui eccesso è implicato nei sintomi psicotici.
È cruciale sottolineare, tuttavia, che non tutti i disturbi mentali sono riducibili a un semplice squilibrio biochimico. Le preoccupazioni psicologiche sono profondamente influenzate da eventi di vita, esperienze relazionali e schemi di pensiero appresi. Pertanto, i farmaci, pur potendo alleviare i sintomi, raramente possono risolvere la radice di un problema psicologico se utilizzati isolatamente. Usando una metafora, assumere solo farmaci senza un intervento psicoterapeutico sarebbe come cercare di curare una ferita da proiettile senza rimuovere la pallottola: si agisce sul sintomo, ma la causa del dolore persiste.
Le Principali Classificazioni degli Psicofarmaci
Gli psicofarmaci possono essere raggruppati in quattro macro-categorie principali, ognuna con indicazioni terapeutiche specifiche:
Antipsicotici: Come suggerisce il nome, questi farmaci sono principalmente indicati per il trattamento di condizioni psicotiche, come la schizofrenia, caratterizzata da deliri e allucinazioni. Alcuni antipsicotici trovano impiego anche nella stabilizzazione del tono dell'umore. Storicamente, gli antipsicotici tipici, come la clorpromazina, agivano principalmente bloccando i recettori D2 della dopamina. Gli antipsicotici atipici (di seconda generazione) presentano un'affinità maggiore anche per i recettori della serotonina, offrendo un profilo di efficacia potenzialmente migliore e minori effetti collaterali extrapiramidali. Tra questi, la clozapina è considerata un'opzione preziosa per i pazienti refrattari, sebbene richieda un monitoraggio ematologico rigoroso per il rischio di granulocitopenia.
Ansiolitici: Questi farmaci sono primariamente prescritti per i disturbi d'ansia e per contrastare gli effetti dell'astinenza da alcol o altre sostanze d'abuso. Le benzodiazepine sono tra gli ansiolitici più noti, apprezzate per la loro rapida azione sedativa e ansiolitica. Tuttavia, il loro uso prolungato è associato a rischi di dipendenza e tolleranza, rendendo la psicoterapia cognitivo-comportamentale o farmaci con un miglior rapporto rischi-benefici opzioni preferibili per il trattamento a lungo termine dell'ansia.
Antidepressivi: Utilizzati principalmente per i disturbi dell'umore, come la depressione maggiore o reattiva, gli antidepressivi hanno un'applicazione molto più ampia e possono essere impiegati nel trattamento di disturbi alimentari, disturbo ossessivo-compulsivo (DOC) e disturbo da stress post-traumatico (PTSD). La classe più diffusa è quella degli Inibitori Selettivi della Ricaptazione della Serotonina (SSRI), che agiscono aumentando la disponibilità di serotonina nel cervello. Esempi includono fluoxetina, sertralina, citalopram, paroxetina e fluvoxamina. Altre classi includono gli antidepressivi triciclici (TCA) e gli Inibitori delle Monoamino Ossidasi (IMAO), quest'ultimi meno utilizzati a causa delle restrizioni dietetiche richieste. Alcuni studi suggeriscono che gli antidepressivi SSRI possano non solo migliorare l'umore, ma anche modificare tratti di personalità come il neuroticismo e l'estroversione, rendendo i pazienti depressi meno inclini a pensieri negativi e più orientati verso l'esterno.
Stabilizzatori del tono dell'umore: Questi farmaci sono impiegati nel trattamento dei disturbi dell'umore caratterizzati da importanti oscillazioni timiche, come la ciclotimia e il disturbo bipolare. Il litio è uno dei trattamenti storici ed efficaci, richiedendo un monitoraggio costante della litiemia. Altri stabilizzatori includono la carbamazepina e il valproato, che, sebbene efficaci, possono presentare effetti collaterali più rari ma gravi, come inibizione della produzione di cellule ematiche o problemi dermatologici. La lamotrigina si è dimostrata utile nella prevenzione degli episodi depressivi del disturbo bipolare.
Come funzionano gli ANTIDEPRESSIVI?
L'Uso degli Psicofarmaci nei Disturbi di Personalità
Il trattamento dei disturbi di personalità è storicamente considerato una delle aree più complesse della psichiatria. La loro natura pervasiva e la difficoltà nell'individuare bersagli sintomatologici precisi hanno a lungo privilegiato approcci psicoterapeutici intensivi. Tuttavia, negli ultimi due decenni, le nuove acquisizioni cliniche e biologiche hanno stimolato lo sviluppo di modelli teorici che supportano un ruolo più definito per la farmacoterapia.
Gli approcci farmacologici ai disturbi di personalità possono essere categorizzati in tre modi principali:
- Trattamento diretto del disturbo di personalità: Basato sull'assunto che i farmaci possano agire direttamente sulle alterazioni neurobiologiche sottostanti ai tratti maladattativi.
- Trattamento dei cluster sintomatologici nucleari: Un approccio dimensionale che mira a quattro dimensioni chiave: organizzazione cognitiva/percettiva, controllo del comportamento, stabilità affettiva e soppressione dell'ansia.
- Trattamento dei disturbi di Asse I in comorbilità: Sfrutta l'alta frequenza di disturbi d'ansia, depressivi o dell'umore che coesistono con i disturbi di personalità. La remissione di questi disturbi di Asse I può portare a un miglioramento della psicopatologia del disturbo di personalità.
Le dimensioni sintomatologiche considerate cruciali nel trattamento dei disturbi di personalità includono:
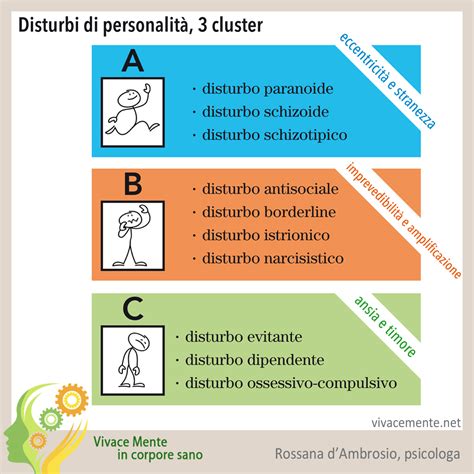
Organizzazione cognitiva/percettiva: Correlata ai disturbi del Cluster A (paranoide, schizoide, schizotipico), si riferisce alla capacità di elaborare informazioni e interagire con l'ambiente. Alterazioni possono manifestarsi con sintomi psicotici transitori, sospettosità e pensiero magico.
Impulsività/aggressività: Presente in particolare nel Cluster B (borderline, antisociale, istrionico, narcisistico), si caratterizza per una bassa soglia di risposta, disinibizione e comportamenti aggressivi.
Instabilità affettiva: Un criterio diagnostico chiave per il disturbo borderline di personalità (DBP), si manifesta con rapide oscillazioni dell'umore, rabbia intensa e difficoltà nel mantenere un'autostima stabile.
Ansia/inibizione: Associata ai disturbi del Cluster C (evitante, dipendente, ossessivo-compulsivo), riflette una reazione eccessiva a pericoli percepiti o alle conseguenze di un comportamento, portando a inibizione e evitamento.
Farmacoterapia nei Disturbi di Personalità Specifici
Disturbo Borderline di Personalità (DBP): Pur richiedendo un intervento psicoterapeutico psicodinamico, il DBP è uno dei disturbi di personalità che più frequentemente beneficia del trattamento farmacologico. Gli SSRI sono considerati di prima linea per la disregolazione affettiva, la rabbia e l'ansia, mostrando un favorevole profilo di effetti collaterali e un basso rischio in caso di overdose. In caso di risposta incompleta, si possono considerare altri antidepressivi o il potenziamento con neurolettici a basse dosi o benzodiazepine a lunga emivita per l'ansia prominente. Gli stabilizzatori dell'umore (litio, valproato, carbamazepina) sono impiegati per i sintomi impulsivo-aggressivi, sebbene le evidenze empiriche siano ancora in fase di consolidamento. Gli antipsicotici atipici (clozapina, olanzapina, risperidone) sono considerati per i sintomi cognitivo-percettivi, l'aggressività refrattaria o i comportamenti autolesivi, soprattutto in presenza di sintomi simil-psicotici transitori. È importante notare che la bassa aderenza ai trattamenti farmacologici è una sfida significativa nel DBP, spesso complicata dall'abuso di sostanze.
Disturbi del Cluster A (Paranoide, Schizoide, Schizotipico): Per il disturbo schizotipico, gli antipsicotici atipici a basse dosi possono essere utili per gestire i sintomi cognitivo-percettivi e l'ansia. Per i disturbi paranoide e schizoide, gli antidepressivi e, in alcuni casi, gli antipsicotici atipici possono essere prescritti per sintomi specifici come ansia o sospettosità.
Disturbi del Cluster B (Antisociale, Narcisistico, Istrionico): Per il disturbo antisociale, la gestione farmacologica è complessa e spesso secondaria agli interventi psicoterapeutici, con l'uso di antidepressivi e stabilizzatori dell'umore per gestire impulsività o sintomi affettivi. Per i disturbi narcisistico e istrionico, la psicoterapia psicodinamica è il trattamento di elezione, con un ruolo farmacologico limitato e mirato a sintomi specifici o disturbi comorbidi.
Disturbi del Cluster C (Evitante, Dipendente, Ossessivo-Compulsivo): Gli SSRI sono spesso prescritti per i disturbi evitante e ossessivo-compulsivo, per trattare ansia, depressione e sintomi ossessivi. Per il disturbo dipendente, la psicoterapia è centrale, con un uso farmacologico limitato a disturbi comorbidi.

Rischi, Effetti Collaterali e la Necessità di Supervisione Medica
La paura degli effetti collaterali degli psicofarmaci è una preoccupazione comune e comprensibile. Come ogni farmaco, anche gli psicofarmaci possono presentare effetti indesiderati, sia a breve che a lungo termine. Questi variano ampiamente a seconda della molecola, del dosaggio e della risposta individuale, e possono includere: disfunzioni sessuali, tachicardia, secchezza delle fauci, costipazione, vertigini, ansia, insonnia, variazioni del peso corporeo, stanchezza, sonnolenza, deficit mnemonici, rash cutanei e ipotensione.
È fondamentale ribadire che l'assunzione di psicofarmaci deve avvenire sempre e solo sotto l'attenta e costante supervisione di un medico. Solo uno specialista (psichiatra, neuropsichiatra, neurologo o medico di base in determinate circostanze) è autorizzato a prescrivere questi farmaci, dopo un'accurata diagnosi. Psicologi e psicoterapeuti, pur essendo figure cruciali nella valutazione della necessità di un consulto medico e nella collaborazione terapeutica, non hanno la facoltà di prescrivere farmaci.
Un raro ma importante effetto collaterale è l'effetto paradosso, in cui si manifestano effetti indesiderati opposti a quelli attesi. In caso di sua insorgenza, è imperativo allertare immediatamente il proprio medico.
Un'altra preoccupazione è la potenziale dipendenza. Sebbene alcuni psicofarmaci, come le benzodiazepine, presentino un rischio più elevato, una gestione attenta e la graduale riduzione delle dosi sotto controllo medico possono mitigare questo rischio.
Interrompere bruscamente una terapia farmacologica è fortemente sconsigliato. Può portare a sintomi da sospensione, a un peggioramento del disturbo originale o a ricadute. La sospensione deve sempre essere concordata con il medico, che guiderà il paziente attraverso una progressiva riduzione del dosaggio.
Come funzionano gli ANTIDEPRESSIVI?
Psicoterapia e Psicofarmaci: Un'Alleanza per il Benessere Integrato
Quando i sintomi psichici diventano invalidanti, come nel caso di forte ansia, attacchi di panico o disturbi dell'umore, può essere difficile trovare le energie per intraprendere un percorso psicoterapeutico. In questi scenari, gli psicofarmaci possono agire come un prezioso alleato, alleviando i sintomi più debilitanti e creando lo spazio mentale e la stabilità emotiva necessari per un lavoro terapeutico più profondo ed efficace.
Numerosi studi hanno dimostrato l'efficacia della combinazione di psicoterapia e farmacoterapia. Ad esempio, la terapia cognitivo-comportamentale (TCC) associata a farmaci mirati tende a migliorare significativamente i sintomi del disturbo da attacchi di panico e di altri disturbi d'ansia.
L'obiettivo finale di un percorso integrato è spesso quello di raggiungere un equilibrio tale da poter ridurre gradualmente, o persino eliminare, la necessità del supporto farmacologico. La psicoterapia, infatti, mira a fornire strumenti duraturi nel tempo, con un'efficacia a lungo termine che si dimostra fondamentale per prevenire le ricadute.
Se la sofferenza psicologica sta avendo un impatto significativo sulla propria vita, il primo passo è rivolgersi a un professionista della salute mentale. Uno psicologo o psicoterapeuta può aiutare a fare chiarezza, definire il problema e valutare, insieme al paziente, se un consulto psichiatrico per un'eventuale terapia farmacologica possa essere un passo utile nel percorso di cura. Affrontare questi temi con un professionista può anche aiutare a superare la paura degli psicofarmaci, riconoscendoli come uno strumento, e non come un segno di debolezza.
È importante sottolineare che, in circa il 30% dei casi di disagio psichico, gli psicofarmaci possono essere fondamentali, agendo come veri e propri salvavita. Tuttavia, nel restante 70% dei casi, essi svolgono un ruolo iniziale, facilitando il percorso verso un nuovo equilibrio, che la psicoterapia aiuterà a consolidare e rendere autonomo.

Considerazioni Finali sull'Uso dei Farmaci nei Disturbi di Personalità
Il trattamento dei disturbi di personalità, in particolare, richiede un approccio olistico e personalizzato. Mentre la psicoterapia mira a modificazioni strutturali e relazionali profonde, la farmacoterapia può offrire un supporto cruciale per la gestione dei sintomi più acuti e per stabilizzare il quadro clinico, rendendo il paziente più ricettivo ed efficace nel percorso psicoterapeutico.
La ricerca continua a esplorare le intersezioni tra neurobiologia e psicopatologia, con l'obiettivo di sviluppare terapie sempre più precise e personalizzate. Comprendere il ruolo, i benefici e i potenziali rischi degli psicofarmaci è essenziale per operare scelte terapeutiche consapevoli e per promuovere un benessere psicologico duraturo. La collaborazione tra paziente, psichiatra e psicoterapeuta rimane la chiave per navigare questo complesso panorama e costruire un percorso di cura su misura.
tags: #psicofarmaci #per #disturbo #personalita