Il disturbo bipolare, noto in passato come sindrome maniaco-depressiva o depressione bipolare, e comunemente chiamato bipolarismo o bipolarità, rappresenta una condizione complessa che colpisce milioni di persone in tutto il mondo. Si tratta di un disturbo dell'umore caratterizzato dall'alternanza tra episodi di marcata eccitazione (mania o ipomania) e episodi di profonda depressione. Questa "montagna russa di emozioni" può alterare radicalmente la vita di chi ne soffre, influenzando pensieri, comportamenti e capacità di funzionamento quotidiano.
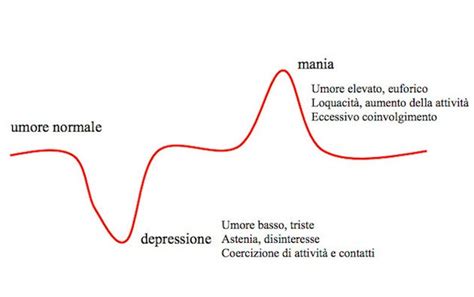
Comprendere lo Spettro Bipolare
È fondamentale comprendere che il disturbo bipolare non è una condizione monolitica, ma si manifesta lungo uno spettro. Le oscillazioni fisiologiche dell'umore, dalla tristezza alla gioia, sono esperienze comuni e quotidiane, spesso scatenate da eventi esterni. Nei disturbi dell'umore, tuttavia, questi meccanismi fisiologici sono alterati: i cambiamenti dell'umore diventano patologici, diventando imprevedibili, incontrollabili, prolungati, estremi ed eccessivi.
Le emozioni di una persona affetta da disturbo bipolare possono passare rapidamente da un profondo stato depressivo a un'eccitazione smodata, senza una ragione apparente. Nella fase maniacale, il disturbo si manifesta tipicamente in forme di disinibizione esasperata e in altri comportamenti eccessivi e socialmente inappropriati. Al contrario, le fasi depressive possono essere così gravi da portare anche ad episodi di autolesionismo.
Il disturbo bipolare II, ad esempio, è caratterizzato dalla presenza di episodi depressivi e di almeno un episodio ipomaniacale. La ciclotimia, invece, rappresenta un disturbo cronico degli affetti fluttuante con deviazioni verso sintomi ipomaniacali o subdepressivi. La gamma di condizioni di accompagnamento è ampia e va dalle dipendenze da sostanze, al panico e all'ansia, alle compulsioni e ad altri disturbi psichiatrici.
I Sintomi: Due Poli Opposti
Il disturbo bipolare si manifesta con due poli opposti di sintomi:
Fasi Maniacali (o Ipomaniacali): In queste fasi, l'umore e l'energia sono eccessivamente elevati. I sintomi tipici includono:
- Umore insolitamente euforico o estremamente irritabile: La persona si sente eccessivamente felice, energica e "invincibile", oppure è facilmente irritabile e aggressiva.
- Aumento dell'energia e dell'attività: Un'eccessiva loquacità, irrequietezza motoria, aumento delle attività sociali, lavorative o sessuali.
- Riduzione del bisogno di sonno: Sentirsi riposati dopo poche ore di sonno.
- Pensieri accelerati e fuga di idee: La mente corre velocemente, con un flusso incessante di pensieri e idee, a volte così rapido da rendere difficile seguire un filo logico.
- Sopravvalutazione delle proprie capacità: Sentirsi eccezionalmente dotati, potenti o importanti (deliri di grandiosità).
- Comportamenti impulsivi e rischiosi: Maggiore propensione a spese eccessive, investimenti avventati, comportamenti sessuali a rischio o uso di sostanze.
- Sintomi psicotici: Nelle fasi maniacali più gravi, possono comparire deliri (come credere di avere poteri speciali o di essere perseguitati) o allucinazioni, con conseguente perdita del contatto con la realtà.
Un episodio maniacale completo dura solitamente almeno una settimana ed è abbastanza intenso da compromettere seriamente il funzionamento quotidiano. L'ipomania, una forma più lieve, presenta sintomi simili ma di minore intensità e durata (almeno quattro giorni), senza alterare in modo così drastico la vita quotidiana.

Fasi Depressive: L'episodio depressivo rappresenta l'opposto della mania, caratterizzato da profonda tristezza e apatia. I sintomi tipici includono:
- Umore depresso e disperazione: Tristezza profonda, senso di vuoto, pessimismo estremo e perdita di speranza verso il futuro.
- Perdita di interesse o piacere: Mancanza di interesse nelle attività che prima procuravano gioia.
- Alterazioni dell'appetito e del peso: Perdita o aumento significativo di peso, o cambiamenti nell'appetito.
- Disturbi del sonno: Insonnia (difficoltà ad addormentarsi o a mantenere il sonno) o ipersonnia (eccessiva sonnolenza).
- Affaticamento e mancanza di energia: Sentirsi costantemente stanchi e spossati.
- Sentimenti di inutilità o colpa eccessiva: Autocritica severa e senso di colpa sproporzionato.
- Difficoltà di concentrazione e indecisione: Problemi nel prendere decisioni e nel mantenere l'attenzione.
- Pensieri di morte o suicidio: Nei casi più gravi, compaiono pensieri ricorrenti di voler morire, idee suicidarie o gesti di autolesionismo.
Le fasi depressive tendono ad essere più lunghe delle maniacali (possono protrarsi per diverse settimane o mesi) e spesso causano una sofferenza profonda.
Stati Misti: In alcuni casi particolari, la persona può sperimentare stati misti, in cui sintomi depressivi e maniacali si presentano simultaneamente. Ad esempio, un umore triste ma con pensieri frenetici e forte agitazione. Questo può risultare particolarmente rischioso, perché l'energia dell'episodio "alto" unita ai pensieri cupi della depressione aumenta il pericolo di gesti impulsivi.
È importante sottolineare che non si tratta di normali alti e bassi emotivi: nel disturbo bipolare gli sbalzi d'umore sono molto più intensi e duraturi, al punto da compromettere la capacità di svolgere le normali attività quotidiane.

Le Cause: Una Complessa Interazione di Fattori
Le cause esatte del disturbo bipolare non sono ancora completamente note, ma gli studi suggeriscono che si tratti di una condizione multifattoriale, in cui interagiscono elementi genetici, biologici e ambientali.
Componente Biologica e Genetica: Il disturbo bipolare è tra i disturbi psichiatrici con maggiore ereditarietà. Avere un parente stretto (genitore o fratello) affetto da bipolarismo aumenta significativamente la probabilità di svilupparlo. Si ipotizza che determinate alterazioni nei circuiti cerebrali che modulano e regolano il tono dell'umore, l'affettività e gli impulsi giochino un ruolo cruciale. Gli studi di neuroimaging hanno mostrato anomalie in aree cerebrali chiave per la regolazione delle emozioni, come la corteccia prefrontale e il sistema limbico. Le varianti genetiche identificate sono spesso collegate alla regolazione dei neurotrasmettitori, come la serotonina e la dopamina, sostanze fondamentali per la stabilità dell'umore.
Fattori Ambientali e Psicologici: Oltre alla vulnerabilità genetica, entrano in gioco fattori di rischio ambientali e psicologici. Eventi stressanti o traumatici, come lutti, perdite di lavoro, conflitti relazionali gravi, abusi o altre esperienze destabilizzanti, possono agire da trigger, scatenando un episodio in una persona predisposta. Cambiamenti importanti nello stile di vita, come la privazione prolungata di sonno, il jet lag o alterazioni dei ritmi sonno-veglia, possono innescare episodi maniacali. Anche le fluttuazioni stagionali possono avere un impatto.
Uso di Sostanze e Farmaci: L'uso di sostanze psicoattive, come alcol e droghe, rappresenta un ulteriore fattore di rischio, potendo peggiorare il decorso del disturbo e precipitare nuovi episodi. Spesso, chi soffre di bipolarità sviluppa anche problemi di abuso di sostanze nel tentativo maldestro di "autocurarsi". Inoltre, l'uso di alcuni farmaci senza supervisione medica, come gli antidepressivi prescritti da soli (senza uno stabilizzatore dell'umore), può talvolta provocare un "viraggio" in mania o ipomania in soggetti bipolari.
In sintesi, il disturbo bipolare nasce da una complessa combinazione di vulnerabilità biologica e fattori di stress esterni. Non è colpa di chi ne soffre né qualcosa che si possa semplicemente "superare con la forza di volontà".
Differenze tra Ciclotimia, Disturbo Bipolare tipo 1 e tipo 2
Diagnosi e Trattamento: Un Percorso Multidisciplinare
La diagnosi del disturbo bipolare è complessa e spesso avviene tardivamente. Molte persone bipolari vengono erroneamente diagnosticate come affette da depressione unipolare e trattate solo con antidepressivi, il che può peggiorare la condizione. È fondamentale che i medici prendano in seria considerazione i sintomi della mania (umore inadeguatamente elevato, aumento dell'impulso, pensiero accelerato e sopravvalutazione di sé) durante la valutazione.

La Diagnosi: Riconoscere di avere bisogno di aiuto è un passo fondamentale ma spesso difficile. La persona in fase maniacale potrebbe non percepire il proprio comportamento come problematico, mentre durante la depressione potrebbe pensare che nulla potrà aiutarla. Segnali d'allarme includono sbalzi d'umore marcati e persistenti che interferiscono con il funzionamento quotidiano, episodi di umore così euforico o irritabile da portare a comportamenti rischiosi, o episodi di depressione profonda con pensieri suicidari. In caso di idee suicidarie o comportamenti autolesivi, o se l'episodio maniacale comporta perdita del giudizio al punto da mettere in pericolo sé o gli altri, è necessario cercare aiuto immediato, anche recandosi al Pronto Soccorso. Una valutazione psichiatrica approfondita è essenziale per ottenere una diagnosi corretta e impostare un percorso di cura su misura.
Terapia Farmacologica: I farmaci sono spesso indispensabili per stabilizzare l'umore nelle fasi acute e prevenire nuovi episodi. Gli stabilizzatori dell'umore costituiscono la pietra angolare del trattamento. Il litio è uno dei farmaci più classici ed efficaci, ma anche alcuni farmaci anticonvulsivanti (come valproato e lamotrigina) sono comunemente utilizzati. Nelle fasi maniacali o in presenza di sintomi psicotici, si ricorre agli antipsicotici atipici. Gli antidepressivi vanno usati con estrema cautela, sempre sotto stretto controllo medico e associati a uno stabilizzatore, per evitare il rischio di indurre una fase maniacale. La gestione farmacologica è altamente personalizzata, richiedendo spesso prove e aggiustamenti per trovare la terapia ottimale con il minimo di effetti collaterali.
Psicoterapia e Supporto Psicologico: Affiancare alla terapia farmacologica un percorso psicoterapeutico migliora notevolmente gli esiti. La Terapia Cognitivo-Comportamentale (CBT) aiuta a riconoscere i pensieri disfunzionali e a sviluppare strategie di gestione. La psicoeducazione insegna al paziente e ai familiari a conoscere la malattia, riconoscere i segnali precoci e adottare comportamenti protettivi. La terapia interpersonale e dei ritmi sociali aiuta a mantenere regolarità nello stile di vita e nelle relazioni. La terapia familiare è preziosa per coinvolgere i cari nel sostegno al paziente.
Stile di Vita e Auto-Gestione: L'adozione di uno stile di vita equilibrato è parte integrante del trattamento. Mantenere un ritmo sonno-veglia regolare e sufficiente, seguire una dieta sana ed equilibrata, praticare attività fisica moderata e regolare, ridurre lo stress e mantenere routine quotidiane costanti sono strategie fondamentali. Molti pazienti imparano a riconoscere in anticipo i campanelli d'allarme di una fase incipiente e ad agire prontamente per prevenirne o attenuarne la gravità.

Vivere con il Disturbo Bipolare: Sfide e Opportunità
Convivere con il disturbo bipolare presenta sfide significative, ma con il giusto supporto e le strategie adeguate, è possibile condurre una vita piena e soddisfacente. L'Associazione Italiana Bipolari (AIBP), nata dall'ispirazione di un gruppo di auto mutuo aiuto, si propone di fornire informazioni affidabili, creare una rete di sostegno emotivo e operare con trasparenza, coinvolgendo attivamente gli utenti e collaborando con altre associazioni.
Differenze tra Ciclotimia, Disturbo Bipolare tipo 1 e tipo 2
La gestione di una diagnosi e dei farmaci per una condizione di salute mentale può essere una sfida, ma con il supporto adeguato e le strategie appropriate, le persone possono gestire efficacemente la loro salute mentale. È fondamentale superare lo stigma e la paura del giudizio, poiché il disturbo bipolare è trattabile.
Strategie pratiche per mantenere l'equilibrio includono:
- Mantenere un equilibrio tra vita lavorativa e vita privata: Dosare le energie tra lavoro, studio e tempo libero, evitando sovraccarichi di impegni.
- Coltivare relazioni positive e una rete di supporto: Avere persone con cui parlare apertamente offre un aiuto prezioso e può aiutare a riconoscere segnali precoci.
- Seguire una dieta sana ed equilibrata: Privilegiare cibi nutrienti e limitare gli eccessi.
- Fare esercizio fisico in modo regolare: L'attività fisica apporta benefici nel migliorare l'umore, ridurre l'ansia e promuovere un sonno regolare.
- Garantirsi un sonno regolare e sufficiente: Stabilire orari costanti per andare a dormire e svegliarsi è cruciale.
- Pratiche di mindfulness e meditazione: Aumentano la consapevolezza dei propri stati interni e insegnano a riportare l'attenzione al presente.
- Tenere un diario dell'umore: Annotare quotidianamente stato emotivo, ore di sonno ed eventi può aiutare a individuare schemi e campanelli d'allarme personali.
Non esiste ad oggi una "cura definitiva" che elimini per sempre il disturbo bipolare, in quanto è una condizione tendenzialmente cronica. Tuttavia, ci sono ottime prospettive di stabilizzazione: molte persone con disturbo bipolare, seguendo le terapie e le indicazioni mediche, riescono a trascorrere lunghi periodi senza sintomi o con sintomi molto lievi, portando avanti una vita piena e soddisfacente. L'assistenza a lungo termine delle persone bipolari, oltre alla gestione delle crisi, può essere un'esperienza interessante e reciprocamente arricchente per medici e pazienti, poiché le persone bipolari, se riescono ad accettare la loro malattia, sono esperti curiosi e competenti.