La metformina, farmaco di riferimento nel trattamento del diabete mellito di tipo 2 da oltre sessant'anni, continua a dimostrare la sua straordinaria attualità e versatilità. Nonostante l'introduzione di numerosi farmaci più recenti, la metformina rimane una pietra miliare nelle terapie antidiabetiche, raccomandata dalle principali linee guida internazionali come trattamento di prima scelta. La sua efficacia, il profilo di sicurezza consolidato e i benefici che vanno ben oltre il controllo glicemico la rendono un farmaco "evergreen", capace di riservare ancora molte sorprese e di aprire nuove prospettive terapeutiche.
Origini e Storia di un Farmaco Rivoluzionario
Le radici della metformina affondano nel Medioevo, con l'utilizzo della galenina, un composto estratto dalla pianta erbacea Galega officinalis (capraggine o "fava dell'asina"). Questa pianta era impiegata per alleviare sintomi simili a quelli del diabete e per stimolare la produzione di latte negli animali. La sintesi chimica della metformina, o più precisamente del dimetilbiguanide, avvenne nel 1922 ad opera di Emil Werner e James Bell. Tuttavia, fu solo nel 1929 che Karl Slotta dimostrò la sua capacità di abbassare la glicemia nei ratti e nei conigli, un potenziale terapeutico che all'epoca non suscitò un immediato interesse medico.
La riscoperta avvenne casualmente durante la Seconda Guerra Mondiale, nelle Filippine, dove alcuni medici notarono che farmaci simili alla metformina, utilizzati per trattare influenza e malaria, riuscivano anche a ridurre la glicemia nei pazienti. La svolta decisiva si ebbe nel 1957, quando il medico francese Jean Sterne iniziò a impiegare la metformina su pazienti diabetici, ottenendo risultati eccellenti e battezzando il farmaco "Glucophage", ovvero "mangiatore di glucosio". Negli anni '60-'90, mentre altre biguanidi venivano ritirate dal commercio per gravi effetti collaterali, la metformina si distinse per la sua sicurezza e rimase disponibile, venendo approvata rapidamente in Europa e, infine, negli USA nel 1994.
Un momento cruciale nella sua storia fu rappresentato dallo studio UKPDS (United Kingdom Prospective Diabetes Study) nel 1998. Questo imponente studio scientifico, condotto per oltre un decennio su pazienti con diabete di tipo 2, confermò che la metformina non solo abbassava la glicemia senza causare aumento di peso o ipoglicemie, ma offriva anche significativi benefici cardiovascolari e aumentava la sopravvivenza a lungo termine. Questi risultati, ripetutamente confermati dalla pratica clinica reale e da ulteriori follow-up, consolidarono la metformina come farmaco cardine nel trattamento del diabete di tipo 2.

Meccanismo d'Azione: Un Approccio Multidimensionale
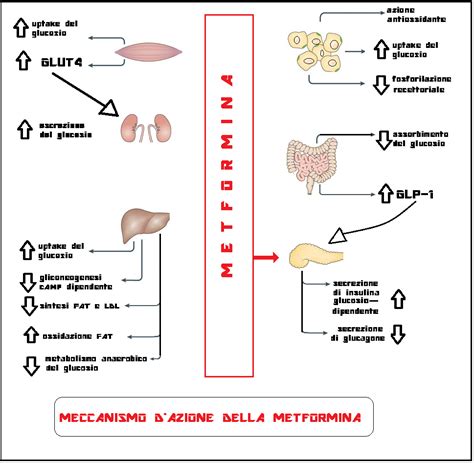
La metformina agisce attraverso molteplici meccanismi per controllare la glicemia, andando oltre la semplice riduzione dello zucchero nel sangue. Il suo principale meccanismo d'azione consiste nella riduzione della produzione epatica di glucosio (inibendo la gluconeogenesi) e nel miglioramento della sensibilità all'insulina, facilitando così l'assorbimento del glucosio da parte delle cellule muscolari. A differenza di altri farmaci, la metformina non agisce direttamente sul pancreas né stimola la secrezione di insulina, il che significa che non comporta un rischio di ipoglicemia quando utilizzata in monoterapia.
I meccanismi cellulari alla base dei suoi numerosi effetti benefici, pur essendo oggetto di studio continuo, sono stati in parte chiariti. Dopo l'assunzione orale, la metformina entra nelle cellule epatiche grazie al trasportatore OCT1 e si accumula nei mitocondri, dove blocca il complesso I. Questo processo porta all'attivazione della proteina chinasi AMPK (AMP-activated protein kinase), un regolatore chiave del metabolismo energetico. L'attivazione dell'AMPK innesca una serie di effetti benefici: un miglior utilizzo del glucosio nei muscoli, una riduzione della produzione epatica di zucchero, una diminuzione della sintesi di grassi (lipogenesi) e un aumento della loro degradazione (lipolisi).
A livello intestinale, la metformina riduce l'assorbimento del glucosio e promuove il trasporto del lattato verso il fegato. Studi recenti suggeriscono inoltre che possa stimolare l'azione del GLP-1 (un ormone intestinale che regola il metabolismo glicemico) e favorire l'utilizzo del glucosio da parte delle cellule intestinali. Il tratto gastrointestinale è oggi considerato un sito d'azione cruciale, dove la metformina può modificare la flora intestinale e attivare AMPK, con effetti sia metabolici che ipoglicemizzanti.
Inoltre, la metformina mostra azioni benefiche che vanno oltre il metabolismo glucidico. Riduce lo stress ossidativo, migliora la funzione endoteliale a livello cardiovascolare e può aumentare la sensibilità delle cellule tumorali alla chemioterapia. Sono state inoltre osservate azioni regolatorie sull'infiammazione del sistema nervoso, suggerendo un potenziale ruolo nei disturbi neurodegenerativi.
Utilizzo Clinico: Dal Diabete a Nuove Frontiere
La metformina è il farmaco di elezione per il trattamento del diabete mellito di tipo 2, in quanto quasi sempre il primo farmaco prescritto in monoterapia, in combinazione con un cambiamento dello stile di vita che includa una dieta equilibrata e attività fisica moderata e regolare. L'obiettivo è quello di migliorare il controllo glicemico, ridurre il rischio di complicanze micro- e macrovascolari e aumentare la sopravvivenza a lungo termine.
Prevenzione del Diabete
La metformina non è utile solo per trattare il diabete conclamato, ma può svolgere un ruolo importante anche nella sua prevenzione. Numerose ricerche, come lo studio Diabetes Prevention Program (DPP), hanno confermato che, se associata a uno stile di vita sano, la metformina è in grado di rallentare o addirittura impedire la trasformazione del prediabete (una condizione in cui la glicemia è alterata ma non ancora diabetica) in diabete vero e proprio.
Sindrome dell'Ovaio Policistico (PCOS)
Un altro ambito in cui la metformina è diventata un farmaco chiave è la sindrome dell'ovaio policistico (PCOS), un disturbo ormonale molto diffuso nelle giovani donne. La metformina agisce efficacemente riducendo l'insulino-resistenza, che è spesso la causa principale di questa sindrome, migliorando il quadro ormonale e alleviando i sintomi.
Potenziale Ruolo Anticancro e Anti-invecchiamento
Studi epidemiologici hanno evidenziato un beneficio inaspettato della metformina: la capacità di ridurre il rischio di sviluppare alcuni tumori, in particolare quelli del tratto intestinale, e di migliorare la prognosi dei pazienti diabetici affetti da queste patologie. Sono in corso ulteriori studi clinici per approfondire il possibile ruolo della metformina nella prevenzione e cura del cancro.
Inoltre, dati preliminari provenienti da studi sugli animali e da osservazioni cliniche indicano che la metformina potrebbe avere un interessante effetto anti-invecchiamento, influenzando positivamente il metabolismo e riducendo i processi infiammatori che accelerano l'invecchiamento cellulare. Progetti di ricerca come lo studio TAME ("Targeting Aging with Metformin") stanno valutando queste promettenti prospettive.
Altri Usi e Ricerche in Corso
La metformina ha dimostrato efficacia come agente antimicrobico in pazienti con tubercolosi e ha migliorato la sopravvivenza in topi infettati con Trypanosomiasis cruzi. Studi in vitro hanno evidenziato la sua attività contro T. spiralis, S. aureus e P. aeruginosa. La sua capacità di ridurre la mortalità per malattie cardiovascolari sembra essere indipendente dai suoi effetti anti-iperglicemici, suggerendo ulteriori proprietà cardioprotettive.
Metformina: gli effetti collaterali spiegati in modo chiaro
Gestione Terapeutica: Dosaggio, Assunzione e Avvertenze
La metformina è disponibile in compresse a rilascio immediato o prolungato e deve essere assunta per via orale. La dose terapeutica raccomandata negli adulti è generalmente compresa tra 1500 e 3000 mg al giorno, suddivisa in 2-3 somministrazioni. Per ridurre i disturbi gastrointestinali, è consigliabile iniziare con dosi più basse (500-1000 mg al giorno) e aumentarle gradualmente nelle settimane successive. L'assunzione durante o subito dopo i pasti può aiutare a minimizzare gli effetti collaterali digestivi.
L'effetto ipoglicemizzante della metformina inizia rapidamente nel giro di pochi giorni, ma l'efficacia massima viene raggiunta solitamente entro 2-3 mesi. La metformina può essere combinata con altri farmaci antidiabetici orali e con l'insulina, permettendo di raggiungere un adeguato controllo glicemico con dosi ridotte di insulina e migliorando il profilo metabolico complessivo.

Effetti Collaterali, Rischi e Controindicazioni
Come ogni principio attivo, anche la metformina può causare effetti indesiderati, sebbene non tutti i pazienti li manifestino o li manifestino nello stesso modo. Gli effetti collaterali più comuni, che tendono a diminuire con il tempo, sono di natura gastrointestinale: nausea, vomito, diarrea, dolori addominali e perdita di appetito. In alcuni pazienti si può anche verificare un'alterazione del gusto.
La complicanza più rara ma grave è l'acidosi lattica, che può insorgere in seguito a insufficienza renale acuta, insufficienza cardiaca o respiratoria, o in condizioni di ipossia. I sintomi includono affaticamento estremo, respiro corto, ipotermia e dolori muscolari. In caso di sovradosaggio o comparsa di questi sintomi, è necessario ricorrere immediatamente a cure mediche ospedaliere.
Un aspetto spesso sottovalutato del trattamento a lungo termine con metformina è il deficit di vitamina B12 (cobalamina). L'uso prolungato del farmaco può ridurre l'assorbimento di questa vitamina, con il rischio di anemia macrocitica e neuropatia periferica. Il controllo dei livelli di vitamina B12 tramite esami del sangue è raccomandato, soprattutto in caso di terapia prolungata.
La metformina è controindicata in caso di insufficienza renale avanzata (eGFR inferiore a 30 ml/min/1,73 m²), insufficienza cardiaca o respiratoria grave, o qualsiasi condizione che comporti un aumentato rischio di ipossia. È inoltre necessario prestare cautela nell'uso concomitante con mezzi di contrasto radiografici iodati e con farmaci che possono compromettere la funzione renale. La metformina viene generalmente sospesa in gravidanza, sebbene alcuni studi ne suggeriscano la sicurezza in casi selezionati.
Interazioni Farmacologiche e Considerazioni Speciali
L'assunzione concomitante di metformina con altri farmaci richiede attenzione. In particolare, l'uso con inibitori di pompa protonica (PPI), come l'omeprazolo, può aumentare il rischio di deficit di vitamina B12. È importante informare il medico riguardo a tutti i farmaci assunti, inclusi quelli da banco e integratori, per prevenire potenziali interazioni.
La cosomministrazione con farmaci che possono influire negativamente sulla funzione renale (come antipertensivi, diuretici, FANS) richiede particolare cautela a causa dell'aumentato rischio di acidosi lattica. Allo stesso modo, l'uso concomitante con altri farmaci antidiabetici che possono causare ipoglicemia (sulfoniluree, insulina, meglitinidi) richiede un attento monitoraggio glicemico. L'uso di alcol non è raccomandato a causa dell'aumentato rischio di acidosi lattica.
Nei pazienti con funzionalità renale compromessa (eGFR compresa tra 59 e 30 ml/min), i rischi e i benefici dell'eventuale trattamento con metformina devono essere valutati con attenzione. La funzionalità renale deve essere monitorata regolarmente. Nei pazienti con insufficienza cardiaca cronica stabile, la metformina può essere utilizzata con un attento monitoraggio cardiaco e renale.
Per quanto riguarda la popolazione pediatrica, la metformina può essere utilizzata in bambini e adolescenti a partire dai 10 anni di età, previa conferma della diagnosi di diabete mellito di tipo 2. Non sono stati rilevati effetti significativi sulla crescita e sulla pubertà durante studi clinici controllati di un anno, ma mancano dati a lungo termine.

Alternative alla Metformina
La metformina è un farmaco unico nella sua azione. Nel caso di intolleranza o controindicazioni, esistono diverse classi di farmaci antidiabetici alternativi, tra cui gli inibitori della dipeptidil-peptidasi 4 (DPP-4), gli inibitori del trasportatore sodio-glucosio di tipo 2 (SGLT-2), gli agonisti del recettore del GLP-1, le sulfoniluree e l'insulina. La scelta dell'alternativa terapeutica dipende dalle caratteristiche individuali del paziente, dalle sue comorbidità e dalla risposta al trattamento.
In conclusione, la metformina continua a rappresentare un pilastro nella gestione del diabete di tipo 2 e sta emergendo come un farmaco di grande interesse per una vasta gamma di altre condizioni mediche. La sua lunga storia di efficacia e sicurezza, unita a una crescente comprensione dei suoi molteplici meccanismi d'azione, ne garantisce la centralità nella pratica clinica e apre entusiasmanti prospettive per il futuro.
tags: #metformina #deficit #attenzione