La questione dell'efficacia delle psicoterapie nel trattamento dei disturbi psichiatrici, specialmente quelli considerati gravi, è un tema centrale nel dibattito clinico e scientifico. Comprendere appieno il ruolo e l'impatto di questi approcci terapeutici richiede un'analisi approfondita che consideri non solo i risultati empirici, ma anche le metodologie di ricerca, le specificità dei diversi disturbi e le caratteristiche intrinseche dei processi terapeutici.
Valutare l'Efficacia: Un Approccio Evidenziato
Una valutazione rigorosa dell'efficacia di una psicoterapia non può prescindere da una metodologia scientifica solida. Questo implica la conduzione di studi empirici randomizzati e controllati (Randomized Controlled Trials, RCT), che sono considerati lo standard d'oro per dimostrare l'efficacia di un trattamento. Tali studi permettono di isolare l'effetto specifico dell'intervento psicoterapeutico, minimizzando l'influenza di fattori confondenti.
Oltre all'efficacia sperimentale (efficacy), è fondamentale valutare l'effectiveness, ovvero l'outcome degli interventi psicoterapeutici così come vengono utilizzati nella realtà dei contesti clinici. Questo tipo di ricerca considera la complessità del setting terapeutico reale, le caratteristiche eterogenee dei pazienti e le diverse modalità di applicazione delle terapie. Infine, l'efficiency, che valuta il rapporto costi-benefici e l'applicabilità reale del trattamento, fornisce un quadro completo della sostenibilità e della praticità delle psicoterapie.
L'Evoluzione della Ricerca in Psicoterapia
Storicamente, alcuni approcci psicoterapeutici, come la psicoanalisi, hanno mostrato una certa riluttanza a sottoporsi a studi di validazione empirica, spesso a causa di sfide metodologiche legate alla complessità del trattamento. Tuttavia, negli ultimi decenni, la spinta derivante dai numerosi studi sull'efficacia delle terapie cognitivo-comportamentali (Cognitive-Behavioral Therapy, CBT) ha incoraggiato un aumento significativo della ricerca, inclusi numerosi studi randomizzati e controllati su ampi campioni di pazienti sottoposti a diverse tecniche psicoterapeutiche, sia a breve che a lungo termine, comprese quelle psicodinamiche.
La Depressione Maggiore: Un Caso Emblematico
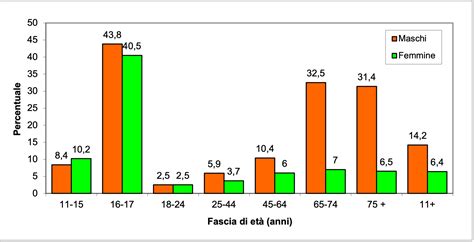
La depressione maggiore rappresenta un disturbo mentale estremamente diffuso nella popolazione generale, con un'incidenza in rapido aumento negli ultimi dieci anni. Le principali linee-guida internazionali raccomandano fortemente l'utilizzo della psicoterapia nel trattamento della depressione. Nelle forme lievi e moderate, la psicoterapia è indicata come trattamento esclusivo, mentre nelle depressioni gravi è raccomandata in associazione al trattamento farmacologico.
Studi epidemiologici recenti evidenziano la frequenza delle ricadute dopo la sospensione del trattamento farmacologico, ribadendo la necessità di associare una psicoterapia sia durante che al termine della terapia farmacologica. L'integrazione tra psicoterapia e terapia farmacologica ha dimostrato di determinare un alleviamento dei sintomi, un miglioramento del funzionamento psicosociale e una maggiore adesione al trattamento.
L'obiettivo primario della psicoterapia nei soggetti depressi è migliorare la consapevolezza della malattia, aiutando la persona ad accettarla e a superare la convinzione che possa dipendere da una propria debolezza o "creazione mentale", che spesso genera sensi di colpa e inadeguatezza. La psicoterapia mira a rimotivare il paziente, rimuovendo le convinzioni disfunzionali su sé stesso e sulla malattia, facilitando così l'adesione continua e costante al trattamento farmacologico. Il coinvolgimento della famiglia è fondamentale, poiché spesso essa stessa può essere portatrice di visioni distorte della malattia, influenzando negativamente la percezione di sé del paziente. Riconoscere la depressione come una malattia a tutti gli effetti, rimuovendo pregiudizi e false credenze, è il primo passo cruciale verso l'accettazione di sé, della malattia e della terapia necessaria. La depressione comporta una compromissione del funzionamento sociale non solo dell'individuo, ma spesso dell'intera famiglia.
Le Psicosi: CBT e Oltre
La terapia cognitivo-comportamentale (CBT) per le psicosi è raccomandata dalle principali linee guida internazionali, ma la sua effettiva efficacia nel trattamento della schizofrenia e dei disturbi psicotici rimane oggetto di dibattito. Una meta-rassegna pubblicata nel 2019 ha valutato l'efficacia della CBT nel trattamento delle psicosi attraverso l'analisi di 20 meta-analisi pubblicate tra il 2009 e il 2018.
I risultati indicano che la CBT è una terapia efficace rispetto al trattamento standard nel ridurre i sintomi positivi (deliri e allucinazioni), negativi (apatia, anedonia, ritiro sociale) e generali delle psicosi, con effetti di dimensioni medio-piccole. Tuttavia, nel confronto con altre terapie psicologiche e psicosociali, non emergono vantaggi chiari e convincenti per la CBT in termini di sintomi, ricadute, funzionamento sociale e qualità della vita. La qualità metodologica di molti studi disponibili è considerata bassa o molto bassa, rendendo necessarie ulteriori ricerche per giungere a conclusioni attendibili.
Dentro la schizofrenia. Il diario di Andrea Soldi
Ulteriori ricerche rigorose sono necessarie per stabilire l'efficacia della CBT sui sintomi secondari, sull'insight e sugli esiti non sintomatici. È importante sottolineare che la CBT non sembra produrre effetti significativi nella prevenzione delle ricadute psicotiche.
La CBTp: Evoluzione e Obiettivi
La terapia cognitivo-comportamentale per la psicosi (CBTp) si basa sulla premessa che esiste una relazione tra pensieri, emozioni e comportamenti. Sebbene le origini della CBT risalgano agli anni '60 con Albert Ellis e Aaron Beck, l'applicazione della CBT ai disturbi psicotici ha preso slancio negli anni '90, con un focus iniziale sulla gestione dei sintomi, come le allucinazioni.
Nel tempo, la CBTp si è evoluta, basandosi maggiormente sulla formulazione del singolo caso. L'approccio orientato sui sintomi è stato criticato, sostenendo che la CBTp abbia un profilo di effetti complementare al trattamento farmacologico piuttosto che sostitutivo. Le principali linee guida cliniche per la schizofrenia, come quelle del NICE nel Regno Unito, raccomandano interventi psicologici e psicosociali per migliorare i sintomi, affrontare le vulnerabilità, ridurre il disagio associato ai sintomi, promuovere il recupero sociale ed educativo, e diminuire depressione e ansia sociale.
Gli obiettivi della CBTp includono la riduzione del disagio associato ai sintomi psicotici, la promozione del recupero sociale ed educativo, la riduzione della depressione e dell'ansia sociale, e la prevenzione delle ricadute. Studi sulla CBTp hanno esaminato diversi outcome, tra cui la riduzione dei sintomi positivi, negativi e generali, la diminuzione delle ricadute, il miglioramento del funzionamento sociale e dell'insight. Più recentemente, l'interesse si è esteso ai cambiamenti nel livello di angoscia e nei comportamenti problematici associati alle esperienze psicopatologiche. La CBTp ha ampliato la sua applicazione anche al trattamento degli esordi psicotici e dei pazienti con disturbi da uso di sostanze in comorbilità.
Approcci Terapeutici Specifici: CBT, IPT e Oltre
La psicologia clinica, fin dalle sue origini, si è occupata dei problemi emotivi. La terapia comportamentale, ad esempio, mira a modificare la relazione tra situazioni difficili e le reazioni emotive e comportamentali abituali, attraverso l'apprendimento di nuove modalità di reazione. La psicoterapia cognitivo-comportamentale (CBT) è tipicamente a breve termine, con una durata che varia solitamente dai sei ai dodici mesi, con cadenza settimanale. Il terapeuta lavora in collaborazione con il paziente per stabilire obiettivi, formulare una diagnosi e concordare un piano di trattamento personalizzato.
Terapia Cognitivo-Comportamentale (CBT)
La CBT si basa sull'assunto che le rappresentazioni mentali del paziente (credenze, pensieri automatici, schemi) spieghino il disagio psicologico e il suo perpetuarsi. Le reazioni emotive disfunzionali e il disagio sono visti come il risultato di distorsioni cognitive. La patologia è considerata frutto di pensieri, schemi e processi disfunzionali. In questo modello, gli eventi esterni non sono visti come cause dirette, ma la loro interpretazione è basata sul sistema di convinzioni e sulle esperienze individuali. La mente è descritta come un sistema di scopi e conoscenze che regola le reazioni emotive, l'attività mentale e la condotta.
Studi controllati hanno dimostrato l'efficacia dei metodi cognitivo-comportamentali per numerosi problemi clinici. La CBT mira a identificare e rimuovere i contenuti conoscitivi che ostacolano l'adattamento interpersonale e il benessere emotivo, correggendo i processi di pensiero che conducono a una visione negativa di sé, degli altri e del futuro. Le meta-analisi indicano che la CBT induce una riduzione significativa della sintomatologia depressiva, con un effetto clinico rilevante.
Terapia Interpersonale (IPT)
La Terapia Interpersonale (IPT) è un modello di psicoterapia breve che si concentra sui fattori familiari e ambientali che predispongono allo sviluppo della psicopatologia. L'IPT è particolarmente adatta per il trattamento di depressioni non psicotiche e non bipolari. Il modello proposto per comprendere la depressione fa riferimento a tre fattori principali: la funzione dei sintomi depressivi, le relazioni interpersonali attuali e la struttura di personalità del soggetto. L'IPT si propone di intervenire principalmente sui primi due fattori, data la difficoltà di ottenere un rimodellamento complessivo della personalità in un intervento breve. La durata è predeterminata, solitamente 12-16 sedute settimanali. Studi hanno mostrato che l'IPT è efficace nel trattamento della depressione, con percentuali di risposta significative, e che una durata maggiore dell'intervento (16 sedute) porta a miglioramenti superiori rispetto a interventi più brevi (8 sedute).
Altri Approcci
Sebbene la CBT e l'IPT siano tra gli approcci più studiati e raccomandati, esistono altre forme di psicoterapia che hanno dimostrato efficacia in specifici contesti clinici. La psicoterapia psicodinamica breve (BPT), ad esempio, si basa sui concetti della psicoanalisi, considerando il sintomo come espressione di conflitti intrapsichici inconsci e ponendo enfasi sul ruolo delle fasi precoci dello sviluppo. In sintesi, la BPT mira alla risoluzione dei sintomi attraverso il rimodellamento di assetti difensivi rigidi e un riassestamento della personalità. Tuttavia, la brevità del trattamento limita l'intervento a un sintomo, problema o conflitto specifico.
Psicoterapia e Farmacoterapia: Un'Integrazione Cruciale
Nella gestione dei disturbi psichiatrici gravi, la scelta tra farmacoterapia, psicoterapia o una combinazione dei due trattamenti è una decisione clinica complessa. Nelle fasi acute di disturbi come la depressione maggiore, l'impiego di farmaci antidepressivi è essenziale per controllare i sintomi, soprattutto nelle forme da moderate a gravi. La presenza di sintomi depressivi severi, come perdita di interesse o rallentamento ideativo, può rappresentare un ostacolo significativo alla costituzione di una valida relazione terapeutica e alla produzione di contenuti psichici utili al processo psicoterapico.
D'altra parte, l'avvio di un intervento psicoterapico richiede criteri di selezione rigorosi (caratteristiche cliniche del disturbo, motivazione del paziente, capacità di insight, livello di istruzione, disponibilità di tempo e risorse), che possono portare all'esclusione dei casi più difficili dal punto di vista clinico. Inoltre, la pratica clinica della psicoterapia può essere limitata nei servizi pubblici a causa della necessità di risorse umane specializzate.
L'integrazione tra psicoterapia e farmacoterapia è spesso la strategia più efficace per ottenere risultati ottimali. La psicoterapia può aiutare il paziente a comprendere e gestire la propria malattia, a sviluppare strategie di coping, a migliorare il funzionamento psicosociale e a prevenire le ricadute, mentre la farmacoterapia può fornire un sollievo sintomatico rapido, facilitando così l'accesso e la partecipazione al percorso psicoterapeutico.
Sfide e Prospettive Future
Nonostante i progressi significativi, la ricerca sull'efficacia delle psicoterapie per i disturbi psichiatrici gravi presenta ancora delle sfide. La necessità di studi con metodologie rigorose, ampi campioni e follow-up a lungo termine è cruciale per consolidare le evidenze. Inoltre, è fondamentale esplorare ulteriormente quali specifici elementi della psicoterapia (es. alleanza terapeutica, tecniche specifiche, caratteristiche del terapeuta) contribuiscano maggiormente all'efficacia del trattamento.
La comprensione della complessità dei disturbi psichiatrici, la loro eterogeneità e la sovrapposizione di sindromi richiedono approcci terapeutici personalizzati e integrati. La psicoterapia, quando ben indicata e condotta con rigore scientifico e clinico, si conferma uno strumento fondamentale nel panorama del trattamento dei disturbi psichiatrici gravi, contribuendo in modo significativo al recupero e al miglioramento della qualità della vita dei pazienti.
tags: #il #ruolo #della #psicoterapia #nel #trattamento