La schizofrenia è una delle condizioni psichiatriche più enigmatiche e dibattute nel campo della salute mentale. Si tratta di una patologia complessa e debilitante che influisce profondamente sulla vita delle persone che ne sono affette. Caratterizzata da un'alterazione della percezione della realtà, la schizofrenia si manifesta attraverso sintomi che colpiscono il pensiero, le emozioni e il comportamento. I disturbi dello spettro della schizofrenia coinvolgono milioni di persone in tutto il mondo, senza distinzione di età, sesso o stato sociale. Anche se molte domande rimangono ancora aperte, la ricerca ha fatto progressi significativi nella comprensione di questo disturbo. Con questo articolo, vogliamo promuovere una maggiore consapevolezza sulla schizofrenia, ridurre lo stigma e incoraggiare una conversazione aperta sulle sfide che vivono le persone con questa condizione e i loro cari.

Cos'è la Schizofrenia?
Per comprendere cosa significa schizofrenia, possiamo partire dall’etimologia del termine, che deriva dal greco schizo “dividere” e phrenia “mente”, quindi “mente divisa”. La schizofrenia è un disturbo mentale grave che compromette la capacità di una persona di pensare, percepire e comportarsi in modo coerente con la realtà. Nel DSM-5, la schizofrenia è inserita tra i disturbi psicotici. Secondo il DSM-5, per diagnosticare la schizofrenia devono essere presenti sintomi significativi per gran parte del tempo per almeno sei mesi. Questi sintomi possono includere: deliri, allucinazioni, disorganizzazione del discorso, disorganizzazione o catatonia del comportamento e sintomi negativi come l’appiattimento affettivo e la riduzione delle funzioni cognitive.
La schizofrenia non si manifesta mai in modo isolato. Generalmente, colpisce più membri della stessa famiglia in generazioni successive e ciò fa ritenere che le cause della malattia siano almeno in parte di natura genetica, anche se non si conosce ancora l’identità dei geni coinvolti. Altrettanto incerta è la natura dei fattori ambientali che sicuramente contribuiscono, in misura più o meno marcata, ad alimentare il disturbo. A prescindere dal fattore scatenante specifico, il danno neurologico che si instaura altera il funzionamento del sistema dopaminergico, ossia del circuito cerebrale costituito da neuroni che usano la dopamina per comunicare. Studi con tecniche di imaging come TAC, risonanza magnetica nucleare (RMN) e PET, hanno evidenziato che nelle persone affette da schizofrenia è presente anche un’alterazione delle strutture cerebrali e del metabolismo dei neuroni presenti nei cosiddetti "lobi frontali", cioè nelle aree del cervello deputate alle funzioni esecutive, all’organizzazione di attività complesse e alla progettualità.
Dati Epidemiologici sulla Schizofrenia
La schizofrenia colpisce una percentuale significativa della popolazione mondiale, con un impatto importante sia a livello individuale che sociale. Secondo l’Organizzazione Mondiale della Sanità (OMS), la prevalenza nella popolazione generale è circa 0,32% (OMS, 2022), ovvero circa 24 milioni di persone nel mondo convivono con questa condizione. L'esordio avviene tipicamente tra la tarda adolescenza e i primi anni dell'età adulta. L’età media di insorgenza è più precoce negli uomini (tra i 18 e i 25 anni) rispetto alle donne (tra i 25 e i 35 anni), come riportato dal DSM-5-TR (American Psychiatric Association, 2022). Questa differenza di genere potrebbe influenzare sia la presentazione clinica che il decorso della malattia.
La schizofrenia colpisce uomini e donne in modo relativamente simile in termini di prevalenza, ma negli uomini si osserva spesso una maggiore gravità dei sintomi. Inoltre, la condizione è presente in tutte le culture e gruppi socioeconomici, anche se alcuni studi suggeriscono che fattori come l’urbanizzazione e l’appartenenza a minoranze etniche possano essere associati a un rischio aumentato di insorgenza. L'impatto della schizofrenia sulla qualità della vita è significativo: oltre ai sintomi psicotici, molte persone sperimentano difficoltà nelle relazioni sociali, nella gestione delle attività quotidiane e nell’inserimento lavorativo. Questi dati sottolineano l’importanza di una diagnosi precoce e di un supporto adeguato per migliorare la prognosi e la qualità della vita delle persone affette.
La schizofrenia colpisce poco meno dell’1% della popolazione mondiale, uomini e donne in egual misura. Il momento di esordio (insorgenza) della schizofrenia è spesso difficile da stabilire, perché la scarsa conoscenza dei sintomi può ritardare le cure mediche di diversi anni. L’età media all’esordio è compresa tra i 20 e i 25 anni negli uomini, sebbene il 40% dei soggetti di sesso maschile abbia il primo episodio prima dei 20 anni. L’età media all’esordio delle donne è compresa tra i 25 e i 30 anni, con un ulteriore picco di diagnosi tra i 30 e i 40 anni. L’esordio in età infantile è raro, ma la schizofrenia può iniziare durante l’adolescenza o, raramente, in tarda età.
Sintomi della Schizofrenia
I sintomi della schizofrenia possono variare ampiamente da persona a persona e includere allucinazioni, deliri, difficoltà nel pensiero chiaro e coeso, oltre a compromissioni cognitive. La malattia può manifestarsi in modo graduale o improvviso, influenzando la capacità di funzionare quotidianamente, mantenere relazioni e perseguire i propri obiettivi. Lo psichiatra tedesco Kurt Schneider, figura importante nella storia della schizofrenia, contribuì a differenziarla dalle altre psicosi, distinguendone le caratteristiche in: sintomi di primo rango, che includono voci che commentano o discutono, trasmissione o sottrazione del pensiero, illusioni deliranti; sintomi di secondo rango, che includono confusione, alterazioni percettive, sensazioni di vuoto affettivo, alterazioni dell’umore e altri sintomi.
I sintomi della schizofrenia vengono generalmente suddivisi in sintomi positivi, sintomi negativi e sintomi cognitivi. Questa classificazione aiuta a comprendere la varietà delle manifestazioni cliniche e a orientare gli interventi terapeutici.
Sintomi Positivi
I sintomi positivi sono manifestazioni "aggiuntive" rispetto al normale funzionamento psichico. Comprendono:
- Allucinazioni: percezioni sensoriali senza uno stimolo reale, spesso uditive (voci), ma anche visive, olfattive o tattili. Sentire le voci è una situazione non facile da spiegare. Si perde la coscienza. Non si è più se stessi. Non ci si esprime come si dovrebbe. Ci si crea un mondo tutto proprio. La mente va altrove. Si viaggia in spazi infiniti. Ci si sente forti, carichi di energia, onnipotenti. È una situazione difficile da spiegare.
- Deliri: convinzioni false e irremovibili, spesso di tipo persecutorio, di grandezza o di riferimento. I deliri sono costituiti da convinzioni personali irrazionali ed erronee che non hanno alcun riscontro nella realtà, che vengono mantenute nonostante l’evidenza di prove contrarie e che non possono essere spiegate sulla base del background culturale del paziente. I pazienti che soffrono di sintomi di tipo paranoide (circa un terzo dei pazienti) manifestano deliri di persecuzione, o credono irrazionalmente di essere vittima di inganni, minacce, avvelenamenti o cospirazioni. In alcuni casi sono presenti deliri di grandezza, a causa dei quali la persona ritiene di essere un personaggio famoso o importante.
- Disorganizzazione del pensiero e del linguaggio: difficoltà a mantenere un discorso coerente, con passaggi rapidi da un argomento all’altro o risposte incongrue. I soggetti con schizofrenia spesso non presentano una normale fluidità dei pensieri. I pensieri vanno e vengono rapidamente, la persona non è in grado di concentrarsi su un unico pensiero per molto tempo e tende a distrarsi ed a perdere la concentrazione. I soggetti con schizofrenia possono non essere in grado di decidere cosa sia importante, e cosa non lo sia, in una situazione. A volte non riescono a collegare i pensieri in sequenze logiche al punto che questi diventano disorganizzati e frammentari. Questa assenza di continuità logica dell’ideazione, definita con il termine "disturbo del pensiero", rende la conversazione con questi pazienti molto difficile e può provocarne l’isolamento sociale.
- Comportamento disorganizzato o catatonico: azioni imprevedibili, agitazione o, al contrario, immobilità e mutismo. Il comportamento disorganizzato (bizzarro) può assumere la forma di infantilità, agitazione oppure manifestarsi come aspetto, igiene o condotta inappropriati. La catatonia è una forma estrema di comportamento bizzarro, in cui il soggetto mantiene una postura rigida e resiste allo spostamento forzato o, al contrario, si muove a casaccio.
Sintomi positivi e sintomi negativi della schizofrenia
Sintomi Negativi
I sintomi negativi rappresentano una riduzione o perdita di funzioni normali. Tra questi troviamo:
- Appiattimento affettivo: ridotta espressione delle emozioni, sia verbalmente che a livello mimico. Spesso i pazienti con schizofrenia manifestano un "appiattimento" dell’affettività. Ciò è dovuto ad una grave riduzione della capacità di esprimere emozioni. I soggetti affetti da schizofrenia possono non mostrare i segni caratteristici delle normali emozioni (parlano con un tono monotono, mostrano una ridotta mimica facciale e sembrano estremamente apatici).
- Alogia: povertà del linguaggio e difficoltà a produrre discorsi articolati.
- Anedonia: incapacità di provare piacere nelle attività quotidiane. La motivazione risulta molto ridotta come l’interesse o la gioia di vivere. Nei casi più gravi, il paziente può trascorrere giorni interi senza fare niente ed addirittura senza occuparsi dell’igiene della propria persona. Questi problemi correlati all’incapacità di esprimere le emozioni o la propria motivazione, estremamente problematici per familiari ed amici, rappresentano i sintomi della schizofrenia e non devono essere considerati difetti del carattere o debolezze personali.
- Abulia: mancanza di motivazione e iniziativa, con difficoltà a portare avanti compiti anche semplici.
Sintomi Cognitivi
I sintomi cognitivi riguardano le funzioni mentali superiori e possono includere:
- Difficoltà di attenzione e concentrazione: problemi a mantenere il focus su un compito o una conversazione. I soggetti possono apparire introversi, disorganizzati o sospettosi. Il medico può riconoscere questi sintomi come esordio della schizofrenia, ma talvolta li riconosce solo in un secondo momento.
- Compromissione della memoria di lavoro: difficoltà a trattenere e manipolare informazioni per brevi periodi.
- Deficit nelle funzioni esecutive: problemi nella pianificazione, nell’organizzazione e nella risoluzione di problemi complessi. Il disturbo cognitivo consiste in difficoltà a concentrarsi e ricordare le cose, oltre che di organizzazione, pianificazione e risoluzione dei problemi. Alcuni soggetti sono incapaci di concentrarsi sufficientemente per leggere, seguire il filo di un racconto di un film o di uno spettacolo televisivo o per seguire delle indicazioni. Altri non sono in grado di ignorare le distrazioni o rimanere concentrati su un compito. Di conseguenza, può diventare impossibile svolgere un lavoro che implichi maggiore attenzione ai dettagli, coinvolgimento in procedimenti complicati, decisionalità e comprensione delle interazioni sociali.
Cause e Fattori di Rischio della Schizofrenia
La schizofrenia è una malattia complessa che si ritiene sia dovuta a diversi fattori concomitanti. Questi fattori possono includere influenze genetiche, traumi (lesioni) cerebrali che si verificano alla nascita o subito dopo, oltre agli effetti dell’isolamento sociale e/o dello stress. Anche altri effetti possono giocare un ruolo importante, ma non esiste un fattore specifico che possa essere identificato come causa della schizofrenia.
Non esiste un'unica causa. Molte malattie, come ad esempio quelle cardiache, sono determinate da numerosi fattori genetici, comportamentali e di altro tipo, e ciò potrebbe essere anche il caso della schizofrenia. Ad oggi non si conoscono tutti i fattori responsabili della schizofrenia, ma gli esperti sono concordi nel ritenere che la malattia sia causata da anomalie della funzione cerebrale, alcune delle quali sono state identificate. La schizofrenia è un disturbo mentale, i cui sintomi sono determinati da anomalie nel trasferimento e nell’elaborazione delle informazioni nel cervello. Le cellule nervose del cervello comunicano tra di loro rilasciando mediatori chimici (neurotrasmettitori) dalle terminazioni nervose.
Fattori Genetici
Le ricerche effettuate sulle famiglie indicano che la vulnerabilità alla schizofrenia è ereditaria. Un bambino con un genitore affetto da schizofrenia ha circa il 10% di probabilità di manifestare la malattia. Diversamente, il rischio di contrarre la schizofrenia nella popolazione generale è pari a circa 1%. Tuttavia, nel caso dei gemelli monozigoti, che presentano un patrimonio genetico identico, la probabilità che entrambi i gemelli manifestino la malattia è solo del 50%. Ciò indica che la schizofrenia non è predeterminata dalla genetica.
Esiste una chiara componente genetica nella schizofrenia. Le persone con un parente di primo grado (come un genitore o un fratello) affetto da schizofrenia hanno un rischio maggiore di sviluppare la malattia rispetto alla popolazione generale. Tuttavia, la schizofrenia non segue un modello di ereditarietà semplice, e molti geni possono contribuire al rischio.
Fattori Biologici e Strutturali del Cervello
Altri studi hanno dimostrato che anche le influenze ambientali (che si verificano forse nei primi anni di vita o addirittura durante la gravidanza) possono avere effetto sul cervello e predisporre il soggetto ad ammalarsi. La possibilità di esaminare il cervello di soggetti viventi tramite la tomografia assiale computerizzata (TAC) ha consentito di evidenziare che la struttura del cervello di alcuni soggetti con schizofrenia risulta anomala. Una scoperta rilevante è che le cavità (ventricoli) del cervello hanno dimensioni maggiori nelle persone affette da schizofrenia. E' stato provato che tali dimensioni sono dovute ad anomalie nella struttura di particolari aree del cervello. Tuttavia, queste anomalie sono impercettibili e non si riscontrano in tutti i pazienti, né si verificano esclusivamente nei soggetti con questa malattia.
Nei soggetti con schizofrenia le valutazioni al microscopio di tessuto cerebrale post-mortem hanno rilevato anche lievi variazioni nella distribuzione o nella quantità di cellule cerebrali. Apparentemente la maggior parte di queste variazioni (anche se probabilmente non tutte) sono presenti prima che il soggetto si ammali. Altri studi di diagnostica per immagini effettuati sul cervello di pazienti con schizofrenia hanno confermato la presenza di anomalie in alcune cellule nervose. Le cellule nervose interessate sono quelle che usano due diversi neurotrasmettitori (la dopamina e la serotonina).
Alterazioni neurobiologiche possono svolgere un ruolo nella schizofrenia. Alterazioni nella chimica cerebrale, in particolare nel sistema dopaminergico, sono state identificate come rilevanti. Strutture cerebrali come l’ippocampo e la corteccia prefrontale possono anche essere coinvolte.
Fattori Prenatali, Perinatali e Ambientali
Eventi avversi durante la gravidanza o il parto, come la malnutrizione materna, l’esposizione a sostanze tossiche o complicazioni alla nascita con ipossia, possono aumentare il rischio di sviluppare la schizofrenia. Alcuni fattori ambientali possono contribuire allo sviluppo del disturbo.
Il COVID-19 e il lockdown sono stati oggetto di studio. I pazienti schizofrenici si sono rivelati più a rischio di contrarre l’infezione, per cui i clinici (e i familiari) devono impiegare risorse per spiegare loro i rischi connessi a questa e le precauzioni da prendere. Non vi sono invece dati a supporto dell’ipotesi che l’infezione da COVID o le conseguenze del lockdown possano aumentare la probabilità di esordio schizofrenico. Certamente, però, è noto come l’isolamento sia uno dei principali fattori di rischio per lo sviluppo di queste malattie.
Lo stress materno durante la gravidanza, complicanze della gravidanza, stagione al momento del parto, basso peso alla nascita e difetti congeniti sono fattori correlati alla gravidanza e al parto che possono aumentare il rischio. Altri fattori includono l’esposizione a carestie o carenze nutrizionali e certe infezioni (come il virus herpes simplex di tipo 2).

Diagnosi della Schizofrenia
La maggior parte dei disturbi psichiatrici sono molto difficili da diagnosticare e la schizofrenia non fa eccezione. Poiché non esistono test che siano in grado di diagnosticare con assoluta certezza la presenza di schizofrenia, la diagnosi si basa essenzialmente sull’esclusione di altre cause che possono provocare sintomi simili, quali l’uso di stupefacenti, l’epilessia, i tumori cerebrali e la disfunzione tiroidea. È importante escludere altre malattie, poiché a volte le persone soffrono di gravi sintomi mentali o di psicosi a causa di altre condizioni mediche non diagnosticate. Per questo motivo, è necessario effettuare un’anamnesi, una visita obiettiva e test di laboratorio per escludere eventuali altre cause prima di concludere che il soggetto è affetto da schizofrenia. Dopo aver escluso le altre cause, il medico deve effettuare una diagnosi unicamente sulla base dei sintomi manifestati dal paziente e segnalati dal paziente stesso e dalla sua famiglia. Questa procedura potrebbe creare problemi e ritardi perché alcuni dei sintomi diventano evidenti solo quando la malattia è in fase avanzata. Anche in questo caso, è necessario che i sintomi siano presenti da almeno 6 mesi per poter effettuare una diagnosi formale.
La diagnosi viene posta sulla base di una valutazione completa della storia e dei sintomi del soggetto. La schizofrenia viene diagnosticata in presenza di tutti gli elementi seguenti: Due o più sintomi caratteristici (deliri, allucinazioni, eloquio disorganizzato, comportamento disorganizzato, sintomi negativi) e almeno uno dei sintomi deve essere delirio, allucinazioni o eloquio disorganizzato. I sintomi causano un deterioramento del funzionamento lavorativo, scolastico o sociale dalla comparsa della malattia. I sintomi della malattia continuano per almeno 6 mesi. Le informazioni fornite dalla famiglia, gli amici o gli insegnanti sono spesso importanti per stabilire l’esordio del disturbo. Le analisi di laboratorio vengono generalmente eseguite per escludere un disturbo da uso di sostanze o un disturbo medico, neurologico od ormonale sottostante che può avere le caratteristiche della psicosi. Esempi di tali patologie sono i tumori cerebrali, l’epilessia del lobo temporale, le patologie tiroidee e autoimmuni, la malattia di Huntington, le patologie epatiche, gli effetti collaterali di alcuni farmaci e i deficit vitaminici. Talvolta vengono eseguiti esami per il disturbo da uso di sostanze. Possono essere eseguiti esami di diagnostica per immagini come la tomografia computerizzata (TC) o la risonanza magnetica per immagini (RMI), per escludere la presenza di un tumore cerebrale o di un’altra patologia neurologica. Benché possano essere visibili alla TC o alla RMI, le anomalie cerebrali del soggetto schizofrenico non sono sufficientemente specifiche da agevolare la diagnosi della malattia.
Trattamento della Schizofrenia
Il trattamento prevede farmaci antipsicotici, programmi educativi cognitivi e per le abilità sociali, attività di supporto nella comunità, psicoterapia e educazione familiare. L’efficacia del trattamento può essere influenzata dalla corretta, o meno, assunzione dei farmaci prescritti. Una diagnosi e un trattamento precoci migliorano il funzionamento a lungo termine.
I primi farmaci efficaci per il trattamento della schizofrenia furono sviluppati verso la metà degli anni 50. Vi sono numerosi farmaci antipsicotici 'convenzionali', quali aloperidolo, clorpromazina, flufenazina, droperidolo, pimozide, sulpiride e tioridazina. Questi farmaci sembrano agire prevalentemente riducendo gli effetti del neurotrasmettitore dopamina sul cervello. I farmaci sono per lo più efficaci nel trattamento dei sintomi positivi della schizofrenia e permettono a molti pazienti di non essere ospedalizzati e di condurre una vita normale. Tuttavia, non sono altrettanto efficaci nei confronti dei sintomi negativi o dei disturbi dell’umore (sintomi affettivi). Inoltre, alcuni pazienti rispondono scarsamente o per niente a questi farmaci. I neurolettici convenzionali presentano molti effetti collaterali spiacevoli al punto che i pazienti devono assumere altri farmaci per eliminarli.
La scoperta dei neurolettici intorno agli anni 50 ha dimostrato l’efficacia della terapia medica sui sintomi psicotici e soprattutto sulla violenza e gli acting-out. Secondo Andreoli fin quando si assumono psicofarmaci non si può essere pericolosi. Chi scrive, più volte è stato aggredito durante l’esecuzione di Trattamenti Sanitari Obbligatori da pazienti in fase di scompenso. L’agitazione di questi sofferenti a volte è talmente intensa che la Legge 180 prevede la contenzione anche attraverso il coinvolgimento della Polizia Municipale tramite una ordinanza del Sindaco.
Il trattamento psichiatrico di prima linea per la schizofrenia è l'assunzione di farmaci antipsicotici in grado di ridurre i sintomi positivi della psicosi in circa 7-14 giorni. La sarcosina e il Tofisopam hanno mostrato in diversi studi un effetto positivo nei confronti dei sintomi della malattia, in particolare i negativi.

Franco Basaglia era perfettamente consapevole che la chiusura dei Manicomi poteva essere realizzata solo attraverso la creazione di un ventaglio di strutture residenziali e semiresidenziali per la somministrazione della terapia (RSA, SIR, Centri diurni, day hospital, centri di riabilitazione, etc.). Il sofferente psichico deve essere trattato con psicofarmaci.
Schizofrenia e Pericolosità: Sfatiamo i Miti
Contrariamente a quanto generalmente si crede, gli schizofrenici hanno solo un rischio leggermente aumentato di sviluppare un comportamento violento. Le minacce di violenza e gli scoppi di aggressività minori sono molto più comuni dei comportamenti seriamente pericolosi. Solo pochissimi soggetti paranoici, gravemente depressi e isolati attaccano o uccidono qualcuno che percepiscono come unica fonte delle proprie difficoltà (ad esempio, un’autorità, una celebrità, il coniuge).
I soggetti che possono ricorrere a episodi di violenza sono: le persone che fanno uso di alcol o di sostanze stupefacenti illegali, le persone affette da deliri di persecuzione, le persone che hanno allucinazioni che le spingono a compiere atti di violenza, le persone che non assumono i farmaci prescritti. Tuttavia, pur tenendo presente questi fattori di rischio, per il medico è difficile prevedere se un determinato soggetto schizofrenico commetterà un atto violento.
La maggior parte dei soggetti con schizofrenia non sono violenti. Piuttosto, tendono ad isolarsi socialmente e preferiscono restare soli. L'abuso di sostanze può aumentare il rischio di reazioni violente nei soggetti con schizofrenia come in qualsiasi altra persona sana. Anche i pazienti che soffrono di sintomi paranoidi o psicotici, che possono peggiorare se il trattamento viene interrotto, sono a rischio di comportamento violento. Quando si verifica una reazione violenta, molto frequentemente essa è mirata a familiari ed amici e spesso avviene in ambito domestico.
Dico subito che Franco Basaglia, il padre della Legge 180/79 che ha chiuso i manicomi, non apparteneva all’antipsichiatria. Ciò che il grande psichiatra, direttore del Manicomio di Trieste, per questioni di opportunità politica sanitaria, non ha mai sottolineato è che la follia è pericolosa per sé e per gli altri. del Tribunale per la restrizione a vita. Anche Vittorino Andreoli nel suo testo “I miei matti” condivide l’opinione della pericolosità dei pazienti psichiatrici. A differenza dei detrattori della Legge 180, afferma che non è più necessario il Manicomio ma è sufficiente la “potente” terapia farmacologica. Andreoli parla addirittura di “contenzione chimica”.
Daniela Liguori, una paziente psichiatrica, ha bruciato viva la figlioletta di pochi mesi. Come è possibile tale orrore? A Benevento nel 2005 un paziente si rese protagonista di un triplice omicidio (nonna, madre e sorella). Dopo venti anni di attività in psichiatria sono ancora stupito e spaventato dalla follia.
Al contrario di quanto si creda, le persone colpite da schizofrenia non posseggono "personalità divise" e non sono pericolosi per gli altri. La maggior parte delle persone affette da schizofrenia ne soffrono per tutta la vita, senza avere l’opportunità di un’attività lavorativa o di relazioni interpersonali. A causa della scarsa conoscenza della malattia, le persone affette da schizofrenia si sentono spesso isolate e stigmatizzate, e possono mostrarsi riluttanti o incapaci di parlare della propria malattia.
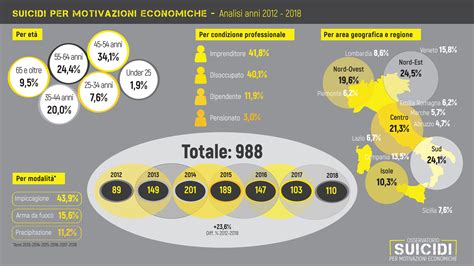
Il suicidio rappresenta un serio pericolo per questi soggetti. La percentuale di suicidi è molto più elevata tra i soggetti con schizofrenia che nella popolazione generale. Circa il 10% delle persone affette da schizofrenia (soprattutto giovani adulti di sesso maschile) si suicidano. Il 4-10% circa delle persone che soffrono di schizofrenia commette suicidio, il 35% circa lo tenta e una percentuale ancora più alta pensa in modo significativo al suicidio. Il suicidio è la principale causa di morte prematura tra i giovani affetti da schizofrenia ed è uno dei motivi principali per cui la schizofrenia riduce di 15 anni la durata media della vita.
Vivere con la Schizofrenia: Testimonianze e Supporto
La schizofrenia è un disturbo mentale devastante, probabilmente il più angoscioso e disabilitante dei disturbi mentali gravi. Spesso gli effetti della malattia disorientano e sconvolgono familiari ed amici. Le persone affette da schizofrenia hanno difficoltà ad articolare i pensieri. Questa condizione li porta ad avere allucinazioni, deliri, pensieri disarticolati nonché comportamenti ed eloquio inusuali. A causa di questi sintomi, le persone colpite da questa malattia hanno serie difficoltà ad interagire con gli altri e tendono ad isolarsi dal mondo esterno.
Il mio è un caso come tanti. Ero un ragazzo vivace, sveglio, attivo, intelligente. Fin quando la mattina del 2 dicembre 1999 mi successe qualcosa che non riesco a spiegare né a me, né agli altri. Conobbi la Follia. Una follia non come quella che nasce quando qualcuno ti fa un torto o quando non riesci a realizzare le tue ambizioni, ma quella che nasce dall’inconscio, dall’elaborazione della psiche. Mi agitai forte. Sentivo l’eccitazione alle stelle. Mi guardavo intorno e vedevo tutto uno schifo. Stavo sul posto di lavoro. Premetto che nessuno mi aveva fatto del male. Iniziai improvvisamente ad avvertire dei “comandi”, delle imposizioni di voci. Oggi direi che provenivano dall’esterno, ma allora le sentivo dentro vere, vive, forti, reali. Era la Madonna, il capofficina, Indro Montanelli, Claudio Baglioni, padre Pio che mi parlavano. Non ero più io. Fatto sta che, per come mi hanno detto, combinai un casino; a qualcuno lo picchiai, ad altri li minacciai, per non dire delle cose che ruppi. L’unica cosa che ricordo è che sentivo il cuore scoppiare da un momento all’altro e una “successione” talmente rapida dei pensieri da farmi sentire come travolto da un turbine. Da allora la mia vita è cambiata (non so se in bene o in male), ma per quel che mi riguarda mi sento un altro uomo. Da quel ricovero uscii apatico, frastornato, confuso, disorientato, assente, spesso depresso e spesso di umore alterato. Una situazione psicotica permanente, che da quel giorno mi sta accompagnando. Ho fatto violenza su me stesso, ho creato disordine in famiglia lasciando i miei poveri genitori in uno stato di smarrimento. Ho distrutto una macchina con la convinzione che qualcuno me lo stesse imponendo; ho aggredito e minacciato delle persone che stavano in piazza per i fatti loro, convinto che lì ci fosse un nemico (il mio nemico e quello della comunità, colui il quale faceva cadere le sue opere malvagie su di me), che avrei dovuto affrontare lì in piazza, in presenza di quanti erano disposti ad assistere alla scena. Mi sono sentito Adamo, il primo uomo creato da Dio, senza la consapevolezza del tempo che scorre, della fame, della sete, del desiderio, del bisogno di vivere a tutti i costi, dell’immunità alle malattie e alla sofferenza e dell’obbligo di stare a discernere in continuazione il male dal bene. Undici sono stati i ricoveri (7 di tipo psichiatrico e 4 in regime di TSO). Una volta, ricordo, mi agitai con violenza verso mio cognato. I miei familiari mi legarono e mi portarono dal dottore Vergineo che mi fece una “grande siringa”. Una siringa talmente forte che svenni e mi risvegliai nella Psichiatria di Campobasso. Poi sono stato ricoverato a Viterbo, a Sant’Arsenio e quattro volte nella Psichiatria di Benevento.
Adesso vorrei spendere qualche parola in favore dei gruppi di auto-mutuo-aiuto. Il gruppo AMA ha aiutato me, Leucio, Antonio e Angelo. Siamo tutte persone che una volta a settimana, per un’ora, ci ritroviamo per stare insieme.
Di seguito vi propongo la testimonianza di Corrado, un malato che frequenta da anni il gruppo AMA di Pezza Piana a Benevento. Racconta di essere stato addirittura legato dai congiunti e di aver subìto numerosi TSO. Adesso, grazie alla somministrazione coatta di farmaci, sta bene, è consapevole dell’importanza della terapia e sottolinea la propria disponibilità ad aiutare altri sofferenti ad intraprendere un cammino comune. Il mio è un caso come tanti.
La malattia sconvolge completamente la vita dei pazienti. La malattia può influire profondamente anche sulla vita dei familiari e degli amici, che vedono gli effetti della malattia nel familiare e si trovano a fronteggiare situazioni impegnative per assistere il paziente. Il dover far fronte ai sintomi della schizofrenia può essere particolarmente difficile per i familiari che ricordano quanto attiva e vivace fosse la persona prima di ammalarsi.
Molti ritengono ancora che la schizofrenia sia causata da una cattiva educazione o da una scarsa forza di volontà, nonostante numerose evidenze abbiano dimostrato il contrario. La realtà è molto diversa.
Sintomi positivi e sintomi negativi della schizofrenia
tags: #gli #schizofrenici #sono #pericplosi #per #se