Il deterioramento cognitivo e la demenza rappresentano sfide significative per la salute pubblica, con un impatto crescente sulla popolazione anziana e, in misura crescente, anche su quella più giovane. Comprendere le diverse forme di demenza, le loro cause, i sintomi, le diagnosi e le strategie di gestione è fondamentale per affrontare questa complessa problematica. Questo articolo esplora in dettaglio il deterioramento cognitivo e la demenza vascolari, le demenze a esordio precoce, e le loro interconnessioni con altre forme di declino cognitivo.
Comprendere il Deterioramento Cognitivo e la Demenza Vascolare
Il deterioramento cognitivo e la demenza vascolari sono definiti come un deterioramento cognitivo acuto o cronico causato da infarti cerebrali diffusi o focali, strettamente correlati a patologie cerebrovascolari. Queste condizioni rappresentano la seconda causa più frequente di demenza nella popolazione anziana, con una maggiore incidenza nei soggetti di sesso maschile e un esordio tipico dopo i 70 anni. Si manifestano con maggiore frequenza in individui con fattori di rischio vascolare quali ipertensione, diabete mellito, iperlipidemia e fumo, o in coloro che hanno subito più ictus. È importante notare che molte persone possono presentare contemporaneamente demenza vascolare e malattia di Alzheimer.
Distinzione tra Demenza e Delirium
È cruciale non confondere la demenza con il delirium, sebbene entrambi compromettano la cognizione. La demenza è caratterizzata da un deterioramento cognitivo globale, cronico e generalmente irreversibile, che colpisce prevalentemente la memoria ed è solitamente causato da cambiamenti strutturali nel cervello con un'insorgenza lenta. Il delirium, invece, colpisce primariamente l'attenzione, è spesso associato a malattie acute o tossicità da farmaci e può essere reversibile. Altre caratteristiche specifiche permettono la diagnosi differenziale tra questi due disturbi.
Eziologia del Deterioramento Cognitivo e della Demenza Vascolari
L'eziologia del deterioramento cognitivo e della demenza vascolari è generalmente attribuita a molteplici infarti cerebrali o, talvolta, a emorragie. Sebbene ogni singolo infarto possa avere sintomi minimi, la loro combinazione può portare a una perdita neuronale o assonale che compromette la funzione cerebrale. Esistono quattro tipi principali di deterioramento cognitivo e demenza vascolari:
- Deterioramento cognitivo e demenza vascolari ischemici subcorticali: Causati principalmente da malattie dei piccoli vasi, possono portare a lesioni sottocorticali lacunari e lesioni della sostanza bianca. Questi includono:
- Infarti lacunari multipli: Infarti che si verificano nella sostanza bianca e grigia.
- Demenza di Binswanger: Associata a ipertensione grave e scarsamente controllata, provoca la perdita diffusa di assoni e mielina con gliosi diffusa, morte tissutale dovuta a infarto o mancato afflusso di sangue alla materia bianca cerebrale.
- Demenza multi-infartuale: Colpisce i vasi sanguigni di medie dimensioni, portando a grandi infarti corticali. Tende a progredire per step successivi, con un declino cognitivo accompagnato da infarti, seguito da un modesto recupero.
- Demenza post-ictus: Un declino cognitivo irreversibile, immediato e/o ritardato, che si manifesta entro 6 mesi dall'ictus.
- Demenza mista: Caratterizzata dalla coesistenza di deterioramento cognitivo vascolare e altre patologie, come la malattia di Alzheimer o la demenza con corpi di Lewy.
Esistono anche tipi non comuni, tra cui la demenza da infarto strategico (infarto in zone cerebrali cruciali), l'angiopatia cerebrale da amiloide (accumulo di beta-amiloide nei vasi cerebrali, con alto rischio di emorragie intracerebrali), e forme ereditarie come la CADASIL (Arteriopatia cerebrale autosomica dominante con infarti sottocorticali e leucoencefalopatia) e la CARASIL (Arteriopatia cerebrale autosomica recessiva con infarti sottocorticali e leucoencefalopatia).
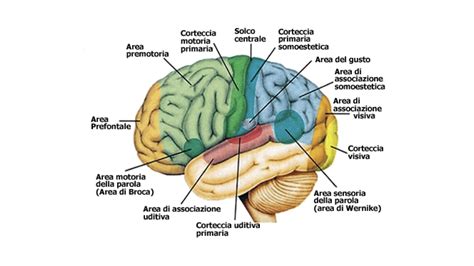
ANATOMIA MACROSCOPICA E FUNZIONALITA' - Organizzazione generali del SN - Neuroanatomia
Sintomatologia del Deterioramento Cognitivo e della Demenza Vascolari
La sintomatologia è simile a quella di altre demenze (perdita di memoria, disfunzione esecutiva, difficoltà nell'iniziare azioni, pensiero rallentato, cambiamenti d'umore e di personalità, deficit del linguaggio). Tuttavia, rispetto alla malattia di Alzheimer, la demenza vascolare tende a manifestare la perdita di memoria più tardivamente e a influenzare la funzione esecutiva precocemente. I sintomi variano in base alla sede degli infarti.
La demenza multi-infartuale progredisce per step, con un declino cognitivo seguito da un recupero parziale. Il deterioramento cognitivo ischemico subcorticale, causato da danno al microcircolo, porta a deficit incrementali e un declino più graduale.
Con il progredire della malattia, possono comparire deficit neurologici focali come:
- Esagerazione dei riflessi tendinei profondi
- Risposta plantare in estensione
- Anomalie nell'andatura
- Debolezza di un arto o emiplegia
- Paralisi pseudobulbare con riso e pianto patologici
- Segni di disfunzione extrapiramidale
- Afasie
Il deficit cognitivo può essere focale, con una minore compromissione della memoria a breve termine rispetto ad altre demenze. Questo può portare a una maggiore consapevolezza del deficit e a una maggiore frequenza di depressione.
Nei casi di CADASIL, i disturbi cognitivi sono comunemente associati a emicrania e/o ictus. La CARASIL può causare alopecia e spondilosi. L'età d'esordio varia.
Diagnosi del Deterioramento Cognitivo e della Demenza Vascolari
La diagnosi generale di demenza richiede sintomi cognitivi o comportamentali che interferiscono con la vita quotidiana, rappresentano un declino rispetto ai livelli precedenti e non sono spiegati da delirium o disturbi psichiatrici. La valutazione include l'anamnesi del paziente e di chi lo conosce, oltre a un esame dello stato mentale.
La differenziazione della demenza vascolare da altre demenze si basa sul giudizio clinico, considerando:
- Evidenza di infarti cerebrali e danni vascolari tramite neuroimaging.
- Caratteristiche cliniche tipiche (es. disfunzione esecutiva prominente, lieve o assente perdita di memoria).
- Un punteggio Hachinski elevato in assenza di imaging cerebrale.
La conferma diagnostica richiede un'anamnesi di ictus o evidenza di causa vascolare tramite neuroimaging. Segni neurologici focali o patologia cerebrovascolare richiedono un'accurata valutazione per ictus.
La TC e la RM possono mostrare:
- Infarti multipli bilaterali nell'emisfero dominante e nelle strutture limbiche.
- Ictus lacunari multipli.
- Lesioni periventricolari della sostanza bianca.
- Nella demenza di Binswanger, leucoencefalopatia del centro semiovale, spesso con lacune multiple nelle strutture profonde della sostanza grigia.
- Nel CADASIL e CARASIL, iperintensità diffusa della sostanza bianca con lesioni ischemiche sottocorticali, compreso il lobo temporale anteriore.
- Nell'angiopatia cerebrale da amiloide, emorragia lobare, microemorragia corticale multipla o siderosi superficiale.
L'Hachinski Ischemic Score può aiutare a distinguere la demenza vascolare (principalmente multi-infartuale) dalla malattia di Alzheimer in assenza di imaging.
La diagnosi di CADASIL e CARASIL può essere confermata da test genetici (mutazioni nel gene NOTCH3 per CADASIL, HTRA1 per CARASIL) o, talvolta, da biopsia cutanea.
Trattamento del Deterioramento Cognitivo e della Demenza Vascolari
Le misure di supporto includono la creazione di un ambiente sicuro, luminoso e familiare per migliorare l'orientamento. Devono essere attuate misure di sicurezza per prevenire vagabondaggio e incidenti.
La gestione dei fattori di rischio vascolare è cruciale per rallentare la progressione e prevenire ulteriori infarti:
- Controllo della pressione arteriosa.
- Terapia ipolipemizzante.
- Gestione della glicemia.
- Cessazione del fumo.
Farmaci come gli inibitori delle colinesterasi e la memantina possono essere utili se coesiste la malattia di Alzheimer, migliorando le funzioni cognitive e rallentando la perdita di funzione. Tuttavia, la loro efficacia nella demenza vascolare pura non è certa.
Prognosi del Deterioramento Cognitivo e della Demenza Vascolari
La mortalità a 5 anni per i pazienti con demenza vascolare è di circa il 60%, più elevata rispetto ad altre demenze, probabilmente a causa della coesistenza di altre malattie aterosclerotiche.
Problematiche di Fine Vita
Con il progredire della demenza, la gestione finanziaria e le decisioni mediche richiedono spesso l'intervento di familiari o tutori. È essenziale chiarire i desideri del paziente riguardo alle cure e agli aspetti legali prima che la capacità decisionale venga compromessa. Nelle fasi avanzate, le cure palliative possono essere più appropriate rispetto a interventi aggressivi.
Demenza a Esordio Precoce: Una Sfida Crescente
La demenza a esordio precoce, che colpisce individui sotto i 65 anni, rappresenta una sfida particolarmente seria a causa dell'età dei pazienti, spesso ancora attivi nel lavoro e nella vita familiare. Ricerche recenti, analizzando dati da fonti come la UK Biobank, hanno identificato almeno 15 fattori di rischio per la demenza a esordio precoce, molti dei quali sono modificabili attraverso stili di vita sani.
Fattori di Rischio Modificabili
Lo studio condotto su 350.000 persone ha evidenziato l'importanza di fattori modificabili che spaziano dalla predisposizione genetica agli stili di vita e all'influenza ambientale. La salute mentale, inclusi stress cronico, solitudine e depressione, gioca un ruolo significativo. Si stima che quattro casi di demenza su dieci siano legati a fattori modificabili.
Impatto e Ricerca sulla Demenza a Esordio Precoce
La demenza a esordio precoce genera oltre 370.000 nuovi casi ogni anno a livello globale. La ricerca in questo campo è in evoluzione, con studi che mirano a identificare biomarcatori, comprendere le basi genetiche e sviluppare strategie preventive e terapeutiche mirate.
Demenza Fronto-Temporale (FTD)
La Demenza Fronto-Temporale (FTD), precedentemente nota come malattia di Pick, è la forma più comune di demenza a esordio precoce, tipicamente manifestandosi tra i 55 e i 65 anni. È spesso di natura ereditaria e può essere causata da diverse mutazioni genetiche. La diagnosi è complessa a causa della mancanza di marcatori biologici affidabili e delle limitazioni delle tecniche di imaging attuali.
Sintomi Neuropsichiatrici e Correlati Anatomo-Patologici
La FTD è una patologia "neuropsichiatrica" caratterizzata inizialmente da disturbi psico-comportamentali come disinibizione, apatia, comportamenti sociali inappropriati, aggressività verbale, mancanza di empatia e tendenza alla ripetitività. Uno studio su 150 pazienti con FTD ha rivelato che i sintomi all'esordio sono spesso non solo neurocognitivi ma anche psichiatrici, con disinibizione orale e allucinazioni frequenti, che possono essere indicatori importanti. Il 68% dei pazienti presentava quadri anatomici specifici.
Demenza a Corpi di Lewy (DLB)
La Demenza a Corpi di Lewy è la seconda forma di demenza degenerativa più comune dopo l'Alzheimer, caratterizzata dall'accumulo di corpi di Lewy nel tessuto cerebrale. Rappresenta il 15-20% di tutte le demenze negli anziani e può coesistere con la malattia di Alzheimer o di Parkinson.
Caratteristiche Cliniche della DLB
Il quadro clinico è simile all'Alzheimer, con perdita di memoria, linguaggio e ragionamento. Tuttavia, la DLB si distingue per un decorso solitamente più rapido, fluttuazioni significative dello stato di confusione, e allucinazioni visive frequenti. A differenza dell'Alzheimer, i problemi di memoria possono essere assenti nelle fasi iniziali. Sintomi simili al Parkinson, come rigidità muscolare e tremori, sono comuni e possono essere esacerbati da alcuni farmaci.
La Malattia di Alzheimer (AD)
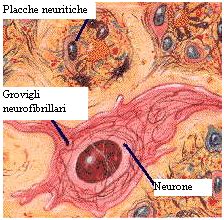
La Malattia di Alzheimer è la forma di demenza più diffusa, rappresentando il 50-60% dei casi. Si caratterizza per un esordio subdolo e insidioso. La diagnosi è probabilistica, con la certezza raggiungibile solo tramite esame post-mortem del cervello, che rileva placche senili e degenerazione neurofibrillare.
Eziopatogenesi e Progressione
L'eziopatogenesi non è completamente chiara, ma si ipotizza l'interazione di diversi fattori. Le alterazioni strutturali nel cervello includono placche amiloidi (depositi extracellulari di beta-amiloide) e grovigli neurofibrillari (lesioni intracellulari della proteina tau). L'atrofia cerebrale, in particolare nel lobo temporale mediale e nell'ippocampo, è una caratteristica distintiva. La progressione è inesorabile, con un peggioramento graduale della memoria, dei cambiamenti di personalità e della capacità di svolgere attività quotidiane.
La Diagnosi Differenziale e l'Importanza della Valutazione Multidisciplinare
La diagnosi dei disturbi cognitivi nell'età avanzata richiede un'attenta valutazione per escludere cause reversibili come depressione senile, delirium, disturbi tiroidei, carenze vitaminiche, o idrocefalo normoteso.
Ruolo delle Cliniche della Memoria
Le cliniche della memoria offrono una valutazione interdisciplinare approfondita, coinvolgendo specialisti come psichiatri geriatrici, geriatri, neurologi e neuropsicologi. Vengono registrate le attività quotidiane e possono essere eseguiti esami specifici come la puntura lombare o l'imaging funzionale.
Distinguere le Diverse Forme di Demenza
La distinzione tra demenza vascolare e neurodegenerativa (Alzheimer, DLB, FTD) è fondamentale per la scelta del trattamento. Sintomi come cadute, allucinazioni, disturbi del comportamento nel sonno REM e sensibilità ai neurolettici possono indicare DLB o demenza di Parkinson. Anomalie linguistiche o comportamentali possono suggerire FTD.
Trattamento e Gestione delle Demenze
Le terapie per la demenza comprendono approcci farmacologici e non farmacologici.
Terapie Farmacologiche
Per il trattamento del deterioramento cognitivo nella demenza di Alzheimer, sono approvati inibitori delle colinesterasi (per demenza lieve-moderata) e memantina (per demenza moderata-grave). Questi farmaci possono anche avere effetti positivi sui sintomi comportamentali e psicologici (BPSD). Per la gestione dei BPSD, sono disponibili antidepressivi e antipsicotici, da utilizzare con cautela e in associazione a trattamenti non farmacologici.
Terapie Non Farmacologiche
Numerose opzioni non farmacologiche sono disponibili per tutte le forme di demenza, con particolare attenzione ai BPSD. Queste includono la stabilizzazione del ritmo circadiano, orari fissi per sonno, veglia e pasti, e attività strutturate. Per il lieve deterioramento cognitivo, si prediligono terapie non farmacologiche come l'allenamento della memoria e l'attività fisica.
Prevenzione e Fattori di Rischio
I fattori di rischio per la demenza sono classificati come influenzabili e non influenzabili. L'età, la familiarità e il sesso femminile sono fattori non modificabili. Tuttavia, molti fattori di rischio sono modificabili e rappresentano un target per la prevenzione primaria, tra cui:
- Gestione dell'ipertensione e del diabete.
- Controllo dei livelli di colesterolo.
- Cessazione del fumo.
- Promozione di uno stile di vita attivo, sia fisicamente che cognitivamente.
- Gestione della salute mentale, inclusa la depressione e lo stress.
- Attenzione alla salute cardiovascolare.
La ricerca continua a esplorare nuove strategie preventive e terapeutiche, con l'obiettivo di migliorare la qualità della vita delle persone affette da demenza e dei loro caregiver. La collaborazione internazionale e l'uso di "big data" stanno rivoluzionando la comprensione di queste patologie complesse.