Il Disturbo dello Sviluppo della Coordinazione (DCD), noto anche come disprassia motoria, rappresenta una condizione neuroevolutiva complessa che incide significativamente sulla capacità di un individuo di acquisire e eseguire abilità motorie coordinate. Questa difficoltà si manifesta in maniera eterogenea e può interferire con le attività quotidiane, il rendimento scolastico, le interazioni sociali e, in generale, il benessere psicofisico. L'acquisizione e l'esecuzione di abilità motorie coordinate si trovano sostanzialmente al di sotto di quanto ci si aspetta in base all’età cronologica dell’individuo e all’opportunità di apprendimento e utilizzo delle abilità. La presentazione del DCD tende a essere di natura eterogenea e spesso coesiste con altre condizioni, come il disturbo da deficit di attenzione e iperattività (ADHD), i disturbi specifici del linguaggio (SLI) e le difficoltà di apprendimento (LD).
Definizione e Criteri Diagnostici del DCD
La definizione del DCD si basa su criteri specifici che ne delineano le caratteristiche fondamentali. Il Criterio A sottolinea le difficoltà nell’acquisizione e nell’esecuzione di abilità motorie coordinate, che risultano al di sotto delle aspettative per l’età cronologica del soggetto e per le opportunità di apprendimento offerte. Il Criterio B evidenzia l’interferenza significativa con le attività quotidiane, compromettendo la capacità del soggetto di partecipare a normali attività quotidiane, scolastiche, lavorative o sociali. Il Criterio C specifica che i sintomi devono essere presenti fin dall’infanzia, anche se possono diventare più evidenti solo con l’aumento delle richieste motorie. Infine, il Criterio D impone l’esclusione di altre condizioni mediche, specificando che le difficoltà motorie non possono essere meglio spiegate da una disabilità intellettiva, da un disturbo visivo o da condizioni neurologiche, come paralisi cerebrale, distrofia muscolare o malattie degenerative.

Il DCD è classificato come disturbo motorio, all’interno della categoria dei disturbi dello sviluppo neurologico, ed è caratterizzato da un ritardo nell’acquisizione delle competenze motorie a partire dai primi stadi dello sviluppo, che interferisce significativamente con le attività della vita quotidiana e non può essere spiegato da una condizione medica (ad esempio, paralisi cerebrale, distrofia muscolare, o una malattia degenerativa), handicap visivo, disturbo pervasivo dello sviluppo e ritardo mentale (DSM-5, American Psychiatric Association, 2014). Per riferirsi ai bambini che presentano un deficit nello sviluppo della coordinazione motoria l’ICD-10 (International Statistical Classification of Diseases) usa il termine Disordine Specifico dello Sviluppo della Funzione Motoria (SDDMF).
Manifestazioni del DCD attraverso le Fasi dello Sviluppo
L’età di insorgenza del Disturbo dello Sviluppo della Coordinazione (DCD) è un aspetto cruciale per la diagnosi e il trattamento precoce, poiché i sintomi del disturbo emergono tipicamente durante i primi anni dello sviluppo, ma la loro identificazione può variare a seconda della gravità delle difficoltà motorie e delle richieste ambientali. Sebbene il DSM-5 indichi che il disturbo deve avere un esordio nelle prime fasi dello sviluppo, spesso le difficoltà diventano evidenti solo quando il bambino è esposto a compiti che richiedono un maggiore livello di coordinazione motoria.
Manifestazioni nei primi anni di vita (0-3 anni): Nei bambini molto piccoli, il Disturbo dello Sviluppo della Coordinazione può manifestarsi come un ritardo nelle tappe fondamentali dello sviluppo motorio. Ad esempio, i bambini con DCD possono iniziare a gattonare, camminare o correre più tardi rispetto ai coetanei. Altri segnali possono includere difficoltà a mantenere l’equilibrio, cadute frequenti o una scarsa capacità di coordinare i movimenti delle mani e delle braccia. Per esempio, un bambino potrebbe faticare a manipolare giocattoli, come costruzioni o blocchi, o a utilizzare utensili semplici, come cucchiai e forchette.
Età prescolare (3-6 anni): Durante l’età prescolare, le richieste motorie aumentano, e le difficoltà del bambino con DCD diventano più evidenti. Ad esempio, un bambino potrebbe avere difficoltà a partecipare ad attività di gruppo che richiedono movimenti coordinati, come saltare, lanciare una palla o correre insieme ai compagni. Inoltre, in questa fase si osservano spesso problemi con attività quotidiane come vestirsi (allacciare bottoni o cerniere), utilizzare le posate o impugnare correttamente una matita.
Età scolare (6-12 anni): L’ingresso nella scuola primaria è spesso il momento in cui il Disturbo dello Sviluppo della Coordinazione viene identificato, poiché le difficoltà motorie iniziano a interferire in modo significativo con le attività accademiche e sociali. Ad esempio, i bambini con DCD possono avere difficoltà a scrivere in modo leggibile, a tagliare con le forbici o a disegnare figure semplici, risultando spesso più lenti o meno precisi rispetto ai coetanei. Le attività sportive e i giochi di squadra possono essere particolarmente impegnativi, portando il bambino a evitare queste situazioni o a sentirsi escluso dai compagni.
Adolescenza (12-18 anni): Sebbene il Disturbo dello Sviluppo della Coordinazione sia generalmente diagnosticato in età infantile, nei casi meno gravi le difficoltà motorie possono non essere riconosciute fino all’adolescenza, quando le richieste motorie e sociali diventano più complesse. Ad esempio, un adolescente con DCD potrebbe faticare a partecipare a sport scolastici, a gestire strumenti tecnici o a completare compiti che richiedono destrezza manuale, come cucire o lavorare con attrezzi. Inoltre, le difficoltà possono manifestarsi in attività quotidiane come guidare un veicolo, preparare pasti o organizzare materiali scolastici.
Fattori che influenzano la tempestività della diagnosi: L’età di insorgenza del DCD è teoricamente precoce, ma la diagnosi dipende da diversi fattori. Ad esempio, i bambini che frequentano ambienti educativi con richieste motorie elevate possono essere diagnosticati prima rispetto a quelli che vivono in contesti meno strutturati. Allo stesso modo, la consapevolezza e il livello di conoscenza del disturbo da parte di genitori, insegnanti e pediatri possono influenzare la rapidità con cui il DCD viene riconosciuto.
Variabilità individuale nell’esordio: Non tutti i bambini con DCD mostrano le stesse difficoltà nello stesso momento. Nei casi più lievi, le difficoltà motorie possono emergere solo quando le richieste ambientali superano le capacità del bambino, come nel passaggio dalla scuola primaria alla scuola secondaria o nel momento in cui si iniziano a praticare sport più competitivi.
Comorbidità e Diagnosi Differenziale
Il DCD spesso non si presenta isolatamente, ma coesiste con altre condizioni del neurosviluppo, rendendo la diagnosi e il trattamento più complessi. La diagnosi differenziale del Disturbo dello Sviluppo della Coordinazione (DCD) è un processo che richiede un’attenta analisi per distinguere questa condizione da altre patologie che possono presentare difficoltà motorie simili. Poiché il DCD non è associato a cause neurologiche, fisiche o genetiche evidenti, è fondamentale escludere altre condizioni che possono spiegare i sintomi.
- Paralisi cerebrale: A differenza del DCD, la paralisi cerebrale è una condizione neurologica causata da un danno cerebrale precoce, spesso associato a complicanze prenatali o perinatali. I bambini con paralisi cerebrale possono mostrare rigidità muscolare (spasticità), movimenti involontari (atetosi) o difficoltà nel mantenere l’equilibrio (atassia), sintomi che non sono presenti nel DCD.
- Distrofie muscolari: Queste condizioni sono caratterizzate da una degenerazione progressiva dei muscoli, che porta a debolezza muscolare e perdita di funzionalità motoria nel tempo. Nel DCD, invece, le difficoltà motorie non sono progressive e non sono associate a una perdita di forza muscolare.
- Disturbi dello spettro autistico (ASD): I bambini con autismo possono presentare difficoltà motorie, ma queste sono solitamente accompagnate da deficit nella comunicazione sociale e da comportamenti stereotipati, che non sono caratteristiche del DCD.
- Disturbo da Deficit di Attenzione e Iperattività (ADHD): I bambini ADHD possono sembrare goffi o disorganizzati nei movimenti a causa della loro impulsività o della difficoltà a concentrarsi, ma queste difficoltà non derivano da un deficit motorio intrinseco come nel DCD.
- Disturbi specifici dell’apprendimento (DSA): Nel DSA, le difficoltà sono specifiche per un’abilità accademica, come leggere, scrivere o calcolare, e non coinvolgono le abilità motorie più ampie come nel DCD.
- Sordità o deficit visivi: Le difficoltà motorie osservate nei bambini con deficit sensoriali possono mimare il DCD, ma sono dovute a problemi nella percezione sensoriale piuttosto che a un deficit di coordinazione motoria.
- Sindrome di Ehlers-Danlos e disturbi del tessuto connettivo: Questi disturbi possono causare ipermobilità articolare e instabilità, che possono portare a difficoltà motorie simili a quelle del DCD, ma sono accompagnati da sintomi specifici come dolore articolare o facilità di lussazioni.
- Disturbi neurologici degenerativi: Queste condizioni sono caratterizzate da un peggioramento progressivo delle capacità motorie, che non si osserva nel DCD.
Inoltre, il DCD spesso coesiste con il Disturbo Specifico dell’Apprendimento (DSA), l’ADHD o l’Autismo. Queste comorbilità rendono la diagnosi più complessa, poiché i sintomi possono sovrapporsi. Ad esempio, la disgrafia, caratterizzata da una grafia illeggibile, è una difficoltà specifica dell’apprendimento che può essere confusa con le difficoltà grafo-motorie del DCD.
Le Basi Anatomofunzionali del Movimento Volontario e le Disfunzioni nel DCD
La comprensione delle basi anatomofunzionali del movimento volontario è essenziale per capire le disfunzioni associate al DCD. Il movimento volontario è il risultato dell’azione simultanea e in sequenza da parte di molte strutture cerebrali, sia subcorticali che corticali, in stretto legame con i sistemi sensoriali.
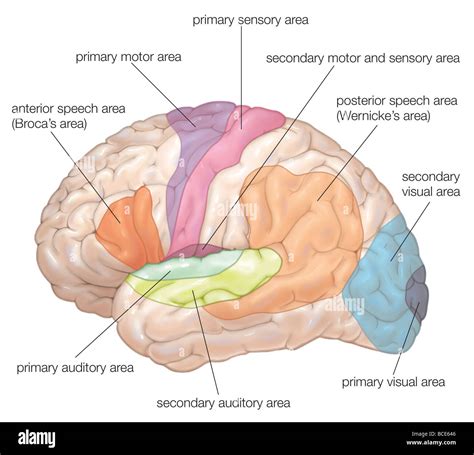
Le principali strutture coinvolte includono:
- La corteccia motoria primaria (BA 4): Localizzata nel lobo frontale, è responsabile dell'esecuzione dei movimenti volontari. Distretti motori utilizzati per compiti di precisione e controllo fine (labbra, mani e lingua) hanno una rappresentazione corticale più ampia.
- La corteccia premotoria e l’area motoria supplementare: Fondamentali per la pianificazione e la coordinazione di sequenze motorie complesse.
- Il cervelletto: Cruciale per la coordinazione dei movimenti, il controllo del tono muscolare, la modulazione della postura e l'apprendimento dei comportamenti motori. Lesioni in quest'area provocano incapacità di coordinare i movimenti.
- Le strutture sottocorticali, in particolare i gangli della base: Partecipano al controllo cognitivo dell'attività motoria, determinando quali schemi motori eseguire e con quale sequenza. Regolano i movimenti involontari che accompagnano i movimenti volontari.
- Le cortecce sensoriali: Ricevono afferenze dagli organi e recettori periferici (visive, uditive, somatosensoriali, gustative). La corteccia parietale posteriore, in particolare, integra informazioni provenienti da più sensi con il movimento.
- Le cortecce associative: Costituiscono le aree più ampie della corteccia cerebrale e sono deputate alla percezione, al movimento e alla motivazione. L'informazione visiva gioca un ruolo chiave nella pianificazione del movimento.
- I sistemi sensoriali periferici: Forniscono al sistema nervoso centrale le informazioni necessarie per l'elaborazione e l'esecuzione del movimento. La propriocezione, ovvero la consapevolezza della posizione del corpo nello spazio, è fondamentale.
Nell'eziopatogenesi del DCD, si ipotizza una precoce compromissione (disfunzione, danno o mancato sviluppo) della sostanza bianca, ovvero dei fasci di fibre mielinizzate che connettono diverse aree corticali e sottocorticali. Le cause principali sembrano includere la prematurità, il basso peso alla nascita, il disturbo di integrazione sensoriale, la compromissione dell’emisfero cerebrale dominante, l’anossia o l’ipossia. Studi hanno identificato la presenza di sottogruppi in bambini con DCD, evidenziando difficoltà specifiche nell'esecuzione del movimento, deficit percettivo-visivi, scarsa propriocezione o generalizzate difficoltà percettivo-motorie.
Le difficoltà motorie nei bambini con DCD potrebbero essere correlate a diversi tipi di disfunzione che possono coinvolgere il lobo parietale, il cervelletto, i gangli della base, l’ippocampo, l’assottigliamento del corpo calloso, disturbi oculo-motori o anomalie neuro-visive. L'alterazione del funzionamento del lobo parietale inferiore, area deputata alla ricostruzione dell’immagine visiva e al suo orientamento nello spazio, è stata significativamente riscontrata nei bambini con DCD, attribuita a un deficit di immaginazione motoria. Le difficoltà nella gestione del controllo online del movimento sembrano dipendere dalla minore capacità di attivare le rappresentazioni interne dell’azione.
Impatto Psicopatologico e Sfide Emotive e Sociali
Il Disturbo della Coordinazione Motoria non influenza solo la possibilità di cimentarsi in alcune attività, ma anche il funzionamento generale del bambino, con profonde implicazioni emotive e sociali. Le capacità motorie ricoprono un ruolo estremamente importante nello sviluppo di bambini e adolescenti, rendendo possibile l’adattamento al mondo esterno e la partecipazione attiva alla vita in società.
Il DCD può avere un impatto significativo sulla vita emotiva e sociale della persona. I bambini con DCD possono sentirsi frustrati o ansiosi a causa delle loro difficoltà, sviluppando un senso di inadeguatezza o bassa autostima. L'autostima costituisce una parte centrale del concetto di sé che comprende l’insieme dei giudizi che un individuo sviluppa rispetto alle proprie competenze nei vari domini di vita. Una relazione molto interessante emerge fra attività fisica e senso di competenza: l’acquisizione della padronanza di una attività fisica rinforza la percezione di auto-efficacia, che a sua volta porta ad un aumento della competenza fisica percepita, la quale aumenta il livello di autostima attraverso la mediazione dell’accettazione del proprio corpo.
Spesso i bambini con DCD ottengono prestazioni scarse nelle attività fisiche, e questo provoca un abbassamento del senso di competenza e dell’autostima generale che si può riflettere in comportamenti internalizzanti come il ritiro sociale. I bambini con DCD tendono ad evitare di impegnarsi in attività fisiche essenzialmente a causa della loro paura di essere criticati, ridicolizzati e di essere bersaglio di bullismo da parte dei loro compagni, sperimentando un minor senso di auto-efficacia e una minore competenza auto-percepita rispetto alle loro abilità motorie. La paura del fallimento ripetuto non solo riduce il desiderio di partecipare a tali attività, vissute come sgradevoli, ma crea una sorta di circolo vizioso in cui l’angoscia legata alla possibilità di non riuscire porta al ritiro, che a sua volta diminuisce le opportunità di allenare le competenze necessarie.
Dallo studio di Raz-Silbiger et al. (2015) emerge che sia i bambini con DCD che i loro genitori percepiscono livelli più bassi per quanto riguarda le competenze motorie, cognitive, psicosociali e in generale una qualità di vita inferiore rispetto a quella dei coetanei con sviluppo tipico. Dunque i bambini con DCD non solo mostrano un funzionamento motorio peggiore rispetto ai coetanei, ma presentano anche sintomi significativamente più gravi di depressione e ansia, minore autoefficacia e maggiori problemi di tipo socio-relazionale (Zwicker, J. G., et al. 2013).
In uno studio ancora più recente (Karras, H. C et al., 2019) viene rilevato che sia i bambini con DCD che i loro genitori presentano una percezione della qualità di vita significativamente più bassa in numerosi campi, tra cui il benessere fisico, il benessere psicologico, gli stati d’animo e le emozioni, l’auto-percezione, l’autonomia, le relazioni parentali e la vita domestica, il sostegno sociale dei pari, l’ambiente scolastico e il bullismo.
Inoltre, i bambini con DCD presentano spesso difficoltà nell’acquisizione delle abilità accademiche, come la lettura, la scrittura e il calcolo, che possono essere diagnosticate come Disturbi Specifici dell’Apprendimento (DSA). Un’attenta valutazione neuropsicologica rileva deficit a carico di altre funzioni cognitive, in particolare quelle connesse alla corteccia prefrontale; i bambini con diagnosi di DCM mostrano, rispetto ai coetanei, prestazioni inferiori nei compiti di memoria a lungo termine e di memoria di lavoro, sia con materiale verbale che visuospaziale.
Una bambina di 8 anni risolve un problema olimpico in 10 secondi… tutti restano senza parole!
Valutazione e Intervento nel DCD
La diagnosi di DCD da parte di un medico richiede un colloquio e una valutazione clinica, che prenda in considerazione la storia della famiglia e della nascita, nonché un’indagine relativa al raggiungimento delle tappe dello sviluppo da parte del bambino. Esistono evidenze limitate relative all’eziologia del DCD.
Per la valutazione, sono disponibili diversi strumenti. Il DCDQ (Developmental Coordination Disorder Questionnaire) ha dimostrato proprietà psicometriche valide e affidabili per aiutare a identificare i bambini con DCD ed è disponibile gratuitamente sul sito www.dcdq.ca. In Italia, protocolli come il Movement Assessment Battery for Children - Second Edition (MABC-2) e il Protocollo per la valutazione delle Abilità Prassiche e della Coordinazione Motoria - seconda edizione (APCM-2) sono utilizzati per valutare le abilità motorie fini e grossolane, l'equilibrio e la coordinazione.
Secondo la Clinical Practice Guideline (CPG) pubblicata dall’American Physical Therapy Association (APTA), si raccomanda che i fisioterapisti includano interventi associati a compromissioni delle funzioni e delle strutture corporee, nonché un trattamento orientato al compito. Esempi di interventi che riguardano le funzioni e la struttura del corpo sono il Core Stability Training, il Cardiorespiratory Training e il Functional Movement-Power Training Program (FMPT). Questi interventi sono tutti basati sulle evidenze e possono essere utilizzati in combinazione o separatamente, mentre le scelte terapeutiche si basano sui risultati della valutazione del bambino e sugli obiettivi del bambino e della famiglia.
CanChild, un istituto di ricerca no-profit che si occupa di bambini con disabilità e delle loro famiglie, suggerisce di applicare una strategia M.A.T.C.H. (Motor Activity Through Consistent Help) durante l’intervento sui bambini con DCD in età scolare. Questa strategia mira a personalizzare l’intervento in base alle esigenze individuali del bambino, promuovendo la partecipazione attiva e il successo nelle attività motorie.
L'intervento per curare i bambini affetti da DCD o da disprassia può includere la segnalazione ad un terapista della neuro e psicomotricità dell’età evolutiva che aiuterà il bambino a imparare a svolgere attività quotidiane con più successo e che fornirà consigli ai genitori e agli insegnanti in merito alla partecipazione alle attività a casa, in classe, nelle aree di gioco e ad attività di svago nella comunità. A differenza della diffusa opinione secondo cui i bambini affetti da DCD o da disprassia supereranno i problemi crescendo, gli studi hanno dimostrato che questi possono acquisire alcune capacità con un esercizio supplementare, ma l’acquisizione di nuove capacità motorie continuerà ad essere problematica.
In conclusione, il Disturbo dello Sviluppo della Coordinazione è una condizione complessa che richiede una valutazione attenta e interventi mirati per supportare gli individui colpiti a raggiungere il loro pieno potenziale, sia a livello motorio che psicologico e sociale. La comprensione approfondita delle sue manifestazioni, delle basi neurobiologiche e dell’impatto psicopatologico è fondamentale per una gestione efficace e per migliorare la qualità della vita delle persone affette da DCD.