I neurolettici, noti anche come antipsicotici, rappresentano una classe fondamentale di psicofarmaci il cui impiego primario è focalizzato sul trattamento di disturbi psichiatrici complessi. La loro azione si estende alla gestione delle psicosi, sia in fase acuta che cronica, della schizofrenia, delle fasi maniacali del disturbo bipolare, del disturbo borderline di personalità, e degli stati di agitazione. In alcuni contesti terapeutici, vengono impiegati in aggiunta ad antidepressivi per affrontare il disturbo depressivo e il disturbo ossessivo-compulsivo.
Storicamente, i neurolettici sono stati categorizzati in due generazioni principali, distinte in base al loro meccanismo d'azione e al profilo di effetti collaterali. I farmaci di prima generazione, o "tipici", e quelli di seconda generazione, o "atipici", presentano differenze significative che ne guidano la scelta clinica. I neurolettici di seconda generazione, in particolare, sono spesso preferiti per il loro generalmente migliore profilo di tollerabilità.
L'alba dei neurolettici: dalla prometazina alla clorpromazina
Le radici della scoperta dei neurolettici affondano nei primi anni del XX secolo. Fu in questo periodo che si osservarono le interessanti proprietà sedative e antiallergiche della prometazina, un derivato dell'anilina. Da questa molecola, attraverso un processo di sintesi, venne ottenuta la clorpromazina. Inizialmente impiegata come semplice sedativo, il suo potenziale terapeutico fu rivoluzionato dalla scoperta del medico francese Henri Laborit. Egli notò la capacità della clorpromazina di indurre uno stato di "indifferenza" agli stimoli ambientali, mantenendo al contempo un livello di vigilanza relativamente conservato. Questo effetto, definito "atarassizzante", aprì la strada alla comprensione del potenziale antipsicotico di questa classe di farmaci.

La clorpromazina, in quanto primo farmaco antipsicotico, divenne il prototipo della classe delle fenotiazine, molecole che combinano attività antipsicotica e antistaminica. La sua scoperta segnò una svolta epocale nel trattamento delle malattie mentali, offrendo una nuova speranza a pazienti affetti da condizioni precedentemente considerate intrattabili.
L'evoluzione verso gli antipsicotici di seconda e terza generazione
Con il progredire della ricerca farmacologica, si è assistito all'introduzione di nuovi agenti antipsicotici. Questi farmaci, definiti "atipici" o di seconda generazione, sono caratterizzati da un'affinità più ampia per i recettori dopaminergici e serotoninergici. Tale spettro d'azione più complesso si traduce in un profilo di effetti collaterali generalmente più favorevole rispetto ai farmaci di prima generazione. Tra gli esponenti di spicco di questa categoria figurano risperidone, clozapina, olanzapina e quetiapina.
Più recentemente, sono emerse nuove classi di farmaci, genericamente denominate antipsicotici di terza generazione o "multimodali". Questi farmaci, tra cui spiccano aripiprazolo e cariprazina, presentano meccanismi d'azione ancora più sofisticati. L'aripiprazolo, ad esempio, agisce come agonista parziale dei recettori dopaminergici D2 e di alcuni sottotipi serotoninergici, offrendo un approccio terapeutico innovativo.
Meccanismi d'azione: il ruolo della dopamina e della serotonina
Il nucleo dell'azione dei neurolettici risiede nella loro capacità di modulare l'attività dei neurotrasmettitori nel cervello, in particolare la dopamina e, nei farmaci più recenti, la serotonina. I neurotrasmettitori sono messaggeri chimici che permettono la comunicazione tra le cellule nervose (neuroni). Sulla superficie dei neuroni sono presenti specifici recettori che accolgono questi messaggeri, innescando diverse risposte cellulari.
Gli antipsicotici "tipici" (di prima generazione) agiscono principalmente come potenti antagonisti dei recettori dopaminergici, in particolare del sottotipo D2. Questo blocco recettoriale è fondamentale per ridurre i sintomi psicotici come deliri e allucinazioni. Tuttavia, la loro azione spesso non è selettiva per specifiche aree cerebrali, portando a una maggiore incidenza di effetti collaterali extrapiramidali.
Gli antipsicotici "atipici" (di seconda generazione) presentano un meccanismo d'azione più complesso. Oltre all'antagonismo dei recettori D2, esercitano anche un antagonismo sui recettori serotoninergici, specialmente i sottotipi 5HT2A e 5HT2C. Si ipotizza che questa duplice azione possa non solo migliorare i sintomi psicotici, ma anche ridurre l'incidenza degli effetti collaterali extrapiramidali, modulando indirettamente il rilascio di dopamina nelle vie nigrostriatali.
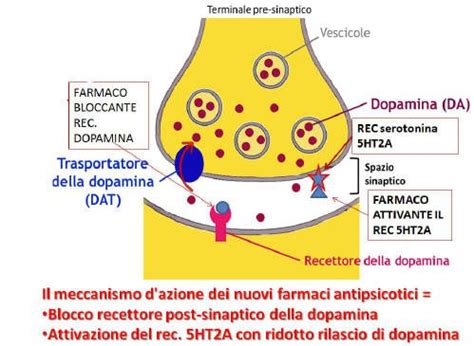
Esistono diverse teorie riguardo al preciso meccanismo d'azione degli antipsicotici atipici, con alcuni ricercatori che suggeriscono il coinvolgimento di altri target neuronali o enzimatici. La distribuzione preferenziale di alcuni di questi farmaci nelle aree cerebrali coinvolte nella genesi dei disturbi psicotici contribuisce ulteriormente al loro miglior profilo di tollerabilità.
I farmaci di terza generazione, come l'aripiprazolo, rappresentano un ulteriore avanzamento, agendo come agonisti parziali dei recettori dopaminergici. Questo significa che possono sia stimolare che bloccare i recettori, a seconda del livello di dopamina presente nel cervello, offrendo una modulazione più fine dell'attività dopaminergica.
Indicazioni terapeutiche: un ampio spettro d'azione
I neurolettici trovano impiego nel trattamento di una vasta gamma di disturbi psichiatrici. La loro azione antidelirante e antiallucinatoria è cruciale nel trattamento della schizofrenia e di altre psicosi. A dosaggi adeguati, sono in grado di ridurre i deliri, le allucinazioni e le anomalie comportamentali associate a queste condizioni, facilitando il reinserimento sociale dei pazienti.
Oltre alle psicosi, i neurolettici sono utilizzati nella gestione della fase maniacale del disturbo bipolare, degli stati di agitazione, e in alcuni casi, come coadiuvanti nella terapia del disturbo depressivo e del disturbo ossessivo-compulsivo. Il loro impiego è stato esplorato anche nel trattamento di condizioni come il disturbo borderline di personalità e la sindrome di Tourette, dove in bassi dosaggi hanno mostrato un discreto successo nel controllo del comportamento impulsivo e dei sintomi cognitivo-percettivi. Sono inoltre utili in alcune sindromi dello spettro autistico.
Tuttavia, è importante sottolineare che la ricerca ha evidenziato una mancanza di utilità nel trattamento dell'aggressività negli adulti con demenza, nei disturbi del comportamento alimentare e in alcuni disturbi della personalità, suggerendo la necessità di approcci terapeutici mirati per queste condizioni.
Sebbene alcuni neurolettici, in particolare quelli con proprietà antistaminiche e sedative, vengano talvolta prescritti per l'insonnia, non esistono evidenze cliniche consolidate a supporto di tale utilizzo. Pertanto, non sono indicati per il trattamento primario dell'insonnia.
Considerazioni sull'uso nei giovani
L'utilizzo di neurolettici nei giovani è generalmente ristretto a situazioni cliniche specifiche. Non sono raccomandati per l'uso di routine nei giovani, a meno che non siano presenti psicosi, gravi disturbi pervasivi della personalità, o comportamenti violenti, specialmente in soggetti con disabilità psichica quando altri trattamenti si sono rivelati inefficaci.
Effetti collaterali: un profilo da considerare attentamente
Nonostante la loro efficacia terapeutica, i neurolettici possono indurre una serie di effetti collaterali, sia di natura fisica che neuropsichiatrica. La scelta di iniziare un trattamento con questi farmaci richiede un'attenta valutazione del rapporto rischi-benefici, poiché alcuni di questi effetti possono essere gravi e persino irreversibili.
Tra gli effetti collaterali più noti dei neurolettici tipici vi sono i disturbi del movimento, noti come sintomi extrapiramidali. Questi includono rigidità muscolare, tremori, acatisia (irrequietezza motoria) e discinesia tardiva. Quest'ultima è una condizione iatrogena, spesso irreversibile, caratterizzata da movimenti involontari o semi-volontari, simili a tic, o contorsioni muscolari lente che possono interessare lingua, volto, collo, tronco e muscoli della deglutizione e respirazione.
I neurolettici atipici, pur presentando un minor rischio di effetti extrapiramidali, sono associati a un aumento del rischio di sindromi metaboliche. Queste includono iperglicemia (alti livelli di zucchero nel sangue), aumento di peso e squilibri ormonali. L'assunzione di questi farmaci può anche accrescere il rischio di disordini metabolici come il diabete.

Un aspetto spesso sottovalutato riguarda gli effetti collaterali sulla sfera emotiva dei pazienti. In alcuni casi, questi effetti possono essere erroneamente interpretati come sintomi della patologia trattata, ritardando la diagnosi e la gestione appropriata.
Si è osservato anche un incremento del rischio di mortalità per qualsiasi causa nei pazienti con demenza trattati con antipsicotici. Studi hanno inoltre indicato una diminuzione progressiva del volume di materia grigia cerebrale nei pazienti sottoposti a trattamenti prolungati con più antipsicotici.
Per contrastare alcuni degli effetti collaterali metabolici, come l'aumento di peso, l'Associazione Americana di Medicina Sportiva (ACSM) raccomanda programmi di esercizio fisico strutturati. L'attività fisica regolare, anche di moderata intensità, può rappresentare un'alternativa valida per promuovere uno stile di vita più sano.
Quanti minuti di attività fisica per restare in salute?
La Sindrome Neurolettica Maligna: un'emergenza medica rara ma grave
Una complicanza rara ma potenzialmente letale associata all'uso di neurolettici è la Sindrome Neurolettica Maligna (SNM). Questa sindrome, che si manifesta in un numero limitato di persone, è caratterizzata da un insieme di sintomi che includono:
- Confusione o stato di non reattività
- Rigidità muscolare severa
- Temperatura corporea elevata, spesso superiore ai 40°C
- Aumento della frequenza cardiaca e respiratoria
- Pressione arteriosa instabile
I muscoli danneggiati possono rilasciare mioglobina, una proteina che, escreta nelle urine, ne conferisce un colore marrone (mioglobinuria). Questa condizione può portare a danni renali acuti o insufficienza renale.
La SNM si sviluppa solitamente nell'arco di pochi giorni dall'inizio del trattamento o da un aumento della dose. Sebbene il rischio sia basso (0,1% o inferiore), è più frequente nei soggetti di sesso maschile con stati di agitazione e che ricevono dosaggi elevati o aumenti rapidi della dose. La diagnosi si basa sui sintomi clinici e sull'esame obiettivo, poiché non esistono test specifici. Il trattamento prevede l'immediata interruzione del farmaco responsabile, il controllo della febbre e cure di supporto intensivo.
Gestione del trattamento: minimizzare i rischi
Data la potenziale gravità degli effetti collaterali, l'utilizzo dei neurolettici deve essere guidato da principi di prudenza e appropriatezza. Si raccomanda di impiegarli solo nei casi strettamente necessari, alla dose minima efficace e per il tempo minimo indispensabile per ottenere i benefici terapeutici desiderati.
La scelta tra antipsicotici di prima e seconda generazione rimane un tema di dibattito clinico. Studi comparativi, come il CATIE (Clinical Antipsychotic Trials of Intervention Effectiveness), non hanno dimostrato una superiorità in termini di efficacia o tollerabilità degli antipsicotici atipici rispetto a quelli tipici come la perfenazina. Tuttavia, in generale, i farmaci di prima generazione sembrano comportare un maggior rischio di disturbi del movimento, mentre quelli di seconda generazione un più elevato rischio di sindromi metaboliche e diabete.
Il concetto di "neurolepsi" e l'evoluzione della terminologia
Il termine "neurolettico" stesso deriva dal greco "neuron" (nervo) e "lepsis" (arrestare), indicando un farmaco che rallenta l'attività del sistema nervoso. I primi clinici che osservarono gli effetti comportamentali dei farmaci antipsicotici, come rallentamento psicomotorio, quiete emotiva e sedazione, coniarono questo termine. La "neurolepsi" era considerata un segno affidabile dell'efficacia antipsicotica.
Con il tempo, la terminologia si è evoluta per riflettere una maggiore comprensione dei meccanismi d'azione e dei profili clinici. Il termine "tipico" è ora spesso sostituito da "antipsicotico di prima generazione", mentre "atipico" è comunemente usato per gli "antipsicotici di seconda generazione". I farmaci più recenti, che agiscono come agonisti parziali dei recettori dopaminergici, sono classificati come "antipsicotici di terza generazione". Questa evoluzione terminologica mira a fornire una classificazione più precisa e clinicamente utile.

Considerazioni finali sull'uso degli psicofarmaci
È fondamentale distinguere tra l'astinenza da psicofarmaci, legata allo sviluppo di dipendenza, e l'effetto rebound. L'effetto rebound si manifesta con l'interruzione brusca di alcuni psicofarmaci (inclusi antidepressivi, antipsicotici e stabilizzatori dell'umore) e si presenta in modo differente a seconda della natura degli effetti del farmaco sul cervello. Le benzodiazepine, ad esempio, se utilizzate per periodi prolungati, possono indurre dipendenza e fenomeni di astinenza. L'emivita plasmatica degli antipsicotici varia significativamente tra i diversi farmaci, oscillando solitamente tra le 7 e le 36 ore.
In conclusione, i neurolettici sono strumenti terapeutici potenti e indispensabili nel trattamento di gravi disturbi psichiatrici. Tuttavia, la loro complessità d'azione, la varietà di profili di efficacia e gli effetti collaterali potenziali richiedono un approccio terapeutico informato, personalizzato e costantemente monitorato da professionisti sanitari qualificati. La ricerca continua a esplorare nuove molecole e strategie terapeutiche per ottimizzare i benefici e minimizzare i rischi associati all'uso di questi farmaci.
tags: #cos #eun #neurolettico