La comprensione dei sistemi di classificazione delle malattie è fondamentale nel campo della medicina e della psichiatria. Tra i sistemi più utilizzati a livello internazionale spiccano l'ICD (International Classification of Diseases) e il DSM (Diagnostic and Statistical Manual of Mental Disorders). Questi codici non sono semplici etichette, ma rappresentano un linguaggio comune per la ricerca, la pratica clinica e la gestione dei sistemi sanitari.

L'International Classification of Diseases (ICD)
L'acronimo ICD-9-CM sta per International Classification of Diseases, 9th revision - Clinical Modification. Si tratta di un sistema internazionale di classificazione delle malattie, dei traumatismi, degli interventi chirurgici e delle procedure diagnostiche e terapeutiche. L'ICD è sviluppato dall'Organizzazione Mondiale della Sanità (OMS) ed è divenuto negli anni lo standard di classificazione de facto per gli studi statistici sui tassi di morbosità e mortalità e per studi epidemiologici, nonché valido strumento di gestione di salute e igiene pubblica.
La prima stesura di una classificazione internazionale delle malattie fu una lista di cause di morte, chiamata Classification Bertillon, adottata dall'Istituto Statistico Internazionale nel 1893. Col 1948 nell'ICD vennero incluse anche le cause di morbosità. La ICD-10 è stata la decima revisione della classificazione ICD, ossia la classificazione internazionale delle malattie e dei problemi correlati, proposta dall'OMS. Sono classificate oltre 2.000 malattie. Le differenze rispetto alla revisione precedente, denominata ICD-9, sono l'aumento dei settori portati da 17 a 19, e l'utilizzo di un codice alfanumerico in sostituzione del precedente codice numerico.
L'ICD-9-CM in Italia e la Scheda di Dimissione Ospedaliera (SDO)
In Italia, la classificazione ICD è tradotta e mantenuta dal Centro Collaboratore Italiano dell’OMS per la Famiglia delle Classificazioni Internazionali (CCIOMS), organismo che fa parte del WHO-FIC Network. Il CCIOMS è riconosciuto dal Ministero della Salute con cui partecipa al progetto it.DRG per predisporre la revisione dei sistemi di codifica e classificazione usati nella SDO (in particolare l’ICD-10 versione italiana) e sperimentarne l’uso nel contesto ospedaliero italiano.
Con il Decreto del Ministero della Sanità del 26 luglio 1993, che ha lo scopo di disciplinare il flusso delle informazioni in occasione delle dimissioni dei pazienti nelle strutture ospedaliere, viene approvato il Disciplinare Tecnico che introduce l’utilizzo dei codici ICD-9 nella compilazione della Scheda di Dimissione Ospedaliera (SDO). Istituita precedentemente con il Decreto Ministeriale del 28 dicembre 1991. In quel momento si trattava della classificazione ICD-9 facente riferimento alla revisione n. 9 del 1975.
Con il Decreto Ministeriale n. 380 del 20 ottobre 2000 la scheda SDO viene adeguata allo standard di classificazione ICD-9-CM introdotta nel 1997. Più orientata all’approccio clinico e alle procedure di diagnosi, oltre al successivo percorso terapeutico. La scheda in questione, nelle intenzioni del legislatore, vuole essere uno strumento per gestire il flusso delle informazioni relativamente ai servizi di assistenza erogata nelle varie strutture ospedaliere nazionali. Dovrebbe anche semplificare le attività di analisi e valutazione dei processi di programmazione e controllo di tutte le attività ospedaliere. Altro obiettivo non secondario è quello di rilevare sistematicamente eventuali rischi epidemiologici.
Il Ministero della Salute, con Decreto 08 luglio 2010, n. [numero del decreto non specificato], ha integrato le informazioni relative alla scheda di dimissione ospedaliera, regolata dal decreto ministeriale 27 ottobre 2000, n. 380. Questo decreto ha apportato modifiche in conseguenza della nuova malattia da SARS-CoV-2 (COVID-19) e ha modificato il decreto del 18 dicembre 2008.
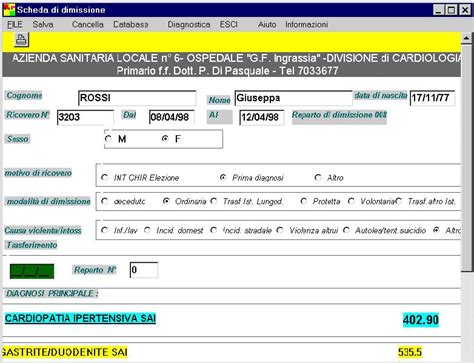
Struttura e Caratteristiche della Codifica ICD-9-CM
La classificazione ICD-9 rappresenta i termini medici abitualmente utilizzati per definire la diagnosi di una patologia o malattia, di un evento traumatico e le cause dello stesso, oltre a tutte le procedure di diagnosi e terapia. La codifica viene espressa convenzionalmente con dei codici numerici e alfanumerici. Si tratta di una struttura di circa 16.100 codici nosologici che possiamo dividere in due rami principali: quello eziologico e quello anatomico.
I codici sono prevalentemente di tipo numerico. Mentre quelli di tipo alfanumerico riguardano le classificazioni supplementari. Le caratteristiche strutturali dei vari gruppi di codici nosologici sono:
- Diagnosi: circa 12.400 codici costituiti da 3, 4 oppure 5 caratteri numerici e alfanumerici; se il codice nosologico supera i tre caratteri viene diviso da un punto decimale posto dopo il terzo.
- Procedure: circa 3.700 composti solo da 2, 3 o 4 caratteri numerici divisi da un punto decimale tra il secondo e terzo.
Oltre a essere diviso in due gruppi principali, ciascuno di questi è poi strutturato in un indice alfabetico e un elenco sistematico. Il tutto è diviso in quattro classificazioni principali e due supplementari:
- Indice alfabetico delle malattie e dei traumatismi.
- Elenco sistematico delle malattie e dei traumatismi.
- Indice alfabetico degli interventi chirurgici e delle procedure diagnostiche e terapeutiche.
- Elenco sistematico degli interventi chirurgici e delle procedure diagnostiche e terapeutiche.
- Classificazione supplementare dei fattori che influenzano lo stato di salute e il ricorso alle strutture sanitarie (codici V).
- Classificazione supplementare delle cause esterne di traumatismo e avvelenamento (codici E).
L'ICD-9-CM ricerca codici è un motore di ricerca online per i codici e le descrizioni della versione italiana 2007 della classificazione ICD-9-CM. Richiede una normale connessione ad Internet e può essere usato con semplicità da computer, tablet o smartphone. I risultati elencano codici validi al massimo livello di specificità. Per prima cosa indica se vuoi trovare una diagnosi o una procedura. La configurazione predefinita è impostata su "Diagnosi". Quindi inserisci il codice, la descrizione o una parte di essi nel campo di ricerca. Ricorda che le voci più corte sono utilissime per trovare il codice giusto ma sono meno specifiche. Controlla di aver scelto correttamente tra "Diagnosi" e "Procedura". I codici a basso livello di specificità non vengono elencati tra i risultati perché il loro uso nel processo di codifica non è consentito. La maggior parte dei codici elencati nel manuale ICD-9-CM italiano contiene un punto, come nel caso del 366.10.
Il Codice ICD-9 nei Verbali di Invalidità Civile
A quanti sarà capitato di leggere il codice ICD-9 oppure codice ICD-9 omissis in un verbale di invalidità e non comprenderne il significato? Certamente a tutti coloro che si sono trovati in mano il proprio certificato di invalidità, quello di un familiare, oppure quello di un amico o conoscente. La stragrande maggioranza delle persone che si trovano a leggere il suddetto verbale, non danno peso a questa dicitura ritenendola irrilevante. Lo sguardo va rapidamente alla ricerca del responso positivo della Commissione medica che certifica il riconoscimento e la percentuale dell’invalidità. Si va subito a verificare l’esito della visita medica nella consapevolezza che solo questa, in funzione della percentuale di invalidità riconosciuta, permetterà poi di fruire di un eventuale trattamento pensionistico o delle agevolazioni previste dalla legge a favore delle persone con invalidità.
Eppure la codifica ICD-9 od ICD-9 omissis riportata nel documento è molto importante. Indica infatti la patologia che è causa dell’invalidità. In funzione della patologia riconosciuta verranno assegnate anche le percentuali di invalidità.
Il codice ICD-9 omissis nel verbale d’invalidità: la risposta è semplice. Questa dicitura della codifica deriva dal fatto che l’INPS rilascia al portatore di handicap due differenti verbali. Una versione completa con tutti i dati personali e quindi anche il dettaglio della diagnosi con indicate le cause che hanno determinato l’invalidità. Nell’altra copia invece viene omesso di indicare il codice nosologico della diagnosi e della patologia, sostituiti dalla dicitura “diagnosi omissis codice ICD-9“. La prima copia del verbale viene rilasciata ad uso personale dell’interessato, certifica la sua invalidità ai fini anche di eventuali visite di revisione o di aggravamento future. La seconda, riportante il codice omissis ICD-9, ha lo scopo di tutelare il diritto alla privacy della persona disabile.
L’invalidità è la difficoltà a svolgere alcune funzioni tipiche della vita quotidiana o di relazione a causa di una menomazione o di un deficit fisico, psichico o intellettivo, della vista o dell’udito. Gli invalidi si distinguono prevalentemente in quattro categorie: invalido civile, invalido sul lavoro, invalido per cause di servizio, invalido di guerra. In tutti questi casi la certificazione di invalidità riporterà i codici ICD-9 che definiscono con esattezza le caratteristiche diagnostiche. A seconda dei codici nosologici che verranno attribuiti verrà pure stabilita la percentuale di invalidità riconosciuta. Questo è molto importante per un eventuale inserimento nel mondo del lavoro, usufruendo delle liste di collocamento speciali, oppure per un trattamento pensionistico. In ambedue i casi deve essere indicato nel verbale il codice invalidità ICD-9 che comprova l’inabilità al lavoro.
Come si legge il verbale di invalidità civile?
Il riconoscimento dell’invalidità è il primo passo per chi vorrà poi richiedere il riconoscimento dello stato di handicap ai sensi dell’articolo 3 della legge 104 del 1992 aggiornata. Questo riconoscimento è fondamentale per poter accedere ad agevolazioni e benefici riservati ai portatori di handicap, ma anche ai loro caregiver: benefici economici (trattamenti pensionistici, indennità di accompagnamento), agevolazioni lavorative (pensionamento anticipato, congedi straordinari, permessi retribuiti, scelta della sede più vicina al proprio domicilio), agevolazioni fiscali (detrazioni IRPEF per figli a carico, per acquisto auto, per abbattimento barriere architettoniche, IVA agevolata, esenzione bollo auto).
Nei verbali di riconoscimento dell’invalidità è indicata anche la diagnosi sulla quale si baserà la verifica della Commissione medica. Questa infatti non effettua una visita medica vera e propria, ma procede ad un’analisi documentale di tutto il fascicolo allegato alla domanda. Sul giudizio finale influisce molto il quadro diagnostico complessivo riassunto con il codice invalidità ICD-9 indicato nel verbale.
Il Diagnostic and Statistical Manual of Mental Disorders (DSM)
I due principali sistemi di classificazione utilizzati in psichiatria sono il Manuale Diagnostico e Statistico dei Disturbi Mentali (Diagnostic and Statistical Manual of Mental Disorders - DSM) e l’International Classification of Diseases (ICD). Sebbene gli autori delle ultime revisioni dei due sistemi diagnostici abbiano tentato un processo di armonizzazione, persistono ancora numerose differenze. La differenza principale riguarda l’approccio alla base dei due sistemi diagnostici: mentre il DSM è più orientato alla ricerca scientifica, il sistema diagnostico dell’ICD sottolinea l’importanza di migliorare la clinical utility delle diagnosi nella pratica clinica ordinaria. È auspicabile che le future revisioni prendano in considerazione queste differenze in modo da favorire una reale armonizzazione tra i due sistemi diagnostici.

Evoluzione del DSM
La prima edizione del DSM, pubblicata nel 1952 a cura di Adolf Meyer, conteneva un glossario di descrizioni delle principali categorie diagnostiche; questa edizione può essere considerata il primo manuale ufficiale dei disturbi mentali con un’utilità nella pratica clinica. I disturbi mentali erano concettualizzati come delle “reazioni” della personalità a fattori psicologici, sociali e biologici, riflettendo l’influenza del lavoro di Meyer.
La seconda edizione del DSM fu pubblicata nel 1968, sempre a cura di Meyer, in cui i cambiamenti principali includevano l’aumento delle possibili diagnosi (da circa 100 a circa 150) e il passaggio dal termine “reazioni” a quello di “nevrosi”.
Il vero cambiamento si ebbe nel 1980 con la pubblicazione del DSM-III, a opera di un gruppo di ricercatori americani guidati da R. Spitzer. In questa edizione, per la prima volta, furono introdotti i criteri operazionali per la formulazione delle diagnosi al fine di migliorare la riproducibilità diagnostica tra i medici. Inoltre, il DSM-III incluse un sistema di classificazione diagnostica multiassiale con un approccio neutrale rispetto alle cause dei disturbi mentali. Rispetto al DSM-II, il numero delle diagnosi psichiatriche aumentò ulteriormente, fino a quasi 200. Tuttavia, gli studi che furono condotti nei successivi 20 anni hanno documentato che - a causa di importanti problemi metodologici - l’utilizzo del DSM-III non aveva portato all’auspicato aumento della riproducibilità diagnostica.
La stesura del DSM-IV, la cui pubblicazione è avvenuta nel 1994, ha seguito gli stessi principi di quella del DSM-III, con criteri sintomatologici decontestualizzati che hanno verosimilmente condotto a un’iper-diagnosi dei disturbi mentali (nel DSM-IV sono elencate oltre 250 sindromi psichiatriche), come sottolineato dallo stesso Spitzer in una critica al DSM-III e al DSM-IV.
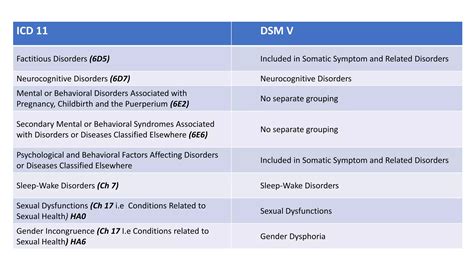
Dopo circa 20 anni dal DSM-IV, è stato pubblicato il DSM-5, il cui obiettivo principale è stato quello di migliorare la validità delle diagnosi psichiatriche. Il DSM-5 è stato sviluppato dall’American Psychiatric Association (APA) e tradotto in italiano nel 2014.
Il Processo di Revisione del DSM-5
Il processo di revisione del DSM da parte dell’American Psychiatric Association (APA) è iniziato nel 1999, sebbene la pubblicazione di una nuova revisione non fosse in programma prima del 2012. Il processo di aggiornamento del DSM è iniziato con una collaborazione tra l’APA e il National Institute of Mental Health (NIMH) con l’obiettivo di stimolare la ricerca di base sulla nosologia in psichiatria.
Durante la prima conferenza congiunta APA-NIMH nel settembre del 1999 fu chiarito che l’obiettivo di tale collaborazione era ben più ambizioso del solo aggiornamento e sviluppo del DSM-5: era piuttosto quello di definire le priorità della ricerca per migliorare i sistemi diagnostici e di classificazione in psichiatria. L’esito finale di questa prima riunione fu la decisione di condurre lavori per orientare le successive fasi di sviluppo del nuovo manuale.
Nel 2006, l’American Psychiatric Institute for Research and Education dell’APA promosse una serie di conferenze internazionali con il coinvolgimento di rappresentanti dell’NIMH e della WHO, al fine di sviluppare delle proposte di ricerca condivise, con l’obiettivo di ridurre le discrepanze tra i sistemi diagnostici del DSM e dell’ICD.
Tra il 2007 e il 2008, l’APA Board of Trustees ha approvato la creazione della DSM-5 Task Force e di 13 working group. I membri delle task force sono stati selezionati sulla base della loro esperienza e della capacità di leadership, includendo oltre 160 esperti mondiali nel campo delle neuroscienze, dei disturbi mentali, dell’epidemiologia e della sanità pubblica, coinvolgendo non solo psichiatri, ma anche altri operatori della salute mentale.
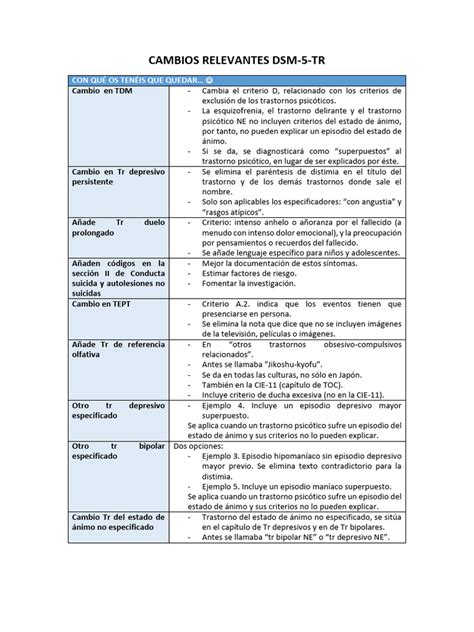
Differenze tra ICD-11 e DSM-5
L’undicesima revisione dell’ICD, a cura della World Health Organization (WHO), è terminata nel 2018, è stata approvata dall’Assemblea Generale della WHO nel 2019 ed è attualmente in fase di traduzione nelle diverse lingue. L'ICD-11 è entrato in vigore il 1° gennaio 2022.
Sebbene gli autori delle ultime revisioni dei due sistemi diagnostici abbiano tentato un processo di armonizzazione, persistono ancora numerose differenze. Il DSM è più orientato alla ricerca scientifica, mentre l’ICD sottolinea l’importanza di migliorare la clinical utility delle diagnosi nella pratica clinica ordinaria.
Approcci e Obiettivi
- DSM: Sviluppato dall’American Psychiatric Association (APA), è stato revisionato nel 2013 (DSM-5) e tradotto in italiano nel 2014. Il suo obiettivo principale è migliorare la validità delle diagnosi psichiatriche e supportare la ricerca scientifica.
- ICD: A cura della World Health Organization (WHO), l’undicesima revisione (ICD-11) è stata approvata nel 2019. L’obiettivo primario è migliorare la clinical utility delle diagnosi nella pratica clinica ordinaria e fornire uno standard globale per la raccolta di dati sanitari.
Armonizzazione e Future Direzioni
Nonostante gli sforzi di armonizzazione, le differenze persistono. È auspicabile che le future revisioni prendano in considerazione queste discrepanze in modo da favorire una reale integrazione e armonizzazione tra i due sistemi diagnostici, migliorando sia la ricerca che la pratica clinica.
Struttura del DSM-5 e Cluster Diagnostici
Nel processo di revisione del DSM-5, è stata introdotta una "meta-struttura" basata su cluster di disturbi che condividono fattori di validazione esterna (fattori di rischio genetico, familiarità, substrati neuronali, comorbidità, ecc.). Questa meta-struttura, sebbene dibattuta per la sua utilità clinica e affidabilità, mira a un'organizzazione più "parsimoniosa" del sistema di classificazione. I cluster identificati includono: neurocognitivo, neurosviluppo, psicosi, emozionale (internalizing) e disturbi esternalizzati (externalizing).
Modifiche Specifiche nel DSM-5
Il DSM-5 ha introdotto diverse modifiche rispetto alle edizioni precedenti, tra cui:
- Raggruppamento di disturbi correlati al neurosviluppo.
- Eliminazione del criterio di esclusione del lutto per la diagnosi di depressione maggiore.
- Inserimento della sindrome psicotica attenuata nel capitolo dei disturbi psicotici.
- Introduzione del modello dimensionale per alcuni disturbi.
- Modifiche nella classificazione dei disturbi d'ansia, ossessivo-compulsivi e correlati al trauma.
- Riorganizzazione dei disturbi dello spettro schizofrenico e dei disturbi dell'umore.
- Nuove definizioni per disturbi come l'autismo e i disturbi della comunicazione.
- Distinzione tra disturbi dell'attenzione/iperattività e disturbi della condotta.
- Aggiornamenti nei disturbi legati all'uso di sostanze e alle dipendenze.
- Riformulazione dei disturbi del sonno-veglia.
- Modifiche nella categoria dei disturbi dissociativi.
- Revisione dei disturbi dell'alimentazione e del comportamento alimentare.
- Aggiornamenti nei disturbi della sfera sessuale e dell'identità di genere, con l'eliminazione del disturbo da cross-gender.
Conclusioni (Implicite)
Sia l'ICD che il DSM sono strumenti dinamici che evolvono costantemente per riflettere i progressi nella comprensione medica e psichiatrica. La loro importanza risiede nella capacità di fornire un quadro standardizzato per la diagnosi, la ricerca, la raccolta dati e la comunicazione tra professionisti della salute a livello globale. La continua ricerca di armonizzazione tra questi sistemi è cruciale per migliorare la qualità della cura e la validità della ricerca nel campo della salute mentale e generale.
Questo articolo è un prodotto di Eumed.it - Studio professionale di servizi informatici per la Medicina - del dott. Sampogna G, Del Vecchio V, Giallonardo V, Luciano M, Perris F, Saviano P, Zinno F, Fiorillo A.