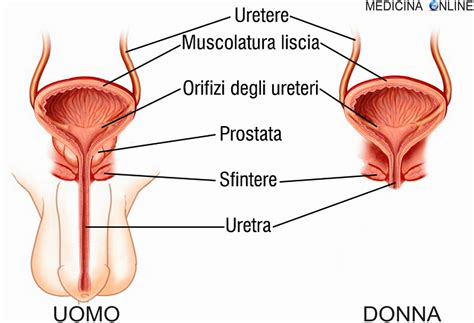
L'iperplasia prostatica benigna (IPB) è una condizione medica estremamente diffusa tra la popolazione maschile, la cui incidenza aumenta progressivamente con l'avanzare dell'età, manifestandosi con maggiore frequenza negli uomini a partire dai 40-50 anni. Questa patologia, nota anche come adenoma prostatico o iperplasia prostatica adenomatosa o nodulare, si caratterizza per un ingrossamento non canceroso della prostata, una ghiandola delle dimensioni di una noce situata al di sotto della vescica e che avvolge la porzione iniziale dell'uretra, il canale deputato all'espulsione dell'urina. L'aumento del volume prostatico, che avviene gradualmente nel corso degli anni, è legato alla proliferazione incontrollata delle cellule epiteliali che compongono la ghiandola, portando alla formazione di noduli. Una volta ingrossata, la prostata inizia a comprimere l'uretra, ostacolando il normale flusso urinario e generando una serie di sintomi che rientrano sotto la definizione generale di "sintomi del tratto urinario inferiore" (LUTS - Lower Urinary Tract Symptoms).
Cause e Fattori di Rischio dell'IPB
Le cause precise dell'iperplasia prostatica benigna non sono ancora completamente chiarite, ma la ricerca scientifica ha individuato alcuni fattori chiave che sembrano giocare un ruolo determinante nel suo sviluppo. L'alterazione degli equilibri ormonali, in particolare del testosterone e, ancor più significativamente, del diidrotestosterone (DHT), un derivato del testosterone, è considerata una delle cause più frequenti. Il DHT sembra essere un ormone chiave nella proliferazione cellulare prostatica.
Oltre all'età, che rappresenta il fattore di rischio più consolidato e predittivo, altri elementi possono predisporre all'insorgenza dell'IPB:
- Familiarità: Una storia familiare di iperplasia prostatica benigna o di altre patologie prostatiche può aumentare la probabilità di sviluppare la condizione.
- Patologie Concomitanti: Condizioni mediche preesistenti come l'obesità e il diabete mellito sono state associate a un aumentato rischio di IPB. L'obesità, in particolare, può influenzare i livelli ormonali e contribuire all'infiammazione sistemica, fattori che possono favorire la crescita prostatica.
- Infiammazione Cronica: Alcune forme di infiammazione cronica della prostata, come la prostatite cronica batterica o la sindrome dolorosa pelvica cronica, possono contribuire all'ingrossamento della ghiandola.
È importante sottolineare che l'IPB è una condizione benigna e, a differenza di un tumore, non ha la capacità di infiltrarsi nei tessuti circostanti né di dare origine a metastasi. La proliferazione cellulare associata all'IPB origina principalmente dalla porzione centrale della ghiandola prostatica.
Sintomi dell'Iperplasia Prostatica Benigna: Quando Preoccuparsi?
I sintomi dell'iperplasia prostatica benigna si manifestano quando la prostata ingrossata inizia a esercitare una pressione sull'uretra, compromettendo il normale svuotamento della vescica. La gravità e la tipologia dei sintomi possono variare notevolmente da individuo a individuo, ma generalmente si dividono in due categorie principali: sintomi della fase di riempimento e sintomi della fase di svuotamento.
Sintomi della Fase di Riempimento (legati alla vescica che si riempie):
- Urgenza Minzionale: Una sensazione improvvisa e impellente di dover urinare, a volte così forte da causare perdite involontarie di urina (incontinenza da urgenza).
- Pollachiuria: Un aumento della frequenza minzionale, ovvero la necessità di urinare più spesso del normale durante il giorno. In alcuni casi, si possono verificare anche 10-15 episodi di minzione al giorno.
- Nicturia: Il bisogno di alzarsi una o più volte durante la notte per urinare. Questo sintomo è particolarmente debilitante e può ridurre significativamente la qualità della vita del paziente e dei suoi conviventi.
Sintomi della Fase di Svuotamento (legati all'atto della minzione):
- Flusso Urinario Debole o Intermittente: Il getto urinario diventa progressivamente più debole, sottile o intermittente, richiedendo uno sforzo maggiore per essere emesso.
- Latenza Minzionale: Un ritardo nell'inizio della minzione, ovvero il tempo che intercorre tra lo stimolo e l'effettiva emissione dell'urina.
- Sensazione di Incompleto Svuotamento: Dopo aver urinato, il paziente avverte la sensazione che la vescica non si sia svuotata completamente, con la conseguente necessità di urinare nuovamente nel breve periodo.
- Sforzo Minzionale: Per riuscire a svuotare la vescica, il paziente può essere costretto a esercitare una spinta addominale sempre maggiore.
Inizialmente, i sintomi possono essere lievi e gestibili, ma con il progredire della condizione, possono diventare più severi e compromettere la qualità della vita. La prostata ingrossata, perdendo elasticità a causa dell'aumento delle cellule, può ostacolare il flusso urinario in modo progressivo.
Sintomi delle basse vie urinarie (LUTS): cosa sono e come si trattano
Diagnosi della Prostata Ingrossata: Esami e Procedure
La diagnosi dell'iperplasia prostatica benigna è un processo strutturato che mira a confermare la presenza della condizione, valutarne la gravità e, soprattutto, escludere altre patologie prostatiche, in particolare il tumore alla prostata. Il percorso diagnostico inizia con una visita specialistica e procede attraverso una serie di esami mirati.
Fase 1: Visita Specialistica e Anamnesi
Il primo passo fondamentale è rappresentato dalla visita urologica. Durante questo appuntamento, l'urologo raccoglierà una dettagliata anamnesi del paziente, indagando sulla storia clinica, sulla presenza di familiarità per patologie prostatiche, sullo stile di vita e, soprattutto, sui sintomi urinari riferiti. Verranno poste domande specifiche sulla frequenza e l'urgenza della minzione, sulla forza del getto urinario, sulla presenza di nicturia e sull'eventuale sensazione di incompleto svuotamento.
Fase 2: Esami di Base
- Esplorazione Rettale Digitale (ERD): Questo esame, seppur soggettivo e dipendente dall'esperienza dell'urologo, è uno dei pilastri diagnostici. Attraverso la palpazione della prostata tramite il retto, il medico può valutare le dimensioni della ghiandola, la sua consistenza (se è indurita o elastica), la presenza di eventuali noduli sospetti o di aree infiammate. L'ERD fornisce preziose indicazioni sulla morfologia prostatica.
- Esame delle Urine con Urinocoltura: Un semplice esame delle urine è essenziale per accertare l'assenza di infezioni del tratto urinario (UTI) o di sanguinamento (ematuria). In caso di sospetta infezione, viene eseguita una urinocoltura per identificare il tipo di batterio e guidare la scelta dell'antibiotico.
- Dosaggio dell'Antigene Prostatico Specifico (PSA): Il PSA è una proteina prodotta dalla prostata, i cui livelli nel sangue possono aumentare in diverse condizioni prostatiche. Il dosaggio del PSA è una prassi consolidata, ma è cruciale interpretare i risultati con cautela. Un PSA elevato può indicare sia un'IPB voluminosa o complicata, sia la presenza di un tumore alla prostata. In generale, valori di PSA compresi tra 4 e 10 nanogrammi per millilitro (ng/mL) indicano un rischio aumentato di tumore rispetto alla norma, mentre valori superiori a 10 ng/mL necessitano di ulteriori approfondimenti.
Fase 3: Esami di Approfondimento (se necessari)
- Uroflussometria: Questo esame semplice e non invasivo misura la velocità e l'intensità del flusso urinario durante la minzione. L'analisi della curva minzionale ottenuta dall'uroflussometria permette di distinguere un'iperplasia prostatica sintomatica significativa, che causa un'ostruzione, da una non significativa. È uno strumento utile per valutare l'impatto dell'IPB sul flusso urinario.
- Ecografia Prostatica (Sovrapubica e Trans-rettale): L'ecografia è un'indagine di imaging fondamentale. L'ecografia sovrapubica valuta le dimensioni della vescica, lo spessore delle sue pareti (che può aumentare in caso di ostruzione severa a causa dello sforzo del muscolo vescicale) e la presenza di residuo post-minzionale (la quantità di urina che rimane in vescica dopo aver urinato). L'ecografia trans-rettale (TRUS), eseguita con una sonda inserita nel retto, fornisce un'immagine dettagliata della prostata, delle sue dimensioni, della sua struttura e della presenza di eventuali lesioni sospette.
Fase 4: Esami Specialistici per Casi Complessi
In presenza di sospetto tumore alla prostata o per una valutazione più approfondita, possono essere richiesti ulteriori esami:
- Biopsia Prostatica: Se gli esami preliminari suggeriscono la possibilità di un tumore, la biopsia prostatica è l'unico esame in grado di confermare o escludere la diagnosi. Sotto guida ecografica (spesso trans-rettale), vengono prelevati piccoli campioni di tessuto prostatico da analizzare al microscopio.
- Valutazione della Funzionalità Renale: In casi di ostruzione prolungata o severa, può essere necessario valutare la funzionalità renale attraverso esami del sangue specifici per escludere danni ai reni causati dall'accumulo di urina.
Rischi e Complicanze di una Prostata Ingrossata Non Trattata
Sebbene l'iperplasia prostatica benigna sia una condizione non cancerosa, se non diagnosticata e trattata adeguatamente, può portare a una serie di complicanze che possono avere un impatto significativo sulla salute e sulla qualità della vita del paziente. Il progressivo aumento delle dimensioni della prostata e la conseguente compressione dell'uretra possono innescare una catena di eventi dannosi:
- Ritenzione Urinaria Acuta: Questa è una delle complicanze più temute e drammatiche. Si manifesta come un'incapacità improvvisa di urinare, nonostante uno stimolo impellente e non rimandabile. La ritenzione urinaria acuta è estremamente dolorosa e richiede un intervento medico urgente, spesso con l'inserimento di un catetere vescicale per drenare l'urina accumulata. Rappresenta un evento drammatico che porta a rivolgersi al pronto soccorso.
- Infezioni Ricorrenti del Tratto Urinario (UTI): Il mancato svuotamento completo della vescica crea un ristagno di urina, un ambiente favorevole alla proliferazione batterica. Questo può portare a infezioni urinarie ricorrenti, che possono manifestarsi con sintomi come bruciore durante la minzione, febbre e, nei casi più gravi, uro-setticemia.
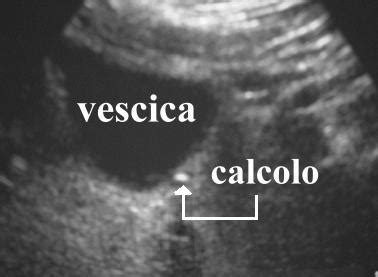
- Formazione di Calcoli Vescicali: La stasi urinaria prolungata può favorire la precipitazione di sali minerali normalmente disciolti nell'urina, portando alla formazione di calcoli nella vescica. Questi calcoli possono causare dolore, infezioni e ulteriore ostruzione.
- Sovradistensione e Indebolimento della Vescica: Lo sforzo cronico esercitato dal muscolo vescicale per superare l'ostruzione uretrale può portare a un suo ispessimento e, nel tempo, a una sua distensione e indebolimento. La vescica può perdere la sua capacità contrattile, aumentando il volume di urina che può contenere (vescica ingrossata per aumento della capacità) e portando a incontinenza da iperafflusso.
- Danni ai Reni: L'ostruzione prolungata dell'uretra può aumentare la pressione all'interno della vescica, limitando il flusso di urina dai reni. Questo stress continuo può compromettere la funzionalità renale nel tempo, portando a un danno permanente e, nei casi più gravi, a insufficienza renale cronica.
- Ematuria: In alcuni casi, lo sforzo minzionale intenso può causare la rottura di piccole vene nella vescica o nell'uretra, determinando la presenza di sangue nelle urine.
È fondamentale sottolineare che l'IPB non è un tumore e non si trasforma in cancro. Diventa però pericolosa quando, se non trattata, porta a queste complicanze serie che possono compromettere gravemente la salute del paziente.
Terapie per l'Iperplasia Prostatica Benigna: Opzioni e Approcci
La gestione dell'iperplasia prostatica benigna è altamente personalizzata e dipende da una serie di fattori, tra cui la gravità dei sintomi, l'impatto sulla qualità della vita, le dimensioni della prostata, le condizioni generali di salute del paziente e il bilancio tra rischi e benefici delle diverse opzioni terapeutiche. L'obiettivo principale è alleviare i sintomi, migliorare il flusso urinario e prevenire lo sviluppo di complicanze.
Le principali strategie terapeutiche per l'IPB si articolano in diverse categorie:
1. Vigilanza Attiva e Cambiamenti dello Stile di Vita (per sintomi lievi o moderati)
Nei casi in cui i sintomi siano lievi e non compromettano significativamente la qualità della vita, il medico può consigliare un approccio di "vigilanza attiva". Questo implica un monitoraggio regolare della condizione, senza un intervento terapeutico immediato, ma con la raccomandazione di adottare specifici cambiamenti nello stile di vita:
- Restrizioni Alimentari: Limitare il consumo di sostanze che possono irritare la vescica e peggiorare i sintomi di urgenza e frequenza, come caffè, alcol, bevande zuccherate e gassate, cibi molto piccanti. È consigliabile anche moderare il consumo di carni rosse e grassi saturi.
- Idratazione Adeguata: Bere una giusta quantità di acqua durante la giornata, preferibilmente a piccoli sorsi e regolarmente, evitando di assumere grandi volumi di liquidi in una sola volta, specialmente prima di coricarsi.
- Attività Fisica Regolare: Mantenere uno stile di vita attivo con esercizio fisico regolare contribuisce al benessere generale e può aiutare a gestire i sintomi.
- Gestione del Peso: Mantenere un peso corporeo sano è importante, poiché l'obesità è considerata un fattore di rischio per l'IPB.
2. Terapia Farmacologica
Quando i cambiamenti dello stile di vita non sono sufficienti, si ricorre alla terapia farmacologica, che mira a ridurre i sintomi o le dimensioni della prostata:
- Alfa-bloccanti (Alfa-antagonisti): Farmaci come la terazosina, la doxazosina, la tamsulosina, l'alfuzosina e la silodosina agiscono rilassando i muscoli lisci del collo vescicale e della prostata. Questo rilassamento facilita il passaggio dell'urina attraverso l'uretra, migliorando il flusso urinario e riducendo i sintomi di svuotamento. Sono generalmente efficaci nel migliorare rapidamente la sintomatologia.
- Inibitori della 5-alfa-reduttasi: Farmaci come la finasteride e la dutasteride agiscono bloccando l'enzima 5-alfa-reduttasi, che converte il testosterone nel suo metabolita attivo, il diidrotestosterone (DHT). Il DHT è un ormone chiave nella crescita prostatica. Inibendo la sua azione, questi farmaci riducono la proliferazione cellulare e, nel tempo (possono essere necessari diversi mesi per osservare i benefici), portano a una riduzione delle dimensioni della prostata, migliorando i sintomi e riducendo il rischio di complicanze come la ritenzione urinaria. Sono particolarmente indicati in caso di un consistente ingrossamento prostatico.
- Terapie di Combinazione: Spesso, per ottenere un miglior controllo dei sintomi e una maggiore efficacia, si associano farmaci di classi diverse, ad esempio un alfa-bloccante con un inibitore della 5-alfa-reduttasi. La sinergia tra tamsulosina e dutasteride, ad esempio, è considerata una delle combinazioni più efficaci.
- Anticolinergici: Farmaci come l'ossibutinina e la tolteridina possono essere utilizzati per ridurre l'urgenza minzionale e la frequenza, agendo sul rilassamento dei muscoli della vescica e riducendo la sensazione di bisogno impellente di urinare.
- Desmopressina: Questo farmaco può essere utilizzato per ridurre la nicturia, agendo sulla regolazione della produzione di urina.
3. Procedure Chirurgiche e Trattamenti Mini-invasivi
Quando la terapia farmacologica non è efficace, i sintomi sono gravi o compaiono complicanze, si ricorre a procedure chirurgiche o trattamenti mini-invasivi, che mirano a rimuovere o ridurre il tessuto prostatico in eccesso che ostruisce l'uretra.
- Resezione Transuretrale della Prostata (TURP): Considerata il "gold standard" per molti anni, la TURP è un intervento endoscopico che non richiede incisioni cutanee. Attraverso l'uretra viene inserito un resettoscopio, uno strumento dotato di un ansa elettrochirurgica che permette di asportare il tessuto prostatico in eccesso (adenoma prostatico) a piccoli frammenti, che vengono poi eliminati. La procedura è generalmente efficace nel migliorare i sintomi, ma può comportare complicanze come sanguinamento, infezione e, più raramente, disturbi erettivi o eiaculatori (come l'eiaculazione retrograda, in cui lo sperma refluisce nella vescica anziché essere espulso all'esterno). La frequenza della disfunzione erettile post-TURP è oggetto di dibattito, con stime che variano dal 5-10% fino al 25% in alcuni studi.
- Incisione Transuretrale della Prostata (TUIP): Simile alla TURP, la TUIP prevede l'esecuzione di una o due piccole incisioni sulla prostata, anziché la sua resezione completa, per creare un canale più ampio per il passaggio dell'urina. È indicata per prostate di dimensioni più ridotte.
- Vaporizzazione a Radiofrequenza (TUMT - Termoterapia Transuretrale a Microonde): Questa procedura utilizza onde di radiofrequenza ad alta energia per riscaldare e distruggere il tessuto prostatico in eccesso, provocando una necrosi coagulativa. È un trattamento disostruttivo ambulatoriale con precise indicazioni.
- Ablazione Transuretrale con Ago (TUNA): Simile alla TUMT, la TUNA utilizza onde di radiofrequenza a bassa potenza, erogate tramite un ago inserito nella prostata, per creare piccole aree di necrosi termica.
- Terapia con Vapore Acqueo (REZUM): Una procedura mini-invasiva, eseguita in regime di Day Hospital, che utilizza il vapore acqueo per distruggere il tessuto prostatico in eccesso. Il vapore provoca una necrosi coagulativa del tessuto, che viene poi gradualmente riassorbito dal corpo.
- Adenomectomia Prostatica: Questo intervento chirurgico a cielo aperto (con incisione addominale) viene riservato ai casi eccezionali di ipertrofia prostatica di dimensioni estremamente elevate, non trattabili con le tecniche endoscopiche. Consiste nella rimozione dell'adenoma prostatico.
La scelta della terapia più appropriata deve essere discussa approfonditamente con l'urologo, considerando tutti i fattori individuali del paziente.
Prevenzione e Stile di Vita Sano per la Salute Prostatica
Sebbene l'iperplasia prostatica benigna sia strettamente legata all'invecchiamento e a fattori ormonali che non è possibile prevenire completamente, è possibile adottare uno stile di vita sano che possa contribuire a ridurre il rischio di sviluppare la condizione in modo precoce e a gestirne i sintomi qualora insorgano.
- Dieta Equilibrata: Una dieta ricca di frutta, verdura e cereali integrali, e povera di grassi saturi, carni rosse e alimenti trasformati, è fondamentale per la salute generale e può avere un impatto positivo sulla salute prostatica. Alimenti ricchi di zinco, un minerale essenziale per la prostata, come semi di zucca, legumi e frutta secca, possono essere inclusi nella dieta.
- Attività Fisica Regolare: L'esercizio fisico costante aiuta a mantenere un peso corporeo sano, a migliorare la circolazione sanguigna e a ridurre l'infiammazione, tutti fattori che possono influenzare positivamente la salute della prostata.
- Mantenimento di un Peso Corporeo Sano: L'obesità è associata a un aumentato rischio di IPB e altre patologie prostatiche. Mantenere un peso nella norma attraverso dieta ed esercizio fisico è una strategia chiave.
- Evitare Fumo e Alcol Eccessivo: Sebbene non direttamente correlati all'IPB, fumo e un consumo eccessivo di alcol possono influire negativamente sulla salute generale e peggiorare i sintomi urinari.
- Gestione dello Stress: Lo stress cronico può avere ripercussioni sulla salute generale, inclusa quella prostatica. Tecniche di rilassamento e una buona gestione dello stress possono essere benefiche.
È importante ricordare che, in caso di comparsa di sintomi urinari, è fondamentale non fare autodiagnosi e rivolgersi tempestivamente a un medico specialista urologo. Solo un professionista sanitario è in grado di stabilire una diagnosi corretta e prescrivere la terapia più adeguata, garantendo la migliore gestione della propria salute prostatica.
Nel caso di prostatite batterica cronica e di sindrome dolorosa pelvica cronica, i sintomi iniziano in modo lieve, alternando momenti di stasi e momenti di peggioramento. Oltre ai sintomi dolorosi e di minzione, in caso di prostata infiammata si possono avere effetti negativi anche sulla sfera sessuale e riproduttiva, con calo del desiderio, dolore durante i rapporti sessuali e l’eiaculazione, problemi erettivi o eiaculativi. La terapia nei pazienti affetti da prostatite differisce a seconda della tipologia di prostatite (acuta vs. cronica). In genere, nel caso di prostatite acuta servono almeno 10-14 giorni di terapia antibiotica; per le forme croniche servono invece periodi più lunghi (4-8 settimane). Il trattamento con farmaci antibiotici è efficace solo nel caso di prostatite batterica: non sono invece indicati per la cura di prostatiti di tipo abatterico e nelle forme asintomatiche.