Il sonno REM (Rapid Eye Movement) è una fase fondamentale del nostro ciclo sonno-veglia, un periodo di intensa attività cerebrale che gioca un ruolo critico nella salute mentale, in particolare nella regolazione dell'umore. Alterazioni nella qualità e nella quantità di questo stadio del sonno sono state sempre più associate a disturbi come la depressione, suggerendo un legame bidirezionale che apre nuove prospettive terapeutiche.
L'Importanza Cruciale del Sonno REM per il Benessere Psicologico
Il sonno REM è caratterizzato da un'intensa attività cerebrale, sogni vividi e una temporanea paralisi muscolare. Durante questa fase, il cervello è impegnato nell'elaborazione delle emozioni, nel consolidamento delle memorie e nella regolazione generale dell'umore. Una sua alterazione può avere ripercussioni significative sul benessere psicologico. La ricerca ha evidenziato come la qualità e la quantità del sonno REM siano strettamente interconnesse con la salute mentale, in particolare con disturbi come la depressione. Comprendere la natura di questa relazione è il primo passo per identificare e trattare efficacemente le problematiche correlate.
Molti studi indicano che le persone con disturbi depressivi manifestano spesso anomalie nel sonno REM, come una latenza ridotta (ovvero, si entra più rapidamente nella fase REM) o un aumento dell'attività REM. Questo non solo suggerisce un legame bidirezionale, ma apre anche la porta a nuove strategie terapeutiche mirate. Approfondiremo come questi cambiamenti nel sonno REM possano essere sia un sintomo che un fattore contribuente alla depressione, delineando un quadro clinico complesso ma gestibile. La nostra comprensione di come il sonno influenzi l'umore è in continua evoluzione, evidenziando l'importanza di un approccio olistico alla salute.
Meccanismi Neurobiologici: Cosa Collega Depressione e Sonno REM?
La complessa interazione tra depressione e sonno REM affonda le sue radici in sofisticati meccanismi neurobiologici. Al centro di questa connessione vi sono i neurotrasmettitori, come la serotonina e la noradrenalina, che giocano ruoli chiave sia nella regolazione dell'umore sia nel controllo delle transizioni tra le diverse fasi del sonno, inclusa la fase REM. Livelli alterati di questi neurotrasmettitori, tipici della depressione, possono disturbare la normale architettura del sonno, portando a un'eccessiva attività REM o a una sua frammentazione.
Inoltre, l'asse ipotalamo-ipofisi-surrene (HPA), responsabile della risposta allo stress, appare iperattivo nei soggetti depressi, influenzando negativamente i ritmi circadiani e, di conseguenza, il sonno REM. Studi di neuroimaging hanno rivelato differenze nell'attività cerebrale durante il sonno REM in individui con depressione, specialmente nelle aree limbiche coinvolte nell'elaborazione emotiva. Comprendere questi circuiti neurali è essenziale per sviluppare trattamenti mirati. Ad esempio, farmaci antidepressivi che agiscono sui livelli di serotonina possono influenzare anche la fase REM.
La ricerca continua a esplorare come la disregolazione di questi sistemi neurochimici e neurofisiologici crei un circolo vizioso tra umore depresso e alterazioni del sonno, rendendo cruciale un approccio terapeutico integrato per interromperlo efficacemente. La depressione è oggi considerata il disturbo mentale più diffuso, con più di 2,8 milioni di persone nel mondo che sperimentano sintomi depressivi. Più del 90% dei pazienti con diagnosi di depressione subisce alterazioni della qualità del sonno. Secondo il DSM-5, l'insonnia e l'ipersonnia sono tra i requisiti principali in ambito depressivo, in particolare nell'episodio depressivo maggiore.
Studi poligrafici su soggetti depressi hanno evidenziato cambiamenti concreti nel sonno REM, una fase definita anche "sonno paradosso" per la sua attività elettrica cerebrale simile a quella della veglia. La dottoressa Paola Kupfer, direttrice del dipartimento di psichiatria dell'Università di Pittsburgh, ha osservato una riduzione dello stadio REM nei pazienti depressi, identificandolo come un "marker" biologico della malattia. Nella depressione si riscontrano: una riduzione della latenza di sonno REM (il primo episodio compare dopo 40-50 minuti dall'addormentamento, anziché dopo gli usuali 80-90 minuti), una diminuzione significativa del sonno ad onde lente (fondamentale per il recupero energetico del cervello) e un aumento della "densità REM" (frequenza dei movimenti oculari durante il periodo REM).
Sintomi Specifici e Diagnosi Differenziale: Riconoscere il Legame
Riconoscere i sintomi specifici che legano depressione e disturbi del sonno REM è fondamentale per una diagnosi accurata e un trattamento efficace. Nelle persone con depressione, l'insonnia è un sintomo comune, ma spesso si manifesta con difficoltà a mantenere il sonno e risvegli precoci, piuttosto che con problemi nell'addormentamento. Tuttavia, è la qualità del sonno REM a essere particolarmente compromessa: i pazienti possono sperimentare un aumento dei sogni vividi, a volte angoscianti, e una maggiore frequenza di movimenti oculari rapidi.
Al contrario, chi soffre primariamente di disturbi del sonno REM, come la narcolessia o il disturbo comportamentale del sonno REM (RBD), può sviluppare sintomi depressivi secondari a causa della frammentazione del riposo e dell'impatto sulla qualità della vita. È importante distinguere questi quadri clinici. Ad esempio, la presenza di paralisi nel sonno e allucinazioni ipnagogiche/ipnopompiche può indicare narcolessia, mentre la realizzazione fisica dei sogni, con movimenti e vocalizzazioni, è caratteristica dell'RBD.
Una diagnosi differenziale accurata, che spesso include la polisonnografia (uno studio del sonno completo), è essenziale per identificare la causa primaria e guidare la scelta terapeutica. Ignorare questi segnali può portare a trattamenti inefficaci e a un peggioramento delle condizioni. La stretta correlazione tra queste patologie rende la valutazione medica approfondita un passaggio imprescindibile. La depressione si manifesta come un episodio depressivo, un periodo di almeno due settimane con umore deflesso o appiattito (anedonico) e sintomi associati, causando un'alterazione del funzionamento o una sofferenza significativa.
Strategie Terapeutiche Integrate per Affrontare Entrambe le Condizioni
Affrontare la complessa relazione tra depressione e disturbi del sonno REM richiede un approccio terapeutico integrato e personalizzato. La Terapia Cognitivo-Comportamentale per l'Insonnia (CBT-I) si è dimostrata estremamente efficace nel migliorare sia la qualità del sonno sia i sintomi depressivi, agendo sui pensieri disfunzionali e sui comportamenti che mantengono l'insonnia.
Parallelamente, i trattamenti farmacologici mirano a correggere gli squilibri neurochimici. Gli antidepressivi, in particolare quelli che agiscono sul sistema serotoninergico e noradrenergico, possono avere un impatto positivo sia sull'umore sia sulla regolazione del sonno REM. In alcuni casi, possono essere prescritti farmaci specifici per i disturbi del sonno REM, come quelli per la narcolessia o l'RBD, sempre sotto stretta supervisione medica.
Inoltre, interventi sullo stile di vita giocano un ruolo cruciale: mantenere una routine di sonno regolare, creare un ambiente favorevole al riposo, praticare tecniche di rilassamento e svolgere attività fisica moderata possono contribuire significativamente al recupero. La psicoterapia di supporto aiuta inoltre a gestire lo stress emotivo associato a entrambe le condizioni. È fondamentale che il piano terapeutico sia multidisciplinare, coinvolgendo medici, psicologi e specialisti del sonno per garantire un recupero completo. La gestione congiunta di questi disturbi è la chiave per un benessere duraturo, come dimostrato da studi sulla cura della depressione e dell'insonnia. L'integrazione delle terapie massimizza le possibilità di successo.
La TERAPIA per CURARE l'INSONNIA: CBT-I
L'esercizio fisico regolare ha dimostrato effetti antidepressivi paragonabili ai farmaci nelle forme lievi-moderate, stimolando il rilascio di endorfine e favorendo la neuroplasticità. Una dieta equilibrata, ricca di frutta, verdura, cereali integrali e omega-3, può supportare il benessere mentale. Mantenere i contatti sociali, anche quando si preferirebbe isolarsi, è altrettanto importante.
L'Impatto dei Sogni e dell'Inconscio nella Depressione
Durante la fase REM, il nostro cervello è immerso nel mondo dei sogni, un regno dove l'inconscio può manifestarsi in modi sorprendenti. Nei disturbi depressivi, i sogni tendono a riflettere lo stato emotivo dell'individuo, diventando spesso cupi, angoscianti e carichi di significati negativi. Possono ripresentare eventi traumatici passati o esprimere paure e ansie profonde, agendo come uno specchio delle preoccupazioni interiori.
L'analisi di questi sogni, sebbene complessa e soggettiva, può offrire preziose intuizioni sullo stato psicologico della persona e sui conflitti irrisolti che alimentano la depressione. In alcuni casi, la vividezza e l'intensità dei sogni REM in chi soffre di depressione possono essere così pronunciate da contribuire all'ansia e alla frammentazione del sonno. D'altro canto, disturbi primari del sonno REM possono influenzare il contenuto e la qualità dei sogni in modi che, sebbene non direttamente legati alla depressione, possono comunque impattare negativamente sull'esperienza del riposo.
Comprendere il ruolo dei sogni in questo contesto è parte integrante di un approccio olistico. La psicoterapia, in particolare quella psicodinamica, può utilizzare l'interpretazione dei sogni come strumento per esplorare le dinamiche inconsce sottostanti alla depressione. Sebbene non sia un metodo diagnostico primario, l'analisi dei sogni e della depressione può fornire elementi complementari importanti per il percorso terapeutico complessivo, aiutando a sciogliere nodi emotivi profondi.
Depressione, Dolore Cronico e Sonno: Un Circolo Vizioso Insidioso
La relazione tra depressione, dolore cronico e disturbi del sonno, inclusa la fase REM, è particolarmente insidiosa e crea un circolo vizioso difficile da spezzare. Il dolore cronico, per sua natura, è una fonte costante di stress e disagio, che può facilmente innescare o esacerbare sintomi depressivi. La sofferenza fisica prolungata altera i normali ritmi biologici, compromettendo significativamente la qualità del sonno, rendendo difficile l'addormentamento e causando risvegli frequenti.
Questa privazione o alterazione del sonno, a sua volta, amplifica la percezione del dolore e peggiora l'umore, alimentando la depressione. La fase REM, in questo contesto, può essere ulteriormente disturbata, con potenziali effetti negativi sull'elaborazione emotiva e sulla resilienza allo stress. La ricerca ha dimostrato che i pazienti che soffrono contemporaneamente di depressione e dolore cronico spesso presentano alterazioni più marcate nei pattern del sonno REM rispetto a chi soffre solo di una delle due condizioni.
Affrontare questa triade richiede un approccio terapeutico integrato che miri a gestire simultaneamente il dolore, i sintomi depressivi e i disturbi del sonno. Strategie come la terapia farmacologica combinata, la fisioterapia, la gestione dello stress e le terapie psicologiche sono essenziali. Ignorare uno di questi componenti può compromettere l'efficacia del trattamento per gli altri. La gestione del dolore cronico e della depressione è un percorso complesso ma fondamentale per il recupero del paziente.
Ansia e Depressione Coesistenti: L'Impatto Amplificato sul Sonno
La co-occorrenza di ansia e depressione è una condizione clinica frequente, nota come comorbilità, che complica ulteriormente il quadro sintomatologico e l'impatto sul sonno, inclusa la delicata fase REM. Spesso, i sintomi dell'ansia, come preoccupazione eccessiva, irrequietezza e tensione muscolare, si intrecciano con quelli depressivi, quali tristezza persistente, perdita di interesse e affaticamento. Questa dualità sintomatologica può rendere il sonno estremamente disturbato.
L'ansia può causare difficoltà nell'addormentamento e risvegli notturni, mentre la depressione può portare a un risveglio precoce e a una sensazione generale di stanchezza. L'impatto sul sonno REM può manifestarsi con sogni più intensi e disturbanti, spesso carichi di ansia e preoccupazione, che non permettono un riposo ristoratore. La frammentazione del sonno REM e la sua ridotta efficacia nel consolidamento della memoria e nell'elaborazione emotiva possono, a loro volta, peggiorare sia i sintomi ansiosi che quelli depressivi, creando un circolo vizioso.
La diagnosi accurata è cruciale per distinguere e trattare entrambe le condizioni. Un approccio terapeutico combinato è spesso necessario, integrando farmaci ansiolitici e antidepressivi, terapie psicologiche come la CBT (Terapia Cognitivo-Comportamentale) e strategie per migliorare l'igiene del sonno. Solo affrontando entrambe le sfide si può sperare di ripristinare un sonno sano e migliorare il benessere generale.
Depressione e Sonno nei Bambini: Segnali Precoci da Non Ignorare
La depressione nei bambini, sebbene spesso sottovalutata o confusa con altri disturbi comportamentali, può manifestarsi con sintomi specifici che includono alterazioni significative del sonno, anche nella fase REM. Nei più piccoli, la depressione può presentarsi non solo con tristezza, ma anche con irritabilità, rabbia, problemi scolastici e disturbi fisici come mal di testa o mal di stomaco. Il sonno diventa un campanello d'allarme particolarmente sensibile: i bambini depressi possono avere difficoltà ad addormentarsi, incubi frequenti, o un eccessivo bisogno di dormire durante il giorno.
La qualità del sonno REM, fondamentale per lo sviluppo cognitivo ed emotivo, può essere compromessa, influenzando l'umore, la concentrazione e il comportamento. È essenziale che genitori ed educatori prestino attenzione a questi segnali. Un cambiamento improvviso nelle abitudini del sonno, come un aumento della sonnolenza diurna o un peggioramento degli incubi, potrebbe indicare un disagio sottostante. La diagnosi precoce è vitale per prevenire conseguenze a lungo termine. Interventi tempestivi, che spesso includono supporto psicologico per il bambino e la famiglia, e strategie per migliorare l'igiene del sonno, possono fare una grande differenza. La comprensione del legame tra depressione, sonno e bambini è cruciale per offrire il giusto supporto e garantire uno sviluppo sano.
I disturbi del sonno sono uno dei primi sintomi della depressione e del burnout. È sorprendente che i livelli di cortisolo, l'ormone dello stress, siano elevati nei pazienti affetti da depressione o burnout, sia di giorno che di notte, rispetto alle persone che non soffrono di questa malattia. Questa potrebbe essere una delle cause degli stati di veglia persistenti. In sostanza, il cortisolo aumenta le funzioni dell’organismo a causa dell’aumento dello stress e la pressione sanguigna e il battito cardiaco salgono alle stelle. Un’altra osservazione è che nelle persone depresse viene rilasciato meno ormone della crescita durante la prima fase del sonno. Inoltre, si presume che la prima fase di sonno REM si verifichi prima a causa della riduzione della prima fase di sonno profondo. REM è l’acronimo di “rapid eye movement” (movimento rapido degli occhi): in questa fase gli occhi si muovono avanti e indietro freneticamente con le palpebre chiuse. Le persone depresse hanno movimenti oculari più rapidi rispetto alle persone sane. Sono in corso ricerche per determinare l’entità della compromissione quando il sonno REM si verifica nel momento sbagliato.

Approcci Terapeutici Innovativi: Dalla Cronoterapia alle Nuove Frontiere Farmacologiche
La patologia depressiva, con le sue complesse alterazioni del sonno, ha stimolato la ricerca di terapie alternative. Oltre ai trattamenti farmacologici e psicoterapeutici consolidati, emergono strategie basate sulla manipolazione del sonno. La deprivazione del sonno (Wake Therapy), che consiste nel risvegliare selettivamente il paziente all'esordio della fase REM, ha dimostrato un'efficacia antidepressiva nel 60% dei casi trattati, sebbene spesso con effetti di breve durata a causa del sonno di recupero.
La terapia della luce (Light Therapy), generalmente utilizzata per il Disturbo Affettivo Stagionale, prevede l'esposizione a luce intensa per sincronizzare il ciclo sonno/veglia e regolare la secrezione di melatonina e serotonina. L'avanzamento di fase del sonno (Sleep Phase Advances) mira ad anticipare il ciclo sonno/veglia di circa sei ore, portando a un miglioramento del tono dell'umore a lungo termine. La combinazione di queste tecniche, nota come Triple Chronotherapy, sembra superare i limiti dei trattamenti presi singolarmente, offrendo miglioramenti significativi e costanti dei sintomi depressivi in tempi brevi.
La ricerca sta inoltre esplorando il ruolo del recettore MT1 della melatonina e del Locus Coeruleus nel regolare specificamente il sonno REM. La comprensione più approfondita del funzionamento dei regolatori del sonno REM e del sonno profondo apre nuove vie per lo sviluppo di farmaci innovativi in grado di aiutare le persone affette da disturbi del sonno, riconosciuti tra i fattori di rischio per disturbi psichiatrici, malattie cardiovascolari e metaboliche.
Il rapporto tra depressione e disturbi del sonno non è unidirezionale come si riteneva in passato. Pertanto, la relazione fra insonnia e depressione potrebbe costituire una condizione che sostiene una relazione bidirezionale tra le due. Più del 90% dei pazienti depressi lamentano problemi riguardo la qualità del sonno. Tipicamente soffrono di difficoltà di addormentamento, con frequenti risvegli notturni e risvegli anticipati al mattino. Tuttavia, considerando che i problemi di addormentamento e i frequenti risvegli notturni accompagnano quasi tutte le classi di insonnia, è stato ipotizzato che il risveglio anticipato sia un sintomo specifico per la depressione endogena. Al contrario, i problemi di ipersonnia, meno tipici della depressione unipolare, vengono collegati specificamente a episodi depressivi bipolari e si ipotizza che la perdita di sonno sia un fattore di rischio importante per lo sviluppo di mania in pazienti con disordini bipolari. Esistono diverse evidenze riguardo alla pervasività dell’insonnia come precursore di disturbi psichiatrici, che segnalano la presenza di un rischio maggiore per un nuovo inizio di depressione principale in persone con una storia di insonnia alle spalle.
Tra questi, la disorganizzazione dei ritmi sonno-veglia, dovuta agli eventi della vita di tutti i giorni e la mancata igiene del sonno, le cui norme riguardano la qualità dell’ambiente di sonno, le abitudini alimentari (eccessiva assunzione di caffeina o teina), lo stile di vita (orari, esercizio fisico) e alcuni nostri comportamenti specifici nei confronti del sonno notturno. Inoltre, la paura stessa dell’insonnia, spesso auto-perpetuata dallo scorretto uso, o abuso, di farmaci, la sincronizzazione dei ritmi circadiani e le patologie stesse del sonno, come l’apnea morfeica, sono fattori intervenenti nei disturbi del sonno. Infine, molti fattori psicosociali possono avere un impatto sulla qualità del sonno, inclusi gli eventi della vita, un lutto, lo status psicologico, l’età e il genere. Esistono, inoltre, indicazioni che un efficace trattamento dell’insonnia primaria può ridurre significativamente l’incidenza della depressione e, trattando l’insonnia come conseguenza dei disturbi dell’umore, si può modificare il rischio delle recidive di depressione.
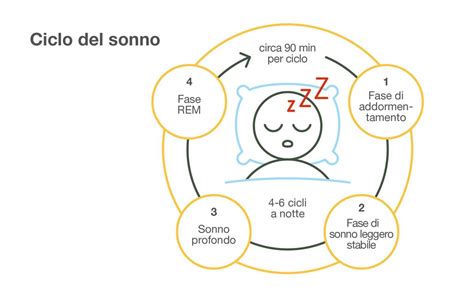
A livello elettrofisiologico, una notte di sonno controllato comprende una serie di 5 stati progressivi di attività cerebrale: 4 stadi di sonno NREM, tra cui lo Stadio 1, lo Stadio 2, lo Stadio 3 e lo Stadio 4, definibili arbitrariamente, e da 3 a 6 periodi di sonno REM. Solitamente le persone hanno 3-6 periodi di sonno REM durante la notte di una durata di circa 90 minuti ciascuno. I periodi REM sono definiti dai caratteristici movimenti oculari e da un’attività cerebrale più veloce; inoltre, il 90% dei sogni è tipicamente riscontrabile in queste fasi. Specifiche della fase REM caratterizzano il sonno dei pazienti depressi. Oltre ai cambiamenti nel sonno REM e alla riduzione della sua efficienza, risultano caratteristici del sonno dei pazienti depressi i frequenti risvegli mattutini, l’incremento degli stadi 1 e 2 e la riduzione delle onde lente. Le caratteristiche polisonnografiche dei pazienti depressi, infatti, includono il decremento della durata del sonno, specialmente delle onde lente, in particolare nel primo periodo di sonno NREM, mostrando, inoltre, alterazioni e basse percentuali di sonno REM. I pazienti depressi, quindi, soffrono di disturbi del sonno continuativi associati al decremento dell’efficienza del sonno, a frequenti risvegli e alla difficoltà di mantenimento del sonno stesso durante la notte. Tipicamente, i pazienti depressi più anziani hanno ripetuti risvegli mattutini, mentre per i pazienti più giovani una delle caratteristiche più frequenti sembra essere la difficoltà di addormentamento. Studi polisonnografici rivelarono che in pazienti depressi di mezza età e giovani adulti ci sia una riduzione della durata delle onde delta durante la prima fase di sonno, cioè la fase NREM, e un decremento di densità dell’attività delta. Le anomalie di sonno sono un segnale di rischio per l’incremento della depressione.
La depressione tende a colpire maggiormente il genere femminile, da quanto dimostrato dall’epidemiologia. In particolare, sembra che le donne abbiano un rischio del 30% superiore rispetto agli uomini. Le differenze epidemiologiche negli episodi depressivi possono dipendere da fattori genetici, ormonali, psicologici e sociali, ancora da chiarire. Ad esempio, gli uomini potrebbero avere difficoltà a chiedere aiuto per problemi psicologici, mentre le donne potrebbero affrontare sfide sociali legate all’equilibrio tra carriera e famiglia.
La depressione è una condizione clinica seria, ma curabile. Inoltre, il perdurare di uno stato depressivo può portare a modificazioni del proprio modo di pensare e di agire, con cambiamenti della personalità e del carattere nel lungo tempo. I farmaci antidepressivi agiscono sui neurotrasmettitori cerebrali (serotonina, noradrenalina, dopamina) per riequilibrare il tono dell’umore. Si introducono gradualmente e devono essere assunti con continuità. Gli SSRI (inibitori selettivi della ricaptazione della serotonina) sono farmaci di prima linea, ben tollerati. Gli SNRI (inibitori della ricaptazione di serotonina e noradrenalina) agiscono su due neurotrasmettitori. La principale differenza tra questi farmaci riguarda il profilo di tollerabilità (effetti collaterali), mentre l’efficacia è sostanzialmente simile.
La terapia cognitivo-comportamentale è l’approccio psicoterapeutico con maggiori evidenze di efficacia per la depressione. La depressione e i disturbi depressivi incidono profondamente non solo sulla sfera emotiva di chi ne è affetto, ma anche sulla vita di tutti i giorni. Lavoro, studio, relazioni e vita sociale possono essere gravemente compromessi. Essere in grado di supportare una persona depressa è cruciale per migliorare non solo la sua vita quotidiana, ma anche quella di chi le sta vicino. Le difficoltà nel supportare qualcuno con depressione spesso nascono dalla sfida di riconoscere chiaramente questa condizione. La depressione è un disturbo dell’umore che può presentarsi in forme diverse a seconda della persona. Un sintomo frequente è la variazione dell’umore durante la giornata, con un peggioramento al mattino e un miglioramento verso sera. Questo fenomeno di oscillazione diurna dei sintomi depressivi è stato ampiamente studiato dalla ricerca scientifica. Un’esperienza dolorosa, come la perdita di una persona cara o un trasloco imprevisto, può provocare un impatto psicologico intenso e duraturo, superiore alle aspettative. In questi casi si parla di reazione depressiva, o più precisamente di depressione reattiva, un termine con un significato clinico specifico. La depressione stagionale è un disturbo dell’umore che si presenta in modo ricorrente, solitamente nei periodi autunnali e invernali. Chi ne soffre può avvertire sintomi come stanchezza, tristezza duratura, irritabilità e problemi nel sonno. La depressione negli anziani fragili può presentarsi in modo diverso rispetto ai giovani, mostrando sintomi come apatia, irritabilità e difficoltà di memoria, che possono nascondere la condizione depressiva. Per affrontare questa situazione, è stata creata la scala della depressione geriatrica (GDS). La depressione post-partum è un disturbo complesso che può colpire le madri dopo la nascita del bambino, presentando una varietà di sintomi emotivi, comportamentali e fisici. Il modello di comprensione della depressione proposto dalla psicoterapia cognitivo-comportamentale di Aaron Beck pone un forte accento sulla “triade cognitiva”. La depressione potrebbe derivare da un’infiammazione che si diffonde dal corpo al cervello. Questa teoria del neuroscienziato britannico Edward Bullmore, supportata da vari studi in corso, trova resistenze nel campo medico, dove si tende a mantenere una netta separazione tra le scienze fisiche e quelle psicologiche. La carenza di vitamina D, il cui ruolo nel funzionamento del cervello è attualmente oggetto di ricerche, è uno dei fattori ambientali che potrebbero favorire lo sviluppo della depressione. La difficoltà cronica a dormire bene sta assumendo diversi significati nell’ambito dei disturbi d’ansia e dell’umore. Da sintomo depressivo precoce o da fenomeno residuo quando persiste oltre la risoluzione del disturbo stesso. È stata ritenuta anche un fattore di vulnerabilità della sfera affettiva. A queste interpretazioni se ne sta aggiungendo un’altra.
tags: #aumentato #rem #depressione