L'anoressia nervosa è un disturbo complesso e debilitante, caratterizzato da un'insaziabile ricerca della magrezza, una paura intensa dell'aumento di peso, una percezione distorta della propria immagine corporea e una drastica restrizione dell'apporto calorico. Queste caratteristiche portano a un peso corporeo significativamente basso, con conseguenze devastanti per la salute fisica e mentale dell'individuo. Sebbene la diagnosi si basi su criteri clinici ben definiti, la comprensione delle sue cause e dei suoi meccanismi sottostanti, in particolare degli aspetti endocrini, è fondamentale per un trattamento efficace.
La Natura Multifaccettata dell'Anoressia Nervosa
L'anoressia nervosa insorge prevalentemente in ragazze e giovani donne, con un esordio tipicamente durante l'adolescenza, sebbene possa manifestarsi raramente anche in età adulta. La prevalenza nel corso della vita è stimata intorno all'1,5% nelle donne e allo 0,1% negli uomini.

Vengono riconosciuti due sottotipi principali:
- Tipo restrittivo: I pazienti limitano severamente l'assunzione di cibo, ma solitamente non ricorrono ad abbuffate o condotte di eliminazione. Un'attività fisica eccessiva è spesso presente in questo sottotipo.
- Tipo con abbuffate/condotte di eliminazione: Questi pazienti alternano episodi di abbuffate a comportamenti compensatori come il vomito autoindotto, l'abuso di lassativi, diuretici o clisteri. La distinzione cruciale rispetto alla bulimia nervosa risiede nel peso corporeo: nell'anoressia nervosa, il peso è significativamente basso, mentre nella bulimia nervosa è normale o elevato.
Le abbuffate sono definite come il consumo di quantità di cibo considerevolmente maggiori rispetto a quanto la maggior parte delle persone assumerebbe in circostanze simili, accompagnate da una marcata perdita di controllo.
Fattori di Rischio: Una Complessa Interazione
L'incidenza dell'anoressia nervosa è significativamente maggiore nelle donne. Diversi fattori familiari e sociali sono associati a un aumentato rischio. Molti pazienti, pur non essendo la totalità, provengono da classi socioeconomiche medie o superiori, e tendono ad essere meticolosi, compulsivi e a porsi standard elevati per il raggiungimento e il successo.
Le norme culturali sull'immagine corporea giocano un ruolo non trascurabile. In molte culture occidentali, l'obesità è stigmatizzata e il desiderio di essere magri è pervasivo, influenzando anche i più giovani. Negli Stati Uniti, ad esempio, una percentuale significativa di ragazze preadolescenti e adolescenti adotta misure per controllare il proprio peso, sebbene solo una piccola frazione sviluppi l'anoressia nervosa.
La partecipazione ad attività che enfatizzano la forma fisica o il peso, come la ginnastica o il balletto, è stata associata a un maggior rischio di sviluppare anoressia nervosa e bulimia nervosa.

Inoltre, la ricerca ha identificato una predisposizione genetica per l'anoressia nervosa. Studi di associazione genome-wide hanno iniziato a individuare loci specifici associati a un aumentato rischio, suggerendo una base biologica complessa per il disturbo. L'ipotesi è che anche il metabolismo possa avere un ruolo nella genesi della malattia, agendo in sinergia con fattori psichiatrici e ambientali.
Sintomatologia: Oltre la Semplice Restrizione Alimentare
L'anoressia nervosa può manifestarsi con gradi variabili di severità, da forme lievi e transitorie a condizioni gravi e persistenti. Anche in presenza di un marcato sottopeso, la maggior parte dei pazienti è ossessionata dalla paura di ingrassare o dal percepire aree specifiche del corpo come eccessivamente grasse. Persistono in sforzi indefessi per perdere peso, ignorando rassicurazioni e avvertimenti da parte di amici e familiari. Qualsiasi aumento di peso viene vissuto come un fallimento inaccettabile dell'autocontrollo. La preoccupazione e l'ansia per l'incremento ponderale possono intensificarsi persino in presenza di un progressivo deperimento fisico.
È importante notare che il termine "anoressia" è in parte improprio, poiché l'appetito può essere conservato anche in pazienti gravemente cachettici. La preoccupazione per il cibo è invece centrale: i pazienti possono studiare diete e calorie, accumulare, nascondere o gettare via il cibo, collezionare ricette e preparare pasti elaborati per altri.
Spesso, i pazienti esagerano il proprio apporto alimentare e mascherano comportamenti come il vomito autoindotto. Le abbuffate e le condotte di eliminazione sono presenti in circa il 45% dei pazienti, mentre altri si limitano a ridurre drasticamente l'apporto alimentare. Molti individui affetti da anoressia nervosa praticano anche un'attività fisica eccessiva per controllare il peso, rimanendo insolitamente attivi anche in condizioni di cachessia.
Sintomi fisici comuni includono meteorismo, dolori addominali e stipsi. Nella maggior parte delle donne, si manifestano irregolarità mestruali e, infine, amenorrea. Depressione e ansia sono frequentemente associate al disturbo.
I segni fisici includono bradicardia, ipotensione (spesso ortostatica), ipotermia, lanugo (una peluria sottile e morbida tipica dei neonati) o lieve irsutismo, ed edema. Il tessuto adiposo e la massa muscolare sono significativamente ridotti. Nei pazienti che praticano il vomito, possono comparire erosione dello smalto dentale, ingrossamento indolore delle ghiandole salivari e infiammazione dell'esofago.
Anoressia nervosa: cos'é? Quali sono i sintomi, le cause e le conseguenze? Come si cura?
Le Complicazioni Endocrino-Metaboliche dell'Anoressia Nervosa
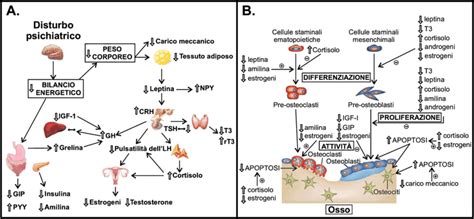
Le anomalie endocrine sono una caratteristica comune e pervasiva dell'anoressia nervosa, con implicazioni significative per la salute generale. Tra le più rilevanti si annoverano:
- Livelli diminuiti di ormoni gonadici: Questo contribuisce all'amenorrea e all'infertilità, compromettendo la funzione riproduttiva. La restrizione calorica e il basso peso corporeo possono inibire l'asse ipotalamo-ipofisi-gonadi, portando a una ridotta produzione di estrogeni e progesterone nelle donne e di testosterone negli uomini.
- Livelli leggermente ridotti di tiroxina (T4) e triiodotironina (T3): Sebbene la funzione tiroidea possa apparire alterata, spesso non vi è una vera e propria ipotiroidismo clinico. Il corpo, in uno stato di restrizione energetica, tende a ridurre il metabolismo basale per conservare energia, e ciò può riflettersi nei livelli degli ormoni tiroidei.
- Aumento della secrezione di cortisolo: Il cortisolo, noto come "ormone dello stress", aumenta in risposta alla malnutrizione e allo stress fisiologico e psicologico associato all'anoressia nervosa. Livelli elevati di cortisolo possono avere effetti negativi su vari sistemi corporei, inclusi il sistema immunitario, la densità ossea e la funzione cognitiva.
In pazienti gravemente malnutriti, quasi ogni apparato corporeo principale può essere compromesso. Tuttavia, è importante notare che i pazienti con anoressia nervosa non diventano tipicamente immunodepressi, e la predisposizione alle infezioni non è generalmente aumentata in modo significativo, a meno che non vi siano altre condizioni mediche concomitanti.
Possono manifestarsi disidratazione e alcalosi metabolica, aggravate dal vomito autoindotto e dall'uso di lassativi o diuretici. L'ipokaliemia (bassi livelli di potassio) e l'iponatriemia (bassi livelli di sodio) sono comuni squilibri elettrolitici che possono portare a gravi complicazioni cardiache.
La soppressione del midollo osseo dovuta alla malnutrizione può portare ad anemia e trombocitopenia. L'osteoporosi è una complicanza frequente, dovuta sia alla carenza di nutrienti essenziali per la salute ossea sia ai bassi livelli di estrogeni.
A livello cardiovascolare, la bradicardia è comune. La massa muscolare cardiaca, le dimensioni delle camere cardiache e la gittata cardiaca diminuiscono. Il prolasso della valvola mitrale è un riscontro frequente. Alcuni pazienti presentano un prolungamento dell'intervallo QT sull'elettrocardiogramma, spesso correlato a disturbi elettrolitici (in particolare ipokaliemia), che aumenta il rischio di tachiaritmie ventricolari potenzialmente letali. I decessi improvvisi, sebbene rari, sono spesso attribuibili a queste aritmie cardiache.
Diagnosi: Un Processo Multidimensionale
I pazienti con anoressia nervosa spesso non riconoscono i rischi per la salute associati alla perdita di peso, al basso peso corporeo e all'alimentazione restrittiva. Sono tipicamente portati all'attenzione medica da familiari o a causa di malattie intercorrenti, e di solito resistono sia alla valutazione che al trattamento.
I criteri diagnostici del Manuale Diagnostico e Statistico dei Disturbi Mentali, 5ª edizione, Text Revision (DSM-5-TR) includono:
- Restrizione dell'assunzione di cibo che porta a un peso corporeo significativamente basso.
- Paura intensa di aumentare di peso o di diventare grassi, o un comportamento che interferisce con l'aumento di peso.
- Disturbi nell'immagine corporea: percezione distorta del proprio peso o forma, o negazione della gravità della condizione.
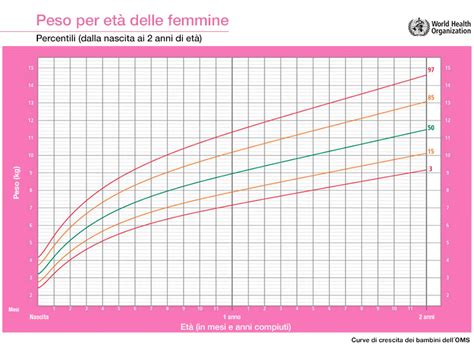
Negli adulti, il basso peso corporeo è definito tramite l'indice di massa corporea (IMC). Un IMC < 17 kg/m² è considerato significativamente basso, mentre un IMC tra 17 e < 18,5 kg/m² può essere considerato tale in base al peso di partenza del paziente. Nei bambini e negli adolescenti, si utilizzano i percentili di IMC per età; il 5° percentile è solitamente il cutoff, ma bambini al di sopra di questo percentile che non mantengono la loro traiettoria di crescita prevista possono anch'essi soddisfare il criterio di basso peso corporeo.
Nonostante i pazienti possano apparire fisicamente in salute e presentare poche anomalie negli esami di laboratorio, la chiave diagnostica risiede nell'identificazione degli sforzi attivi e persistenti per evitare l'aumento di peso e l'intensa paura della "grassezza".
Gli esami di laboratorio e l'elettrocardiografia sono strumenti preziosi per identificare anomalie elettrolitiche, anemia, trombocitopenia, per lo screening di aritmie e per valutare lo stato nutrizionale. Questi test possono anche aiutare a determinare se è indicato il ricovero ospedaliero.
Diagnosi Differenziale: È fondamentale distinguere l'anoressia nervosa da altre condizioni che possono presentare sintomi simili. Disturbi psichiatrici come la schizofrenia o la depressione primaria possono causare perdita di peso e riluttanza a mangiare, ma mancano della distorsione dell'immagine corporea. Raramente, gravi disturbi medici non riconosciuti, come sindromi da malassorbimento, diabete mellito di tipo 1 di nuova insorgenza, insufficienza surrenalica o tumori, possono causare una significativa perdita di peso. Anche l'abuso di amfetamine può indurre sintomi simili. Altri disturbi alimentari, come la bulimia nervosa o il disturbo da alimentazione incontrollata, presentano caratteristiche specifiche che li differenziano dall'anoressia. Il disturbo evitante/restrittivo dell'assunzione di cibo (ARFID) può mimare la restrizione alimentare, ma è privo delle componenti cognitive relative al peso e all'immagine corporea.
Anoressia nervosa: cos'é? Quali sono i sintomi, le cause e le conseguenze? Come si cura?
Trattamento: Un Approccio Integrato e Multidisciplinare
Il trattamento dell'anoressia nervosa è un processo complesso che richiede un approccio integrato, spesso multidisciplinare, che combina interventi nutrizionali, psicoterapeutici e, in alcuni casi, farmacologici.
Intervento Nutrizionale: L'integrazione nutrizionale è un pilastro fondamentale del trattamento, volta a ripristinare il peso corporeo e correggere le carenze nutrizionali. Inizialmente, si somministrano circa 30-40 kcal/kg/die, aumentate gradualmente. Questo regime può portare a un aumento di peso di circa 1,5 kg a settimana durante il ricovero ospedaliero e fino a 0,5 kg a settimana in regime ambulatoriale. Le vie orali con cibi solidi sono preferite, spesso integrate da supplementi liquidi. Nei casi di pazienti gravemente denutriti e resistenti, può essere necessaria la nutrizione tramite sondino nasogastrico.È cruciale monitorare attentamente la sindrome da rialimentazione, una potenziale complicazione metabolica grave caratterizzata da ipofosfatemia e altre anomalie elettrolitiche, che si verifica soprattutto nei pazienti più denutriti.
La supplementazione di calcio elementare e vitamina D è comunemente prescritta per affrontare la ridotta densità ossea. Il ruolo degli estrogeni e dei bifosfonati è ancora oggetto di studio.
Psicoterapia: La psicoterapia ambulatoriale è il cardine del trattamento a lungo termine. Gli approcci terapeutici enfatizzano il raggiungimento di risultati comportamentali, come la normalizzazione dell'alimentazione e del peso corporeo. Il trattamento continua per almeno un anno dopo il ripristino del peso ideale, con risultati migliori negli adolescenti la cui malattia è in corso da meno di sei mesi.
- Terapia Familiare: Per gli adolescenti, la terapia familiare, in particolare il modello di Maudsley (noto anche come trattamento basato sulla famiglia), si è dimostrata particolarmente efficace. Questo modello prevede tre fasi:
- I familiari apprendono come supportare l'adolescente nell'alimentazione (ad esempio, attraverso pasti familiari supervisionati) e nel ripristino del peso, senza colpevolizzare né l'adolescente né la famiglia.
- Gradualmente, il controllo dell'alimentazione viene restituito all'adolescente.
- Una volta che l'adolescente è in grado di mantenere il peso raggiunto, la terapia si concentra sullo sviluppo di una sana identità adolescenziale.
Trattamento Farmacologico: L'olanzapina, un antipsicotico atipico, è stata studiata per il suo potenziale aiuto nell'aumento di peso in pazienti con anoressia nervosa, sebbene il suo uso sia considerato off-label e debba essere attentamente valutato. Altri antipsicotici di seconda generazione possono essere impiegati in casi selezionati.
Ricovero Ospedaliero: Il trattamento può richiedere un intervento salva-vita a breve termine per il recupero del peso e la correzione delle anomalie elettrolitiche, specialmente in presenza di ipotensione sintomatica, bradicardia estrema o altre aritmie. Se la perdita di peso è stata grave o rapida, o se il peso scende al di sotto del 75% del peso raccomandato, il rapido ripristino del peso è decisivo e l'ospedalizzazione deve essere presa in considerazione. In caso di dubbio, è preferibile ricoverare il paziente.

La Prospettiva Genetica e Metabolica: Una Nuova Frontiera
Recenti ricerche stanno rivoluzionando la comprensione dell'anoressia nervosa, suggerendo che possa essere considerata una "malattia ibrida", con componenti non solo psichiatriche ma anche metaboliche. Un'ampia indagine genetica condotta da un centinaio di scienziati ha identificato otto regioni cromosomiche (loci genetici) associate al disturbo, con il sospetto che ve ne siano centinaia. Queste varianti genetiche sono talvolta collegate anche ad altri disturbi psichiatrici, come disturbi ossessivo-compulsivi, ansia, depressione e schizofrenia.
Questo studio di associazione genome-wide, analizzando dati genetici di migliaia di pazienti, suggerisce che le alterazioni metaboliche osservate nei pazienti con anoressia nervosa non siano semplicemente una conseguenza del digiuno, ma possano contribuire attivamente allo sviluppo della malattia. Questa nuova prospettiva apre la strada a terapie personalizzate basate sulla comprensione delle basi genetiche e metaboliche del disturbo.
L'anoressia nervosa è un disturbo profondamente ossessivo, caratterizzato da rigidità mentale, schemi di pensiero chiusi e ripetitivi che pervadono ogni aspetto della vita. La restrizione alimentare e il controllo ossessivo del corpo diventano una prigione, più che un mezzo per raggiungere la magrezza. In alcuni casi, si sviluppa una selettività alimentare estrema, con rituali rigidi e inviolabili legati alla preparazione e al consumo del cibo.
Considerazioni sull'Eredità e l'Ambiente Familiare
Esiste una significativa componente ereditaria nella vulnerabilità all'anoressia nervosa. Studi su gemelli e famiglie indicano una maggiore probabilità di sviluppare il disturbo in soggetti con parenti di primo grado affetti. Tuttavia, è fondamentale considerare la famiglia non solo come portatrice di geni, ma anche come ambiente relazionale, sociale e culturale che modella l'identità e i comportamenti. Famiglie caratterizzate da elevata rigidità, ipercontrollo, aspettative perfezionistiche o scarsa tolleranza alle emozioni intense possono contribuire allo sviluppo di strategie disfunzionali di controllo corporeo e alimentare come meccanismi di difesa.
Eventi Traumatici e Disturbi Preesistenti
Eventi traumatici, in particolare abusi fisici, sessuali, emotivi o trascuratezza affettiva durante l'infanzia e l'adolescenza, rappresentano un fattore di rischio significativo. Questi traumi possono indurre schemi interni di insicurezza, vergogna e inadeguatezza, portando a una percezione distorta del corpo e a un controllo ossessivo come strategia di difesa. La restrizione alimentare può fungere da anestetico emotivo o da forma di autopunizione.
La presenza di disturbi psicologici preesistenti, come disturbi d'ansia, disturbo ossessivo-compulsivo, depressione o disturbi di personalità, aumenta ulteriormente la vulnerabilità. In questi casi, la restrizione alimentare può essere utilizzata come modalità disfunzionale di gestione del disagio interno, del senso di vuoto o del caos emotivo.
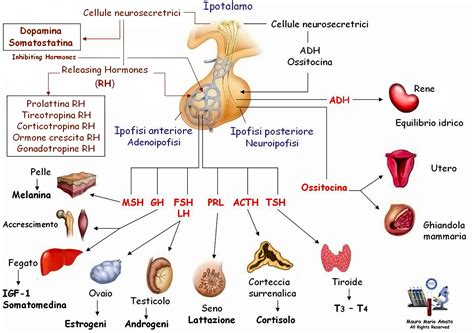
Il Ruolo degli Ormoni e dei Cambiamenti Fisiologici
Le fluttuazioni ormonali, tipiche di fasi critiche della vita come l'adolescenza e la menopausa, sembrano giocare un ruolo importante nello sviluppo e nel mantenimento dei disturbi alimentari. La pubertà, con i suoi significativi cambiamenti ormonali, è un periodo ad alto rischio di insorgenza. Analogamente, la menopausa, con l'interruzione delle mestruazioni e le conseguenti alterazioni ormonali, può influenzare la vulnerabilità.
I disturbi alimentari possono alterare l'equilibrio ormonale in modi complessi:
- Ormoni Riproduttivi: La restrizione calorica e il basso peso possono ridurre i livelli di estrogeni e progesterone, portando ad amenorrea, irregolarità mestruali e infertilità. La leptina, un ormone cruciale per la regolazione mestruale e la salute ossea, può essere compromessa.
- Ormoni dello Stress: Livelli elevati di cortisolo sono comuni, contribuendo ad ansia, disturbi del sonno e problemi gastrointestinali.
- Metabolismo: I disturbi alimentari influenzano gli ormoni che regolano il metabolismo, portando a una riduzione della spesa energetica e, in alcuni casi, a ipotiroidismo.
Sebbene gli ormoni da soli non causino un disturbo alimentare, è sempre più evidente il loro contributo nello sviluppo e nel mantenimento di queste condizioni. La ricerca suggerisce che progesterone ed estrogeni possano influenzare specifici comportamenti alimentari, come le abbuffate o la restrizione.
La Complessità della Diagnosi Differenziale
La diagnosi di anoressia nervosa, pur potendo apparire più immediata per la sua evidente componente fisica, richiede un'accurata diagnosi differenziale per escludere altre condizioni con sintomi sovrapponibili. Oltre ai disturbi psichiatrici già menzionati, è importante considerare:
- Disturbo Borderline di Personalità: Può presentare pattern alimentari disfunzionali, ma legati a impulsività, auto-lesionismo o regolazione emotiva.
- Disturbo da Uso di Sostanze: L'abuso di sostanze anoressizzanti può causare dimagrimento, ma senza le distorsioni cognitive tipiche dell'anoressia.
- Disturbo Ossessivo-Compulsivo (DOC): Sebbene l'anoressia nervosa abbia una forte componente ossessiva, nel DOC le condotte restrittive sono motivate da timori specifici (contaminazione, perfezione) non legati alla paura di ingrassare.
- Disturbo da Dismorfismo Corporeo: L'ossessione per difetti corporei percepiti può indurre comportamenti di controllo alimentare, ma il focus è su specifici difetti, non necessariamente sul peso o sulla figura nel suo complesso.
- Autolesionismo: L'anoressia nervosa è intrinsecamente una forma di autolesionismo, ma possono coesistere gesti autolesivi più espliciti.
La Storia dell'Anoressia Nervosa: Da Morton alla Ricerca Moderna
Le prime descrizioni dettagliate di quadri simili all'anoressia risalgono al XVII secolo, con George Morton che nel 1689 descrisse una forma di "consumazione" caratterizzata da deperimento, inappetenza e iperattività, attribuendola a cause nervose. L'anoressia fu riconosciuta come entità clinica tra il 1868 e il 1873, suscitando stupore per il rifiuto del cibo e l'iperattività. Inizialmente vista come una disfunzione endocrina, la comprensione si è evoluta verso una prospettiva più psicologica e, più recentemente, genetica e metabolica.
La bulimia nervosa fu descritta per la prima volta da Cullin nel 1772, ma ricevette la denominazione clinica solo nel 1979, distinguendosi dall'anoressia per la presenza di abbuffate e condotte di compensazione, pur mantenendo preoccupazioni simili riguardo al peso e alla forma corporea.
Un Fenomeno in Evoluzione: Diffusione e Comorbilità
I disturbi dell'alimentazione sono sempre più frequenti, colpendo una percentuale significativa della popolazione, in particolare le donne. Sebbene l'anoressia nervosa sia ancora più comune nelle donne, si osserva un aumento della sua incidenza anche nella popolazione maschile, sebbene questo fenomeno sia meno discusso.
L'anoressia nervosa si associa frequentemente ad altri disturbi psichiatrici. La depressione è presente in circa tre quarti dei pazienti, mentre i disturbi d'ansia interessano tra il 25% e il 75% dei casi, spesso manifestandosi prima del disturbo alimentare. Il disturbo ossessivo-compulsivo è anch'esso comune.
Il decorso dell'anoressia nervosa è variabile, con un'età media d'esordio intorno ai 17 anni. Sebbene molte pazienti guariscano, un rapporto conflittuale con l'alimentazione può persistere, e in alcuni casi il disturbo può evolvere verso la bulimia nervosa o altri disturbi alimentari. Il tasso di mortalità rimane elevato, sia per complicanze cliniche che per disturbi psichiatrici correlati.
La Famiglia come Contesto Terapeutico e Fattore di Rischio
La famiglia gioca un ruolo ambivalente nell'anoressia nervosa: può essere un fattore scatenante o di mantenimento del disturbo, ma anche un pilastro fondamentale del trattamento. Le dinamiche familiari possono essere complesse, con genitori che presentano caratteristiche di armonia superficiale, padri permissivi e madri a volte descritte come più focalizzate sugli aspetti funzionali che su quelli emotivi. La dipendenza reciproca, basata sulla colpa, può accrescersi con il progredire dei sintomi.
A tavola, le pazienti possono sentirsi osservate e preferire mangiare da sole, o assumere un ruolo attivo nella preparazione dei pasti altrui, esercitando un controllo indiretto sull'alimentazione familiare.
Complicazioni a Lungo Termine e Recupero
Le complicanze dell'anoressia nervosa dipendono dall'entità del dimagrimento e dalla sua durata. Oltre alle alterazioni endocrine già descritte, si osservano problemi a carico di quasi tutti gli apparati e sistemi: cardiovascolare (aritmie), endocrino (disfunzioni tiroidee e riproduttive), escretore (danno renale), gastrointestinale (insufficienza epatica, costipazione), riproduttivo (infertilità) e nervoso (neuropatia periferica). L'osteoporosi è una complicanza seria, sebbene in parte recuperabile con la ripresa ponderale.
Il trattamento spesso richiede un "contratto" terapeutico tra il paziente e la famiglia, con un impegno per il recupero progressivo del peso, associato a terapie individuali, di gruppo o familiari. I metodi coercitivi hanno scarso successo; la motivazione del paziente e il coinvolgimento familiare sono cruciali. In casi di grave denutrizione o compromissione delle funzioni vitali, il ricovero ospedaliero è indispensabile. La durata dell'ospedalizzazione può variare da 3 a 6 mesi, spesso con contratti che prevedono le dimissioni solo al raggiungimento di un peso target.
L'anoressia nervosa rappresenta una sfida medica e psicologica significativa, ma una comprensione approfondita dei suoi aspetti endocrini, genetici, metabolici e psicologici, unita a un approccio terapeutico integrato e personalizzato, offre speranza per il recupero e una migliore qualità di vita per coloro che ne sono affetti.