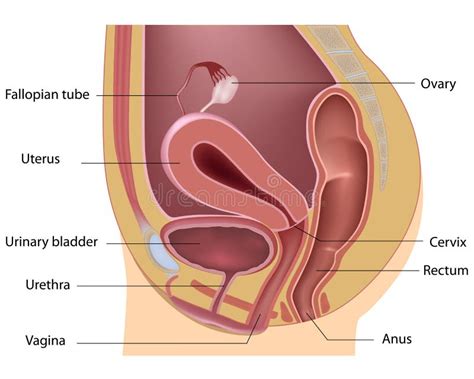
La vulvodinia è una sindrome patologica caratterizzata da dolore, bruciore e ipersensibilizzazione della vulva, la parte esterna dei genitali femminili. Si tratta di una condizione cronica, ovvero un dolore persistente che colpisce i genitali esterni, spesso senza una causa apparente e che incide profondamente sulla qualità della vita delle donne, con ricadute drammatiche soprattutto sulla sfera sessuale. Nonostante sia una patologia piuttosto frequente, con stime che indicano che colpisce circa il 10% al 28% delle donne in età riproduttiva, la vulvodinia rimane una condizione misconosciuta, poco diagnosticata e sottovalutata. Secondo uno studio pubblicato di recente (Harlow et al., 2014), l'8% delle donne di età compresa tra i 18 e i 40 anni ha riferito una storia di dolore vulvare che persiste da più di 3 mesi, e che ha come conseguenza rapporti sessuali dolorosi (dispareunia).
Comprendere la Vulvodinia: Sintomi e Manifestazioni
Il dolore legato alla vulvodinia si presenta, nella maggior parte dei casi, durante l’atto sessuale, ma può manifestarsi anche spontaneamente, magari associato a qualche movimento, quando la paziente si siede o cammina. La vulvodinia si caratterizza per un dolore vulvare cronico, cioè un dolore persistente dei genitali esterni. Esistono due forme principali di vulvodinia: la vulvodinia localizzata, nota anche come vestibolite vulvare o sindrome vulvo-vestibolare, in cui il dolore è circoscritto all'ingresso della vagina (il vestibolo vaginale), e la vulvodinia generalizzata, o vulvodinia propriamente detta, in cui il dolore è diffuso in tutta l'area vulvare.
La vestibolite vulvare provoca una percezione esagerata del dolore (iperalgesia) o una percezione dolorosa di uno stimolo che normalmente non dovrebbe essere tale (allodinia). Questo dolore cronico, spesso descritto come bruciore, irritazione, o sensazione di ferita, può avere un impatto devastante sulla vita quotidiana, sul benessere psicologico e sulle relazioni interpersonali delle donne affette.
Fisiopatologia e Possibili Cause
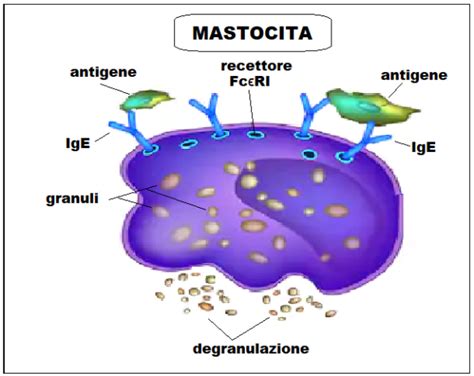
Non si hanno ancora certezze definitive sulla fisiopatologia della vulvodinia, ma l’ipotesi più accreditata suggerisce una correlazione con un’eccessiva risposta dei mastociti a uno stimolo infiammatorio. Questa risposta abnorme porta a una maggiore attività e proliferazione delle fibre nervose che trasmettono l'impulso del dolore, estendendosi alla parte più superficiale della cute e causando una sensazione dolorosa più intensa del dovuto.
Analizzando la patologia da un punto di vista organico, è possibile ipotizzare un fattore scatenante primario a livello locale che provoca un'infiammazione, o un trauma diretto della vulva. Per quanto concerne le cause di matrice psicosociale, la vulvodinia può rappresentare una reazione anomala a fattori ambientali. A tal proposito, è stato dimostrato che eventi traumatici possono disregolare l'asse ipotalamo-ipofisi-surrene e i sistemi immunitari, i quali svolgono un ruolo significativo nell'adattamento dell'organismo allo stress. Quando questi sistemi sono sovraccaricati o gestiti in modo inefficace, i processi fisiopatologici possono condurre all'infiammazione in varie parti del corpo.
Studi sulle pratiche igieniche in relazione alla vulvodinia hanno evidenziato un'associazione con: sensibilità a saponi, cosmetici e materiali abrasivi, infezioni ginecologiche pregresse, cattive abitudini di toilette, in particolare la pulizia dalla parte posteriore a quella anteriore, e l'uso di indumenti aderenti come i jeans.
Diagnosi Differenziale e Test Specifici
La diagnosi per la vulvodinia è di tipo differenziale. I dolori vulvari si possono associare infatti a varie patologie, per esempio infezioni o problemi neurologici. Pertanto, in sede di diagnosi, lo specialista deve innanzitutto escludere altri disturbi. In particolare, la vulvodinia va distinta dal vaginismo, una condizione strettamente legata al momento coitale che provoca un'eccessiva contrazione della muscolatura del pavimento pelvico, in particolare dei muscoli vaginali.
Dopo aver ascoltato la paziente, lo specialista effettuerà il Q-tip test, un esame che prevede l'utilizzo di un apposito cotton-fioc, con il quale vengono toccati alcuni punti specifici della vulva. Il segno cardinale per effettuare la diagnosi di vulvodinia è una significativa sofferenza esperita a seguito del test di pressione puntuale apportato con un bastoncino di cotone in uno schema circonferenziale intorno al vestibolo vulvare.
L'Impatto Psicologico ed Emotivo
La vulvodinia ha un impatto significativo sulla salute mentale e sul benessere psicologico delle donne che ne soffrono. Le pazienti riferiscono spesso bassa autostima, paura, frustrazione, un'immagine di sé alterata, senso di inadeguatezza, senso di colpa, vergogna e depressione. Queste difficoltà non sono determinate esclusivamente dall'esperienza del dolore o dall'incapacità di avere rapporti sessuali in sé, ma piuttosto sono il risultato di narrazioni e ideologie sociali che contribuiscono in larga misura alle esperienze psicologiche negative delle donne con vulvodinia.
Essendo una malattia poco conosciuta e non visibile all'occhio umano, è spesso accompagnata da un vissuto di solitudine, da un forte senso di inadeguatezza e di vulnerabilità. La sintomatologia nascosta rende difficile, non solo alle donne, ma anche alla loro rete sociale (partner, famiglia, amici), una adeguata considerazione e legittimazione. Subentrano imbarazzo, vergogna, timore nell'affrontare il tema apertamente, per paura di essere viste "diverse", di apparire "strane" e di non essere comprese. Spesso le donne si sentono "donne a metà", mutilate nella loro parte più femminile.
VULVODINIA E DOLORE PELVICO CRONICO: COME RIDURRE L'INFIAMMAZIONE E TRATTARE IL DOLORE NEUROPATICO
Fattori Connessi e Comorbidità
Sono numerosi i fattori connessi a questa patologia, e comprendono molti sintomi diversi e frequenti comorbidità nell'area pelvica. Tra queste rientrano le sindromi dolorose urologiche o coloproctologiche, la sindrome dolorosa associata all'endometriosi e la sindrome dell'intestino irritabile. Queste condizioni si espandono anche ad aree meno limitrofe, lontane dai genitali, come nel caso del dolore orofacciale e della fibromialgia, un dolore muscolo-scheletrico diffuso che comporta affaticamento.
Approcci Terapeutici: Un Percorso Multidisciplinare
Il trattamento della vulvodinia è un aspetto cruciale e richiede un approccio multidisciplinare, personalizzato sulle esigenze specifiche di ogni paziente. I medici esperti in vulvodinia seguono un percorso terapeutico finalizzato al raggiungimento di tre obiettivi principali: riduzione dell'infiammazione locale, regolarizzazione della trasmissione nervosa e rilassamento della muscolatura contratta.
Terapie Farmacologiche
Le terapie farmacologiche per la vulvodinia comprendono diverse opzioni, tra cui l'utilizzo di anestetici locali, antidepressivi e anticonvulsivanti.
Anestetici Locali: Gel, creme o unguenti contenenti anestetici locali, come la lidocaina, possono essere utilizzati per ridurre temporaneamente il dolore e l'irritazione nella zona vulvare, agendo sulla sensibilità locale. Tuttavia, è fondamentale sottolineare che l'uso a lungo termine potrebbe non essere la soluzione ideale, a causa del rischio di irritazioni, reazioni allergiche e possibile sensibilizzazione sia nella paziente che nel partner. In alcuni casi, si ricorre a infiltrazioni di anestetici nei trigger point.
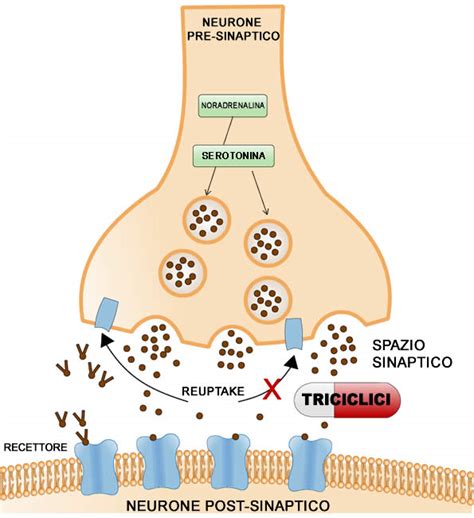
Antidepressivi: L'utilizzo degli antidepressivi nel trattamento della vulvodinia è basato su diverse considerazioni. Gli antidepressivi triciclici, come l'amitriptilina (nota anche come Laroxyl), sono particolarmente indicati. A basse dosi, non vengono usati come antidepressivi ma piuttosto per il loro effetto analgesico di tipo centrale e antinfiammatorio sui circuiti di inibizione del dolore o sulla neuroinfiammazione. L'amitriptilina agisce modulando i livelli di neurotrasmettitori nel sistema nervoso centrale, bloccando la ricaptazione di serotonina e noradrenalina e potenziano il loro effetto inibitorio sulla trasmissione nervosa. Inoltre, chiude parzialmente i canali del sodio delle fibre nervose, calmando l'iperattività dei nervi periferici e modulando le vie discendenti del midollo spinale che inibiscono il dolore. Il 60% delle donne trattate con amitriptilina ha riscontrato una riduzione del dolore pari al 50%.
Altri antidepressivi, come gli inibitori selettivi della ricaptazione della serotonina e della noradrenalina (SSNRI), quali venlafaxina (Efexor) e duloxetina (Cymbalta), hanno dimostrato di avere proprietà analgesiche indipendentemente dal loro effetto antidepressivo, sebbene con una minore efficacia rispetto ai triciclici e andrebbero considerati in seconda battuta. I primi benefici con questi farmaci vengono avvertiti a partire dalla quarta settimana di trattamento.
Alcuni antidepressivi possono influenzare i muscoli pelvici e ridurre la tensione muscolare, un aspetto utile in caso di ipertono muscolare del pavimento pelvico.
Anticonvulsivanti: Tra i farmaci antiepilettici, il Gabapentin (Neurontin) si è dimostrato molto efficace nel trattamento del dolore neuropatico nella vulvodinia generalizzata, così come nel trattamento della vulvodinia localizzata. Alcuni studi retrospettivi hanno evidenziato un'attenuazione del dolore pari anche all'80% in un numero significativo di donne. Il Pregabalin (Lyrica) presenta un'azione simile a quella del gabapentin e una farmacinetica lineare per cui le concentrazioni plasmatiche crescono linearmente con la dose.
Vitamine del Gruppo B: Nella pratica clinica, le vitamine del gruppo B, in particolare la B12 e la B6, si sono dimostrate efficaci contro la neuropatia vulvodinica, riducendo il dolore e la sensibilità locale grazie alle loro proprietà neuroprotettive e antinfiammatorie. Agiscono direttamente sui mediatori dell'infiammazione e creano una maggiore disponibilità di neurotrasmettitori come la noradrenalina.
Altri Farmaci e Integratori: Oppioidi come morfina, ossicodone e tramadolo hanno mostrato efficacia nella terapia della vulvodinia generalizzata, ma il loro uso è limitato dai possibili effetti collaterali e dai falsi preconcetti. I cannabinoidi, tramite il fumo di cannabis, hanno dimostrato di alleviare la neuropatia e sono generalmente ben tollerati, con pochi casi di effetti collaterali psichiatrici. Integratori alimentari a base di acido Alfa-lipoico possono essere utili per contrastare lo stress ossidativo correlato all'infiammazione.
Terapie Fisiche e Riabilitative
Le terapie fisiche e riabilitative giocano un ruolo fondamentale nella gestione della vulvodinia, mirando a rieducare il corpo e a ridurre la tensione muscolare.
Terapie Elettriche: Le terapie basate sulla stimolazione elettrica includono la TENS (Stimolazione nervosa elettrica transcutanea), la SEF (Stimolazione Elettrica Funzionale) e la PEMF (elettromagnetoterapia pulsata). Questi trattamenti, se impostati da personale competente, possono stimolare le fibre nervose e attenuare la percezione del dolore.
Riabilitazione del Pavimento Pelvico: Le tecniche di riabilitazione del pavimento pelvico iniziano spesso con un lavoro corporeo sul respiro, sulla consapevolezza e percezione del pavimento pelvico. Le manipolazioni manuali effettuate dall'operatore sono uno strumento efficace per sciogliere l'ipertono e diminuire il dolore nei trigger point, soprattutto se integrate da automassaggi eseguiti dalla paziente a casa.
Biofeedback: Il biofeedback permette di monitorare lo stato di attivazione e/o contrattura della muscolatura del pavimento pelvico. Utilizzando il proprio dito o strumenti di biofeedback elettromiografico, le pazienti imparano a riconoscere e controllare la tensione muscolare, favorendo il rilassamento.
Dilatatori Vaginali e Strumenti Manometrici: Questi ausili possono aiutare nella riabilitazione perineale, guidando la paziente nel rilassamento muscolare consapevole, evitando di forzare o distendere eccessivamente il pavimento pelvico.
Terapie Invasive
In casi specifici, possono essere considerate terapie invasive:
Infiltrazioni nei Trigger Point: L'infiltrazione di anestetici direttamente sotto la mucosa, laddove ha sede l'infiammazione neurogenica, è utile in caso di vestibulodinia provocata. Nei casi di vulvodinia generalizzata, si possono infiltrarre anestetici a livello più centrale, come nel nervo pudendo.
Blocco dei Gangli: Il blocco dei centri nervosi direttamente coinvolti nella vulvodinia prevede l'iniezione nel ganglio impari, nel nervo pudendo, o nelle radici sacrali di un anestetico locale e talvolta di un corticosteroide.
Neuromodulazione Sacrale (NMS): La NMS consiste nell'applicazione sottocutanea di un apparecchio che stimola il nervo e modula il segnale in entrata e in uscita, offrendo un'opzione per la gestione del dolore pelvico cronico.

Gestire la Vulvodinia: Accorgimenti e Stile di Vita
Oltre a seguire le giuste cure, per alleviare i sintomi della vulvodinia è utile adottare alcuni accorgimenti nello stile di vita. L'igiene intima dovrebbe essere effettuata con un detergente delicato e poco aggressivo, non più frequentemente di una volta al giorno. È importante urinare al bisogno, cercando di evitare di trattenere troppo a lungo le urine.
La neuroplasticità, ovvero la capacità del cervello di rimodellarsi, gioca un ruolo chiave nel recupero. Attraverso farmaci, fisioterapia mirata e terapie di desensibilizzazione, è possibile indurre una rimodulazione funzionale delle sinapsi nervose.
La terapia farmacologica nella vulvodinia non si misura in milligrammi, ma in tempo e tolleranza. Ogni farmaco va aumentato lentamente, con l'obiettivo di trovare la dose "funzionale", quella che calma i nervi senza compromettere la qualità della vita. Spesso i farmaci hanno un effetto migliore se somministrati in associazione.
La vulvodinia e i disturbi correlati al dolore sono problematiche poco comprese, poco riconosciute e poco trattate (Ault, 2014), e le donne che ne sono affette spesso sono molto angosciate dal fatto di non riuscire a identificarne una "causa". In aggiunta, come aggravante, alleviarne la sintomatologia può risultare una sfida perché nessun trattamento funziona per tutte. È fondamentale cercare un professionista in grado di diagnosticare e trattare la vulvodinia tra i professionisti consigliati e quelli convenzionati con associazioni dedicate.
tags: #antidepressivi #per #vulvodinia