La schizofrenia è una grave malattia mentale che colpisce la capacità di una persona di pensare, sentire e comportarsi in modo chiaro. Questo disturbo, caratterizzato da psicosi, allucinazioni, deliri e un deterioramento del funzionamento sociale e lavorativo, rappresenta una sfida significativa per la ricerca medica e la cura dei pazienti. Sebbene le cause esatte rimangano elusive, una crescente comprensione della sua base biologica, genetica e ambientale sta aprendo nuove strade per la diagnosi precoce e trattamenti più efficaci.
Origini Storiche e Definizione del Disturbo
Le radici della comprensione della schizofrenia affondano nei primi anni del XX secolo. Lo psichiatra tedesco Emil Kraepelin, nel 1900, coniò il termine "dementia praecox" per descrivere un disturbo che emergeva precocemente, in età adolescenziale, e che portava a un deterioramento intellettivo. Successivamente, Eugen Bleuler, osservando che il disturbo poteva manifestarsi anche in età adulta, ne ridefinì le caratteristiche principali. Bleuler sottolineò come la caratteristica distintiva fosse un disturbo del pensiero, causato dalla disgiunzione tra gli aspetti cognitivi della personalità e quelli affettivo-emozionali. Fu proprio questa sua intuizione a portarlo a coniare il termine "schizofrenia", dal greco "schizo" (divido) e "phren" (mente), che letteralmente significa "sdoppiamento della mente".

Manifestazioni Sintomatologiche: Un Quadro Complesso
La schizofrenia si manifesta attraverso una vasta gamma di sintomi, che possono essere raggruppati in categorie principali: sintomi positivi, sintomi negativi e deficit cognitivi. La presenza e l'intensità di questi sintomi possono variare notevolmente tra gli individui e nel corso della malattia.
Sintomi Positivi: Distorsioni della Realtà
I sintomi positivi sono quelli che implicano una distorsione o un'esagerazione delle normali funzioni psichiche. Essi includono deliri, allucinazioni, eloquio disorganizzato e comportamento motorio grossolanamente disorganizzato o catatonico.
Deliri: Convinzioni Irremovibili
I deliri sono convinzioni false e irremovibili, che persistono nonostante l'evidenza contraria e che non sono coerenti con il contesto culturale dell'individuo. Possono essere classificati in diverse tipologie:
- Deliri di persecuzione: L'individuo è convinto di essere tormentato, inseguito, ingannato, spiato o ridicolizzato. Questi sono tra i deliri più comuni.
- Deliri di riferimento: L'individuo crede che eventi casuali, come gesti altrui, commenti dei passanti, o passi di libri e giornali, abbiano un significato speciale e diretto nei suoi confronti.
- Deliri somatici, religiosi o di grandiosità: Questi deliri riguardano il corpo, credenze religiose esagerate o un senso di importanza personale sproporzionato.
I deliri possono essere ulteriormente distinti in "bizzarri" e "non bizzarri". I deliri bizzarri riguardano esperienze chiaramente non plausibili e non derivanti dalla vita quotidiana, come la convinzione che i propri organi siano stati rimossi e sostituiti da quelli di qualcun altro senza lasciare cicatrici. I deliri non bizzarri riguardano invece situazioni che, seppur improbabili, potrebbero teoricamente verificarsi.
Un'altra categoria importante sono i "deliri di controllo", dove l'individuo è convinto che il proprio corpo e le proprie azioni siano governati da forze esterne.
Allucinazioni: Percezioni Senza Oggetto
Le allucinazioni sono definite come "percezioni senza oggetto", ovvero percezioni sensoriali che altri individui, nelle stesse circostanze, non avrebbero. Possono coinvolgere qualsiasi modalità sensoriale: uditiva, visiva, olfattiva, gustativa e tattile.
- Allucinazioni uditive: Sono le più comuni e caratteristiche della schizofrenia. L'individuo sente voci, familiari o non, che sembrano provenire dall'esterno e comunicano pensieri altrui. Queste voci possono essere minacciose, conversare tra loro, o commentare i pensieri o il comportamento dell'individuo. La presenza di voci che commentano o conversano tra loro è considerata sufficiente da sola per la diagnosi di schizofrenia.

Eloquio Disorganizzato: Frammentazione del Pensiero
L'eloquio disorganizzato riflette un disturbo nella forma del pensiero e nel modo in cui esso viene organizzato ed espresso verbalmente. Si manifesta attraverso:
- Deragliamento (o allentamento dei nessi associativi): Il soggetto perde il filo del discorso, passando da un argomento all'altro senza connessioni logiche apparenti.
- Tangenzialità: Le risposte alle domande sono collegate in modo obliquo o completamente scollegate.
- Fuga o rallentamento delle idee: Il flusso del pensiero è accelerato o rallentato in modo anomalo.
- Incoerenza: Il discorso è così disorganizzato da risultare quasi incomprensibile, simile a un "insalata di parole".
Sebbene raramente, l'eloquio può diventare completamente incomprensibile.
Comportamento Grossolanamente Disorganizzato o Catatonico
Questo sintomo si riferisce a un comportamento che manca di uno scopo chiaro o che è eccessivamente disorganizzato.
- Comportamento disorganizzato: Può manifestarsi come agitazione non provocata da stimoli esterni (urla, imprecazioni), stupidità infantile, o un aspetto trasandato e un'igiene personale scadente.
- Comportamento catatonico: Caratterizzato da una marcata riduzione delle reazioni agli stimoli ambientali, che può variare dall'arresto motorio (catalessia, stupor) a un'eccessiva attività motoria senza scopo (eccitamento catatonico). Include anche negativismo estremo, resistenza ai comandi, postura rigida, mutismo, movimenti strani, manierismi, smorfie, ecolalia (ripetizione di parole altrui) ed ecoprassia (ripetizione di movimenti altrui).
Sintomi Negativi: Perdita di Funzioni Normali
I sintomi negativi si manifestano con una riduzione o una perdita delle normali funzioni psichiche e comportamentali. Hanno conseguenze significative sul funzionamento sociale, lavorativo e relazionale dell'individuo.
- Appiattimento dell'affettività: Diminuzione della varietà e dell'intensità delle espressioni emotive. Si manifesta con un viso immobile e poco espressivo, scarso contatto dello sguardo, riduzione dei gesti e delle espressioni corporee.
- Alogia: Povertà di linguaggio, caratterizzata da diminuita fluidità e produttività. Le risposte sono brevi, vaghe e poco elaborate, dando l'impressione di un vuoto interiore. Questo non è dovuto a una volontà di non parlare, ma a una difficoltà intrinseca.
- Abulia (o Avolizione): Mancanza di motivazione e ridotto desiderio di iniziare o proseguire attività finalizzate. Questo porta a una scarsa iniziativa e a una diminuzione degli obiettivi.
- Anedonia: Mancanza di interesse o piacere nelle attività che prima erano gradite.
- Asocialità: Mancanza di interesse nelle relazioni umane e tendenza all'isolamento sociale.
È importante notare che i sintomi negativi possono essere confusi con effetti collaterali di farmaci, demoralizzazione, bassa stimolazione ambientale o disturbi dell'umore.
Deficit Cognitivi: Compromissione delle Funzioni Mentali
Spesso si osservano segni di disfunzione cognitiva, che influenzano la capacità dell'individuo di pensare chiaramente, risolvere problemi e funzionare nella vita quotidiana. Questi deficit includono:
- Compromissione dell'attenzione e della concentrazione.
- Difficoltà nella memoria di lavoro e nella memoria a lungo termine.
- Ridotta velocità di elaborazione delle informazioni.
- Difficoltà nel pensiero astratto e nella risoluzione dei problemi.
- Comprensione limitata delle interazioni sociali.
La gravità di questi deficit cognitivi è un fattore determinante nell'invalidità complessiva associata alla schizofrenia.
Schizofrenia e deficit cognitivo: impatto su vita e lavoro
Criteri Diagnostici e Durata della Malattia
La diagnosi di schizofrenia non si basa su un singolo sintomo, ma su una combinazione di criteri diagnostici stabiliti. Secondo il Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM), uno dei criteri fondamentali (Criterio A) richiede la presenza di almeno due dei sintomi caratteristici (deliri, allucinazioni, eloquio disorganizzato, comportamento grossolanamente disorganizzato o catatonico, sintomi negativi) per la maggior parte del tempo in un periodo di almeno un mese. Tuttavia, se i deliri sono bizzarri o le allucinazioni sono di tipo "critico" (due o più voci che conversano o commentano), è sufficiente la presenza di un solo sintomo.
Un altro criterio essenziale (Criterio B) è la marcata disfunzione sociale o lavorativa, dove il livello di funzionamento in aree come il lavoro, le relazioni interpersonali o la cura di sé è significativamente ridotto rispetto al livello precedente la malattia. Nel caso di esordio nell'infanzia o nell'adolescenza, questo si manifesta con l'incapacità di raggiungere il livello di funzionamento atteso per l'età.
I segni del disturbo devono persistere per un periodo continuativo di almeno 6 mesi (Criterio C), includendo almeno un mese di sintomi attivi (Criterio A) o meno se trattati con successo. Durante questo periodo, possono essere presenti sintomi prodromici (sintomi positivi attenuati o sintomi negativi) o residui (sintomi che persistono dopo la fase attiva della malattia).
Nel caso di individui con una storia di Disturbo Autistico o di altro Disturbo Pervasivo dello Sviluppo, la diagnosi di schizofrenia viene posta solo se sono presenti deliri o allucinazioni per almeno un mese.
Fasi della Malattia e Decorso
La schizofrenia è una malattia cronica che può progredire attraverso diverse fasi, sebbene la durata e le caratteristiche di queste possano variare considerevolmente.
- Fase Premorbosa: In questa fase iniziale, i pazienti possono non manifestare sintomi evidenti o presentare una lieve disorganizzazione cognitiva, anedonia (mancanza di interesse e piacere), e altri deficit generali di gestione. Questi tratti possono essere sottili e riconosciuti solo a posteriori, oppure più evidenti, con compromissione del funzionamento sociale, scolastico e professionale.
- Fase Prodromica: Durante questa fase, emergono sintomi subclinici come ritiro sociale, isolamento, irritabilità, sospettosità, pensieri insoliti e percezioni distorte. L'esordio della psicosi (deliri e allucinazioni) può essere acuto (giorni o settimane) o lento e insidioso (anni). Tuttavia, solo una frazione di coloro che presentano sintomi subclinici (20-40%) progredisce verso la schizofrenia completa.
- Fase Centrale (o Acuta): I sintomi sono attivi e spesso peggiori. I periodi sintomatici possono essere episodici (con esacerbazioni e remissioni) o continui. In questa fase, i deficit funzionali tendono a peggiorare.
- Fase Tardiva (o Residua): Lo schema di presentazione dei sintomi può stabilizzarsi, ma con notevole variabilità. L'invalidità può stabilizzarsi, peggiorare o addirittura diminuire. In questa fase, i sintomi negativi e i deficit cognitivi possono essere più evidenti.
Il decorso della schizofrenia è altamente variabile. Alcuni individui sperimentano fasi di maggiore gravità alternate a periodi di remissione, mentre altri rimangono in uno stato di cronicità. In alcuni casi, si osserva un progressivo peggioramento con grave disabilità.
Fattori di Rischio ed Eziologia: Un Approccio Multifattoriale
La causa specifica della schizofrenia è ancora sconosciuta, ma la ricerca suggerisce un'interazione complessa tra fattori genetici, biologici e ambientali.
Componente Genetica e Vulnerabilità
Esiste una forte componente genetica nella schizofrenia. Gli individui con un parente di primo grado affetto da schizofrenia hanno una probabilità da 5 a 11 volte maggiore di sviluppare il disturbo rispetto alla popolazione generale. Nei gemelli monozigoti, la concordanza (il rischio che l'altro gemello sia affetto) varia tra il 30% e il 50%, e in alcuni studi fino al 79%. La ricerca ha identificato numerosi geni associati a un aumentato rischio, spesso coinvolti nella trasmissione sinaptica.
Si ipotizza che la schizofrenia sia associata a una vulnerabilità del neurosviluppo, che può essere influenzata da fattori prenatali, perinatali e postnatali.
Fattori di Rischio Familiari, Prenatali e Perinatali:
- Qualsiasi psicopatologia materna o paterna (la psicosi materna è un fattore di rischio molto forte).
- Stress materno, rottura prematura delle membrane, polidramnios, malformazioni congenite.
- Età materna giovane (<20 anni) o più avanzata (30-34 anni).
- Età paterna giovane (<20 anni) o avanzata (>35 anni).
- Multiparità materna (≥ 3 gravidanze).
- Ipertensione materna, infezioni materne (incluso herpes simplex 2).
- Assistenza prenatale subottimale, carestia o malnutrizione durante la gravidanza.
- Nascita in inverno o inizio primavera (nell'emisfero settentrionale).
- Ipossia perinatale e altre complicazioni ostetriche.
- Basso peso alla nascita (<3 kg), bassa statura alla nascita (<49 cm) o piccolo per l'età gestazionale.
Fattori Protettivi:
- Età materna tra 20-24 o 25-29 anni.
- Nulliparità materna.
- Peso alla nascita ≥ 3,5 kg.
Fattori Ambientali e Stress
I fattori ambientali, in particolare lo stress, possono agire come fattori scatenanti o esacerbanti in individui geneticamente predisposti.
- Uso di sostanze: L'uso di sostanze stupefacenti, in particolare la cannabis, è associato a un aumento del rischio di esordio o recidiva dei sintomi psicotici.
- Stress sociali: Eventi di vita stressanti come la perdita del lavoro, l'allontanamento da casa per studiare, la fine di una relazione sentimentale o l'arruolamento nelle forze armate possono contribuire.
È importante sottolineare che questi fattori stressanti non sono sufficienti da soli a provocare il disturbo, ma interagiscono con la vulnerabilità preesistente. Non esistono prove che la schizofrenia sia causata da scarse attenzioni genitoriali.
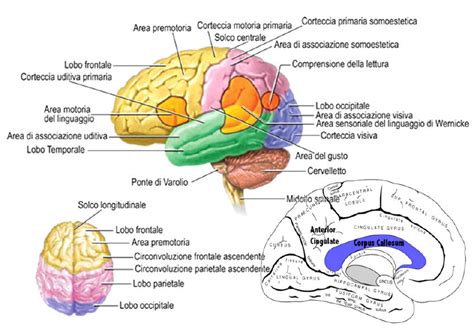
Alterazioni Cerebrali e Neurotrasmettitori
Studi di neuroimaging hanno evidenziato alterazioni nella struttura e nella funzione cerebrale nei pazienti con schizofrenia. Queste includono:
- Alterazioni strutturali: Aumento del volume dei ventricoli cerebrali, assottigliamento della corteccia cerebrale, riduzione del volume dell'ippocampo anteriore e di altre regioni cerebrali. Si osserva una riduzione della densità neurale e della grandezza dei corpi neuronali in aree specifiche come la corteccia prefrontale (BA 47).
- Anomalie funzionali: Disfunzioni in specifiche regioni cerebrali, come la corteccia prefrontale.
- Neurochimica: Si riscontra un'alterata attività dei neurotrasmettitori, in particolare a livello dopaminergico e glutammatergico.
Anomalie nei Movimenti Oculari
Test neurobiologici hanno rivelato che i pazienti schizofrenici manifestano più frequentemente anomalie nei movimenti oculari di inseguimento (ad esempio, difficoltà nel seguire una traccia visiva) rispetto alla popolazione generale. Queste anomalie possono essere presenti anche nei familiari di primo grado, suggerendo una componente ereditaria della vulnerabilità.
Sottotipi Clinici: Una Classificazione Storica e Attuale
Storicamente, sono stati proposti diversi sottotipi di schizofrenia per classificare la malattia in base ai sintomi predominanti. Sebbene il DSM-IV li menzionasse, la loro utilità clinica è stata dibattuta e la classificazione attuale si concentra maggiormente sulla presenza di sintomi positivi, negativi e cognitivi.
- Tipo Paranoide: Caratterizzato dalla presenza di deliri di persecuzione o grandiosità, spesso organizzati attorno a un tema coerente. Il funzionamento cognitivo e affettivo tende ad essere relativamente conservato, e le allucinazioni uditive sono comuni. Questo tipo è generalmente considerato il meno grave.
- Tipo Disorganizzato (o Ebephrenico): Marcato da linguaggio disorganizzato, affettività piatta o inadeguata alle situazioni, e comportamenti bizzarri o eccentrici. Spesso associato a una personalità povera da vari punti di vista e a remissioni rare. Considerato il più grave.
- Tipo Catatonico: Definito dalla presenza di almeno due sintomi tra arresto motorio (catalessia, stupor), agitazione motoria senza scopo, negativismo estremo, mutismo, posture rigide, movimenti strani, manierismi, smorfie, ecolalia o ecoprassia.
- Tipo Indifferenziato: Presenta sintomi positivi o negativi della schizofrenia, ma non soddisfa i criteri specifici per i sottotipi paranoide, disorganizzato o catatonico.
- Disturbo Schizoaffettivo: Sebbene non sia un sottotipo di schizofrenia, è una diagnosi correlata che include episodi di umore (depressione o mania) che si verificano contemporaneamente ai sintomi della schizofrenia, ma con periodi in cui sono presenti anche deliri o allucinazioni in assenza di un disturbo dell'umore manifesto.
Comorbilità: La Presenza di Altre Patologie
La schizofrenia spesso coesiste con altri disturbi mentali e medici, una condizione nota come comorbilità.
- Disturbi di personalità: Disturbi Schizotipico, Schizoide e Paranoide di personalità possono talvolta precedere l'esordio della schizofrenia, suggerendo una potenziale vulnerabilità condivisa.
- Disturbi d'ansia e dell'umore: Ansia, fobie, depressione e disturbo bipolare sono comuni nella schizofrenia.
- Disturbi correlati alle sostanze: La dipendenza da nicotina è estremamente elevata (80-90% dei pazienti), e l'uso di altre sostanze, come la cannabis, può peggiorare i sintomi.
- Disturbo Ossessivo-Compulsivo (DOC) e Disturbo di Panico: La prevalenza di questi disturbi è significativamente più alta nei pazienti con schizofrenia rispetto alla popolazione generale.
Prognosi e Decorso a Lungo Termine
La prognosi della schizofrenia è variabile e dipende da numerosi fattori.
- Esordio precoce: Individui con un esordio più precoce della malattia (specialmente nell'infanzia o adolescenza) tendono ad avere una prognosi peggiore. Sono più spesso maschi, precedentemente poco adattati, con basso livello di istruzione, alterazioni cerebrali più evidenti, sintomi negativi e deficit cognitivi più gravi.
- Esordio tardivo: Pazienti con esordio più tardivo (dai 35 anni in poi) hanno generalmente una prognosi più favorevole. Sono più spesso femmine, presentano alterazioni cerebrali e deficit cognitivi meno gravi, una migliore storia lavorativa e relazionale. Clinicamente, tendono a presentare deliri paranoidi e allucinazioni, con sintomi negativi meno frequenti.
La schizofrenia cronica, se non trattata, può avere un esito grave e non reversibile, compromettendo l'intera organizzazione della personalità. Tuttavia, con interventi tempestivi e appropriati, molti individui possono raggiungere un buon livello di funzionamento.
Trattamento e Gestione
Il trattamento della schizofrenia è multifattoriale e mira a gestire i sintomi, migliorare il funzionamento e prevenire le ricadute.
- Terapia Farmacologica: I farmaci antipsicotici sono la pietra angolare del trattamento, aiutando a ridurre i sintomi positivi come deliri e allucinazioni. La risposta alla terapia farmacologica può essere buona anche a basse dosi in alcuni pazienti.
- Psicoterapia: La terapia cognitivo-comportamentale (CBT) e altre forme di psicoterapia possono aiutare i pazienti a gestire i sintomi, sviluppare strategie di coping e migliorare le abilità sociali.
- Riabilitazione Psicosociale: Programmi di riabilitazione mirano a migliorare le abilità di vita quotidiana, le capacità lavorative e le relazioni interpersonali. Supporto sociale, educazione familiare e gestione della comunità sono cruciali.
La diagnosi precoce e l'intervento tempestivo migliorano significativamente il funzionamento a lungo termine e riducono il rischio di disabilità.
Ricerca Avanzata: Nuove Frontiere nella Diagnosi
Recenti ricerche stanno esplorando nuove vie per la diagnosi precoce e la comprensione della schizofrenia. Uno studio pubblicato su Nature ha identificato marcatori biologici nei tessuti facciali che potrebbero essere collegati alla schizofrenia. L'idea di un legame tra le strutture facciali e il sistema nervoso centrale deriva dal fatto che entrambi i tessuti condividono la stessa origine cellulare durante lo sviluppo embrionale. Queste scoperte, sebbene preliminari, aprono scenari promettenti per identificare precocemente il rischio di sviluppare il disturbo, non come sostituto del lavoro clinico tradizionale, ma come strumento aggiuntivo.
Sfide e Prospettive Future
La schizofrenia rimane una delle sfide più complesse della psichiatria moderna. La stigmatizzazione associata alla malattia continua a rappresentare un ostacolo significativo per i pazienti e le loro famiglie. La ricerca futura si concentrerà sulla comprensione più approfondita delle interazioni genetiche-ambientali, sullo sviluppo di terapie più mirate e personalizzate e sul miglioramento dell'accesso alle cure per tutti i pazienti. La collaborazione internazionale e l'innovazione tecnologica saranno fondamentali per affrontare questa grave condizione e migliorare la qualità della vita delle persone affette da schizofrenia.
tags: #viso #degli #schizofrenici