La disfagia, ovvero la difficoltà nella deglutizione, è una condizione che può avere un impatto profondo sulla qualità della vita di un individuo, compromettendo l'alimentazione, l'idratazione e il benessere generale. La sua prevalenza è significativa, specialmente tra le popolazioni più vulnerabili. Riconoscere precocemente i sintomi e procedere con una valutazione accurata è fondamentale per prevenire complicanze gravi e implementare strategie terapeutiche efficaci. In questo contesto, i test psicomotori e gli strumenti di screening giocano un ruolo cruciale nell'avviare un percorso diagnostico corretto e le successive misure preventive necessarie.

La Disfagia: Definizione, Cause e Sintomi
La disfagia è una sensazione di deglutizione difficoltosa. Questa condizione dipende dall'ostacolato transito dei liquidi, dei solidi o di entrambi dalla faringe allo stomaco. I pazienti possono riferire difficoltà ad iniziare la deglutizione, oppure rigurgito e tosse conseguenti. La disfagia non è una patologia a sé stante, ma un sintomo che può manifestarsi in diverse condizioni cliniche. Tra queste, le patologie neurodegenerative come il Parkinson (con difficoltà riscontrate nel 50-90% dei pazienti), le patologie cerebrovascolari (come l'ictus, che colpisce il 40-80% dei pazienti), la sclerosi multipla (33-43%), i traumi cranici, e le patologie oncologiche del distretto testa-collo.
Inoltre, l'invecchiamento è considerato un fattore di rischio indipendente per lo sviluppo della disfagia. Si stima che circa il 13% della popolazione generale dopo i 65 anni soffra di disfagia orofaringea, una percentuale che sale drasticamente tra gli anziani istituzionalizzati, superando il 70%. Questo dato sottolinea l'importanza di avere a disposizione strumenti di screening efficaci per identificare tempestivamente i soggetti a rischio.
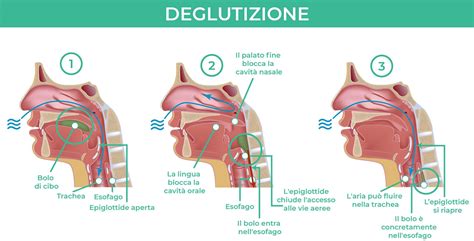
I disturbi della deglutizione possono interessare diverse fasi del processo deglutitorio:
- Fase Orale: Coinvolge la preparazione del bolo alimentare, la masticazione e il suo spostamento verso la faringe. Difficoltà in questa fase possono derivare da una ridotta mobilità linguale o da problemi nella formazione del bolo.
- Fase Faringea: In questa fase, il bolo viene trasportato attraverso la faringe, con il coinvolgimento di complessi meccanismi di protezione delle vie aeree. La debolezza dei muscoli faringei o alterazioni dei riflessi possono portare a disfagia faringea.
- Fase Esofagea: Riguarda il transito del bolo attraverso l'esofago verso lo stomaco. Problemi in questa fase sono meno comuni in relazione ai test psicomotori, ma possono manifestarsi con sensazione di cibo bloccato in gola.
I sintomi della disfagia possono variare ampiamente, includendo:
- Difficoltà a iniziare la deglutizione.
- Sensazione di cibo bloccato in gola.
- Tosse durante o dopo i pasti.
- Rigurgito nasale.
- Voce gorgogliante o "umida".
- Dolore durante la deglutizione.
- Perdita di peso involontaria.
- Frequenti episodi di polmonite.
Riconoscere la disfagia
Strumenti di Screening per la Disfagia: L'Eating Assessment Tool-10 (EAT-10)
Lo screening precoce della disfagia è fondamentale per intervenire nei gruppi ad alto rischio, riducendo efficacemente la disidratazione, la malnutrizione e la polmonite ab ingestis. Tra gli strumenti di screening più utilizzati a livello globale, spicca l'Eating Assessment Tool-10 (EAT-10).
Sviluppato nel 2008, l'EAT-10 è una scala di autovalutazione composta da 10 item, progettata per identificare in modo rapido e semplice le persone ad alto rischio di disturbi della deglutizione. I pazienti completano il questionario in un breve periodo di tempo, fornendo informazioni sulla loro percezione delle difficoltà deglutitorie. Questo strumento non richiede una formazione specifica per essere somministrato, rendendolo accessibile e pratico per l'uso nella pratica clinica quotidiana.
Una metanalisi di 7 studi, condotti tra il 2008 e il 2022 e includendo 1.064 soggetti maggiorenni senza alterazioni cognitive, ha analizzato l'accuratezza diagnostica dell'EAT-10. I risultati hanno evidenziato una sensibilità di circa l'80% nel identificare pazienti a rischio di sviluppare disfagia.
Tuttavia, il "cut-off" (punteggio soglia) migliore per discriminare correttamente i pazienti a rischio è ancora oggetto di dibattito. Diversi studi hanno utilizzato valori di cut-off differenti. La metanalisi ha confrontato un cut-off di 2 con un cut-off di 3. Sebbene un cut-off pari a 2 sia più sensibile rispetto a un cut-off di 3 (superiore del 4%), la specificità (la capacità di escludere correttamente i pazienti non affetti dalla patologia) di un cut-off pari a 2 è significativamente inferiore rispetto a un cut-off di 3 (inferiore del 23%).
È importante considerare che fattori culturali possono influenzare l'applicazione clinica dell'EAT-10. Studi condotti in nazioni differenti e in lingue diverse hanno mostrato variazioni nei punteggi medi ottenuti. Ad esempio, la versione ebraica ha registrato un punteggio medio superiore rispetto a quella anglofona, ma inferiore rispetto a quella italiana, spagnola, svedese e soprattutto giapponese. Queste differenze potrebbero essere correlate a una diversa interpretazione delle domande.
Nonostante alcuni difetti di validità strutturale, l'EAT-10 si conferma uno strumento utile quando si sospettano problemi deglutitori. La sua alta sensibilità, facilità e rapidità di somministrazione lo rendono un valido ausilio per il professionista sanitario nell'individuare pazienti da indirizzare verso esami strumentali più approfonditi.
Valutazione Clinica e Screening al Letto del Paziente
Il percorso diagnostico della disfagia inizia sempre con una valutazione clinica approfondita. Un'anamnesi accurata è il primo e fondamentale passo, permettendo di raccogliere informazioni preziose sulla storia clinica del paziente, sulle sue abitudini alimentari e sui sintomi specifici che sperimenta. Indagare la presenza di patologie pregresse (ictus, Parkinson, traumi cranici) e raccogliere dettagli sui sintomi (frequenza, durata, circostanze di insorgenza) è cruciale per orientare la diagnosi.
L'esame clinico-neurologico consente di valutare la funzionalità dei nervi cranici coinvolti nella deglutizione e la presenza di eventuali deficit neurologici. La valutazione dei riflessi, come il riflesso faringeo e il riflesso della tosse, è fondamentale per distinguere tra risposte normali e patologiche.
Lo screening della deglutizione al letto del paziente è un processo rapido e semplice volto a identificare i pazienti a rischio. Esistono diversi protocolli, tra cui:
- Timed Water Swallow Test (TWST): Valuta la velocità di deglutizione di una quantità predefinita di acqua (solitamente 100 ml) in un sorso unico. La presenza di tosse, rigurgito o voce gorgogliante durante o dopo la deglutizione può indicare problemi.
- Volume Viscosity Swallow Test (V-VST): Valuta la capacità di deglutire liquidi di diversa densità e volume, osservando eventuali difficoltà.
- Toronto Bedside Swallowing Screening Test (TBSS-T): Include una serie di prove che valutano diversi aspetti della deglutizione, come la voce, la tosse e la sensibilità orale.
Un esempio di test al letto del paziente, descritto in modo generale, prevede:
- Valutazione preliminare: Assicurarsi che il paziente sia sveglio e non presenti dispnea.
- Somministrazione di 5 ml di acqua: Offrire al paziente 5 ml di acqua a temperatura ambiente con un cucchiaino, chiedendo di deglutire. Verificare la presenza di tosse severa o voce gorgogliante. In caso di questi sintomi, il test viene interrotto e classificato come disfagia severa (grado 4).
- Somministrazione da bicchiere: Se il paziente deglutisce senza problemi, si procede offrendo acqua direttamente da un bicchiere. Dopo alcuni secondi, si valuta la qualità della voce.
- Classificazione:
- Voce hoarse/gorgogliante e tosse: disfagia moderata (grado 3).
- Solo voce hoarse/gorgogliante: disfagia lieve (grado 2).
- Se il test è negativo, si può ripetere con una maggiore quantità d'acqua (ad esempio, 50 ml), valutando episodi di ristagno faringeo, tosse o gorgoglio nei minuti successivi.
Questi test di screening forniscono indicazioni preziose sulla necessità di approfondire la diagnosi con esami strumentali, soprattutto quando la valutazione clinica non è conclusiva o si sospetta la presenza di aspirazione.
Esami Strumentali per la Diagnosi di Disfagia
Quando lo screening iniziale indica la presenza di disfagia, o quando si necessita di una valutazione più dettagliata, si ricorre a esami strumentali. I metodi considerati il "gold standard" per la diagnosi di disfagia sono la Videofluoroscopia (VFSS) e la Valutazione Endoscopica della Deglutizione (FEES). Entrambi sono metodi di imaging con elevata capacità di valutazione dei movimenti della deglutizione, dei relativi riflessi, del percorso della saliva e del suo eventuale ristagno. Tuttavia, a causa dei costi e del tempo necessario, è difficile valutarli in ogni paziente a rischio.
FibroEndoscopic Evaluation of Swallowing (FEES)
La FEES è una procedura endoscopica che permette di visualizzare direttamente le strutture anatomiche coinvolte nella deglutizione e di valutarne la funzionalità durante l'atto deglutitorio. È considerata un atto medico che deve essere eseguito da professionisti qualificati, come otorinolaringoiatri e foniatri.
Strumentazione e Tecnica:La FEES si avvale di un fibroscopio flessibile, un sottile strumento dotato di fibre ottiche, che viene introdotto attraverso la via di accesso transnasale (più comune) o transorale. I fibroscopi flessibili utilizzati hanno diametri variabili (tra 3.2 e 4.2 mm) e sono dotati di un sistema di illuminazione a fibre ottiche e una telecamera ad alta risoluzione per immagini dettagliate. Alcuni strumenti includono zoom ottico per una migliore visualizzazione.
Preparazione del Paziente:Prima dell'esame, è fondamentale preparare il paziente spiegando la procedura e rassicurandolo. L'anestesia locale (utilizzando spray o batuffoli di cotone imbevuti di lidocaina o tetracaina) viene somministrata per ridurre il fastidio. La lubrificazione del fibroscopio facilita l'introduzione. Il paziente viene posizionato seduto, con la testa leggermente flessa.
Procedura:Durante la FEES, il professionista osserva le strutture della faringe e della laringe prima e dopo la deglutizione di varie consistenze di cibo e liquidi (colorati con colorante alimentare blu o verdi per una migliore visualizzazione). Si valutano la penetrazione di cibo o liquidi nelle vie aeree, l'aspirazione, l'efficacia della pulizia faringea e la chiusura laringea.
Vantaggi della FEES:Grazie alla sua minore invasività rispetto alla VFSS, alla possibilità di essere eseguita al letto del paziente e alla mancanza di esposizione a radiazioni, la FEES rappresenta un'opzione diagnostica preziosa, soprattutto per pazienti fragili, anziani o non collaboranti. È un importante supporto per otorinolaringoiatri e logopedisti.

Videofluoroscopia (VFSS)
La Videofluoroscopia, nota anche come Studio Baritato della Deglutizione, utilizza raggi X per visualizzare il processo deglutitorio in tempo reale. Il paziente deglutisce un mezzo di contrasto (solitamente bario) in diverse consistenze (liquido, semiliquido, solido). Le immagini fluoroscopiche vengono registrate e analizzate per valutare la biomeccanica della deglutizione, identificare anomalie nel transito del bolo, valutare la chiusura delle vie aeree e la funzionalità delle strutture orofaringee.
Vantaggi della VFSS:La VFSS offre una visione completa di tutte le fasi della deglutizione, inclusa la fase esofagea. È particolarmente utile per quantificare la gravità dell'aspirazione e per valutare l'efficacia di interventi terapeutici specifici.
Limitazioni della VFSS:Richiede l'esposizione a radiazioni ionizzanti e la presenza di attrezzature specializzate, rendendola meno accessibile e più costosa rispetto alla FEES.
La Nestlé Health Science e il Ruolo della Nutrizione
La salute delle persone attraverso l'alimentazione è un obiettivo primario per organizzazioni come Nestlé Health Science. Fondata su decenni di innovazione e dedizione, questa realtà è composta da persone appassionate dal potere della nutrizione. L'obiettivo è fare in modo che l'alimentazione conduca le persone a vivere una vita migliore. Questo si concretizza attraverso la costruzione di nuove partnership, investimenti in società con obiettivi simili e l'acquisizione di aziende che completano il portafoglio globale, rafforzando la passione verso il ruolo dell'alimentazione per una vita più sana. La comprensione e la gestione della disfagia sono parte integrante di questo approccio, poiché una deglutizione compromessa impatta direttamente sull'apporto nutrizionale e sull'idratazione.
L'Importanza dell'Approccio Multidisciplinare e del Coinvolgimento del Paziente
Affrontare la disfagia richiede un approccio multidisciplinare che coinvolga medici (otorinolaringoiatri, neurologi, gastroenterologi), logopedisti, dietologi e infermieri. La collaborazione tra questi professionisti è essenziale per una diagnosi accurata e per la definizione di un piano di trattamento personalizzato.
Il coinvolgimento attivo del paziente nella valutazione e nella gestione della disfagia è un elemento chiave per un trattamento efficace e per la prevenzione delle complicanze. L'educazione del paziente riguardo alle cause, ai sintomi e alle possibili complicanze del disturbo della deglutizione lo aiuta a riconoscere precocemente i segnali di rischio e a collaborare in modo più efficace con il team di cura.
Il paziente deve essere informato sulle modalità di valutazione (FEES, VFSS) e sulle finalità degli esami, riducendo l'ansia e favorendo una maggiore partecipazione. Inoltre, deve essere istruito su come eseguire correttamente gli esercizi di riabilitazione proposti e su come modificare la consistenza degli alimenti per ridurre il rischio di aspirazione.
Una comunicazione aperta e costante con il team di cura è fondamentale: il paziente deve sentirsi libero di descrivere con precisione i sintomi, il grado di difficoltà nella deglutizione di cibi o liquidi di diversa consistenza, e qualsiasi cambiamento rispetto alla situazione abituale. Questa capacità di comunicare efficacemente consente al team di personalizzare il trattamento e di intervenire tempestivamente in caso di peggioramento del disturbo.
L'aderenza al trattamento, che include l'esecuzione regolare degli esercizi di riabilitazione, l'adozione delle modifiche alimentari suggerite e la partecipazione attiva alle visite di controllo, permette di monitorare il grado di miglioramento della deglutizione e di intervenire prontamente. Il follow-up regolare, sia in ambulatorio sia tramite contatti telefonici o telemedicina, consente di valutare l'efficacia delle strategie adottate e di apportare eventuali modifiche al piano terapeutico.
I professionisti sanitari, come gli infermieri, svolgono un ruolo cruciale nell'identificare i pazienti a rischio, nel supportare la loro educazione e nel garantire l'aderenza ai piani terapeutici. La formazione continua, come quella ECM (Educazione Continua in Medicina), è fondamentale per rimanere aggiornati sulle migliori pratiche e sugli strumenti diagnostici più efficaci.
In conclusione, i test psicomotori e gli strumenti di screening come l'EAT-10, uniti a una rigorosa valutazione clinica e a esami strumentali mirati come la FEES e la VFSS, rappresentano pilastri fondamentali nella diagnosi e nella gestione della disfagia. Un approccio multidisciplinare e un forte coinvolgimento del paziente sono essenziali per migliorare la qualità della vita di coloro che soffrono di questo complesso disturbo.
tags: #test #psicometrici #disfagia