La relazione tra l'assunzione di Inibitori Selettivi della Ricaptazione della Serotonina (SSRI) e la capacità di concentrazione, motivazione allo studio, e più in generale la "voglia di studiare", è un tema complesso e sfaccettato, che tocca aspetti neurochimici, psicologici e clinici. Sebbene gli SSRI siano ampiamente utilizzati per trattare disturbi depressivi e d'ansia, la loro efficacia e i loro effetti collaterali, specialmente quelli a lungo termine, sono oggetto di continuo dibattito scientifico e di esperienze individuali spesso contrastanti.
La Diagnosi Tradizionale e i Limiti degli SSRI
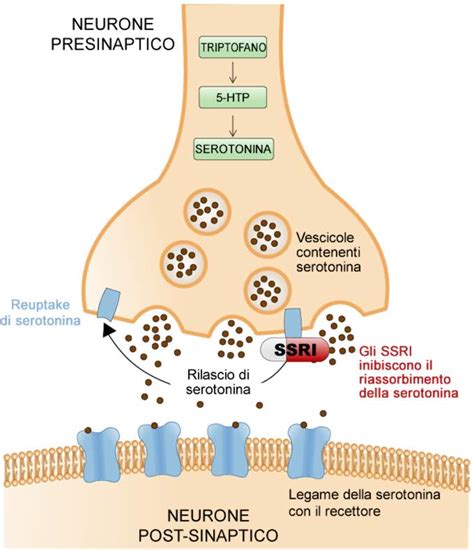
Attualmente, la diagnosi di disturbi come la depressione, il Disturbo Post-Traumatico da Stress (PTSD) e l'ansia si basa prevalentemente sull'identificazione di una serie di sintomi riportati dal paziente o tramite questionari. I medici stabiliscono una diagnosi basandosi su criteri prestabiliti, come quelli del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM). Successivamente, viene definita una terapia farmacologica, che spesso include l'uso di antidepressivi SSRI o SNRI (Inibitori della Ricaptazione della Serotonina-Noradrenalina). Questi farmaci mirano ad agire sui sistemi dei neurotrasmettitori serotonina e noradrenalina.
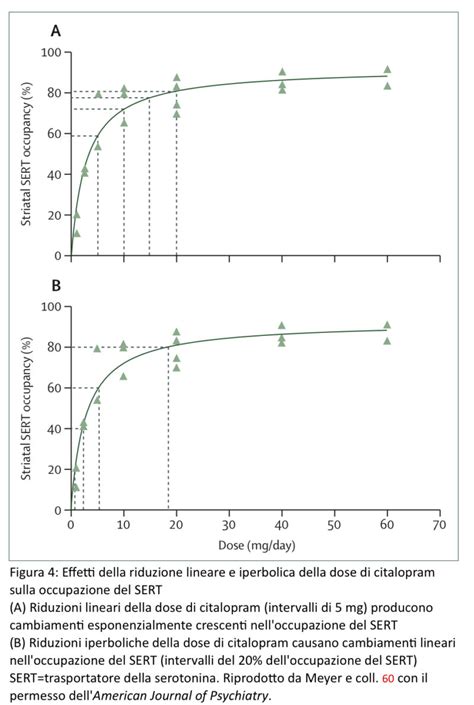
Tuttavia, un ampio dibattito scientifico circonda questi antidepressivi "di ultima generazione". Vengono messe in discussione la loro reale efficacia rispetto al placebo, i meccanismi d'azione basati sulla teoria del "chemical imbalance" (squilibrio chimico), la presenza di effetti collaterali anche gravi, e la sindrome d'astinenza che può manifestarsi all'interruzione della terapia. Una meta-analisi ha evidenziato che una percentuale significativa di pazienti che interrompono gli SSRI sperimenta forme di sindrome d'astinenza.
La Ricerca di Nuove Frontiere: Medicina di Precisione e Biomarker
La ricerca sui biomarker sta aprendo le porte all'era della medicina di precisione, un approccio personalizzato basato sulle alterazioni biochimiche specifiche di ciascun paziente. Questo vale anche per le malattie dello spettro depressivo. La prospettiva futura è quella di una diagnosi più accurata e di terapie mirate, in contrasto con l'attuale pratica di somministrare SSRI senza una verifica preliminare delle carenze biochimiche nel sangue del paziente, con la speranza che funzionino.
Si ipotizza che tra cinque anni la depressione potrà essere diagnosticata con un semplice esame del sangue. Questo permetterà di misurare livelli ematici di molecole come i neurosteroidi, alterati dallo stress e presenti nel sangue ma prodotti nel cervello. L'analisi di questi neurosteroidi, insieme a quella dei recettori a cui si legano e degli enzimi che li producono, può contribuire a creare una "biosignature", una firma biologica che consentirà di distinguere con precisione un paziente affetto da depressione da uno con PTSD, o di identificare casi di comorbilità.
Una volta definiti i fattori molecolari alterati, si potranno somministrare farmaci progettati per normalizzare questi parametri in modo mirato. Questo approccio di medicina di precisione si discosta dall'attuale utilizzo degli SSRI, spesso prescritti senza la certezza della loro efficacia per quel singolo paziente.
SSRI e la Studio: Esperienze Cliniche e Sfide
Le esperienze cliniche degli studenti di medicina, come quella descritta nel materiale fornito, illustrano la complessità del rapporto tra antidepressivi e capacità di studio. Un giovane studente, inizialmente diagnosticato con disturbo depressivo maggiore e trattato con Prozac (fluoxetina), non riscontra miglioramenti significativi. Successivamente, con una diagnosi di distimia e il passaggio a Seropram (citalopram), sperimenta un'iniziale "irrefrenabile energia" e una "vitalità riscoperta", con colori più vividi e una giornata non più percepita come "inutile noia".
Tuttavia, dopo alcuni mesi, l'umore si stabilizza in un "limbo" né cupo né felice. La spossatezza, la difficoltà a studiare e la facile distraibilità persistono, sollevando dubbi sull'efficacia del Seropram nel lungo termine. Il medico considera il passaggio a un SNRI come Efexor (venlafaxina) per sfruttare il suo profilo potenzialmente più attivante rispetto al Prozac.
La ricerca di un'alternativa efficace porta all'introduzione di Brintellix (vortioxetina), inizialmente promettente nel fornire un senso di vitalità. Tuttavia, l'aumento del dosaggio si rivela "devastante", causando nausea e vomito, e portando a una profonda debolezza e demotivazione. La sensazione di essere "sospeso in un limbo", di "monotonia", di un "eeg piatto" e di una quotidianità "routinaria e patetica", emerge come un'esperienza ricorrente.
La Questione della Sessualità e la Sindrome Post-SSRI (PSSD)
Un aspetto cruciale e spesso sottovalutato degli SSRI riguarda le disfunzioni sessuali. Circa il 30% dei pazienti che assumono SSRI lamenta una riduzione del desiderio sessuale, ritardo dell'eiaculazione, impotenza o anorgasmia. La Sindrome Post-SSRI (PSSD) è una condizione in cui questi sintomi persistono anche dopo l'interruzione della terapia. Le segnalazioni di PSSD risalgono almeno al 1987, ma la sua piena consapevolezza da parte delle istituzioni e della comunità medica è un fenomeno più recente.
La PSSD si manifesta in modo eterogeneo, con sintomi che possono includere una marcata insensibilità genitale, disfunzione erettile, incapacità di raggiungere l'orgasmo, o una riduzione del piacere. In alcuni casi, la PSSD si accompagna a un appiattimento emotivo, anedonia e declino cognitivo, che possono essere confusi con la depressione sottostante o un effetto rebound.
La scarsa consapevolezza della PSSD tra i medici è un problema significativo, che porta a una sottovalutazione o negazione della sindrome da parte di alcuni professionisti. La ricerca sta cercando di comprendere i meccanismi alla base della PSSD, che potrebbero coinvolgere alterazioni dei neurosteroidi e della flora intestinale.
PSSD (Sindrome post ssri-snri)
Alternative Terapeutiche e Approcci Integrati
Di fronte alle difficoltà riscontrate con gli SSRI e SNRI, si esplorano diverse alternative terapeutiche. Tra queste, il Brintellix (vortioxetina) è stato introdotto con l'obiettivo di agire su più recettori della serotonina, con potenziali benefici sulla cognizione e la spossatezza. Altri farmaci menzionati includono Seroxat (paroxetina), Zoloft (sertralina), Wellbutrin (bupropione) e Anafranil (clomipramina), quest'ultimo un triciclico con un profilo d'azione più ampio.
La possibilità di associare stabilizzatori dell'umore, come il litio o il lamictal, emerge in casi di sospetto disturbo bipolare o ciclotimia, sebbene la paura di "etichette" diagnostiche e le preoccupazioni per gli effetti collaterali possano influenzare la compliance del paziente.
Parallelamente all'approccio farmacologico, la psicoterapia (psicoanalisi, psicoterapia dinamica, terapia cognitivo-comportamentale - TCC) viene considerata un valido supporto. La TCC, in particolare, mira a modificare i meccanismi di attivazione dell'ansia e può essere utile nel gestire la fobia scolastica o il blocco universitario.
Il Ruolo della Personalizzazione e della Pazienza
Le vicende cliniche narrate evidenziano l'importanza cruciale della personalizzazione del trattamento. Non esiste una risposta univoca agli antidepressivi, e ciò che funziona per un paziente può essere inefficace o addirittura dannoso per un altro. La comprensione dei meccanismi d'azione dei farmaci, la monitoraggio attento degli effetti collaterali e la comunicazione aperta tra paziente e medico sono fondamentali.
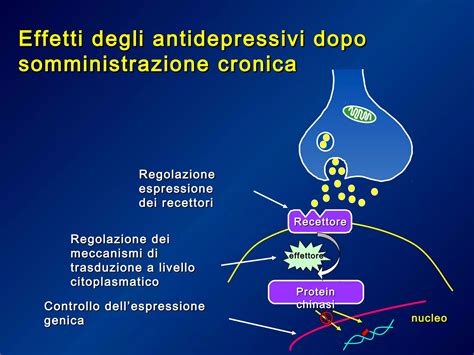
Un aspetto spesso trascurato è il "periodo di latenza" degli antidepressivi. Questi farmaci non agiscono immediatamente come gli antidolorifici o gli ansiolitici. Possono richiedere da due a sei settimane per produrre un miglioramento clinicamente significativo. Durante questo periodo iniziale, alcuni pazienti possono sperimentare un transitorio peggioramento dei sintomi, inclusa un'accresciuta ansia o, nei casi più gravi, un aumento del rischio di pensieri suicidari.
La pazienza e la costanza nel seguire la terapia, anche in assenza di miglioramenti immediati, sono pertanto essenziali. La ricerca di nuove frontiere nella diagnosi e nel trattamento, come quella basata sui biomarker, promette di rendere la medicina psichiatrica sempre più precisa e personalizzata, migliorando la qualità della vita dei pazienti e la loro capacità di affrontare sfide come lo studio e la vita quotidiana.
La Comorbilità e le Sue Implicazioni nello Studio
La comorbilità, ovvero la coesistenza di più disturbi psichiatrici nello stesso individuo, è un fattore da non sottovalutare. Depressione, ansia e PTSD si manifestano spesso insieme, con diversi gradi di sovrapposizione. Questa sovrapposizione può rendere più complessa la diagnosi e la scelta terapeutica, e può influenzare significativamente la capacità di concentrazione e la motivazione allo studio.
Ad esempio, un paziente che soffre di depressione e ansia contemporaneamente potrebbe sperimentare una spossatezza profonda e una preoccupazione costante che rendono estremamente difficile focalizzarsi sui compiti accademici. La difficoltà nel prendere decisioni, riferita da alcuni pazienti, può ulteriormente ostacolare la pianificazione dello studio e l'organizzazione del proprio percorso accademico.
L'Impatto sulla Sessualità e la Vita Sociale
Le disfunzioni sessuali indotte da SSRI e la PSSD possono avere un impatto devastante non solo sulla sfera intima, ma anche sulla vita sociale e sull'autostima. La sensazione di "disconnessione" tra stato mentale e funzione sessuale, l'insensibilità genitale e l'appiattimento emotivo possono portare a sentimenti di inadeguatezza, isolamento e solitudine.
Questi sentimenti possono esacerbarsi in un contesto universitario, dove le relazioni sociali e la vita affettiva giocano un ruolo importante. La difficoltà a partecipare pienamente alle esperienze sociali e relazionali può alimentare ulteriormente la demotivazione e la percezione di essere "fuori dal gioco della vita".
Verso un Approccio Olistico e Consapevole
La gestione dei disturbi psichiatrici e il loro impatto sulla capacità di studio richiedono un approccio olistico che integri farmacoterapia, psicoterapia e interventi sullo stile di vita. La consapevolezza dei potenziali effetti collaterali degli SSRI, inclusa la PSSD, è fondamentale per una scelta terapeutica informata.
La ricerca continua a esplorare nuovi farmaci e strategie terapeutiche, con l'obiettivo di massimizzare l'efficacia e minimizzare gli effetti avversi. La medicina di precisione, basata sull'identificazione di biomarker specifici, rappresenta una speranza concreta per una gestione più mirata e personalizzata dei disturbi psichiatrici, migliorando così le prospettive di recupero e il benessere generale dei pazienti, inclusa la loro capacità di perseguire obiettivi accademici e professionali. La collaborazione tra professionisti sanitari, ricercatori e pazienti è essenziale per affrontare queste complesse sfide e migliorare la comprensione e il trattamento di queste condizioni.