Il Disturbo Borderline di Personalità (DBP) è una condizione psicopatologica complessa che affascina e sfida sia chi ne soffre, sia chi opera nel campo della salute mentale. La sua natura sfuggente, caratterizzata da un’instabilità pervasiva dell’umore, delle relazioni interpersonali e dell’immagine di sé, lo rende un terreno fertile per la ricerca e l’approfondimento clinico. Fin dagli albori della sua concettualizzazione, gli psichiatri hanno lottato per definirne i confini, collocandolo in una zona d’ombra tra nevrosi e psicosi. Questo articolo si propone di esplorare le diverse prospettive sull'eziopatogenesi, le manifestazioni cliniche e gli approcci terapeutici del DBP, attingendo a un ricco corpus di conoscenze e teorie.
Un Percorso Storico e Concettuale
Il termine "borderline" emerse tra la fine degli anni '30 e l'inizio degli anni '40, coniato da psichiatri che incontravano pazienti con caratteristiche psicopatologiche atipiche, non pienamente riconducibili né alla schizofrenia né alle nevrosi classiche. Stern nel 1938 utilizzò per primo questo termine, seguito da Hock e Polatin nel 1949 con la coniazione di "schizofrenia pseudonevrotica". Dagli anni '50, il DBP iniziò a essere studiato come entità psicopatologica autonoma. Knight nel 1953 lo concettualizzò come un tipo di funzionamento dell'io intermedio tra lo psicotico e il nevrotico, mentre Kernberg nel 1975 lo associò all'organizzazione della personalità. La costruzione di categorie diagnostiche più precise deve molto a Grinker, che nel 1968 formulò i primi criteri nosografici, fino all'introduzione del DBP nel DSM-III e ai criteri diagnostici formulati da Gunderson e collaboratori, tuttora ampiamente utilizzati.

Eziopatogenesi: Un Mosaico di Fattori
L'eziopatogenesi del DBP è un argomento di dibattito e ricerca continua, con teorie che spaziano da fattori intrauterini a esperienze infantili, traumi, fattori genetici e ambientali.
La Prospettiva Reichiana e l'Insufficienza Intrauterina
Una visione innovativa, proposta dal Modello Reichiano, pone l'accento sul ruolo fondamentale dell'insufficienza intrauterina nello sviluppo del DBP. Secondo questa prospettiva, il dialogo e la relazione tra madre-utero e feto iniziano ben prima della nascita e costituiscono la base per la futura interazione della persona con il mondo. Uno scambio insufficiente durante questa fase primaria, connessa al tempo intrauterino, potrebbe creare una piattaforma per lo sviluppo del DBP. Chi vive questa condizione, descritta come avente una "bassa densità di energia" e una struttura "fioca, leggera, molto permeabile, instabile e variabile, spaventata profondamente e di facilissimo smarrimento", avrebbe come tema centrale un "blocco insoddisfatto intrauterino", ovvero un'insufficienza intrauterina. Questa può derivare da una gravidanza prolungata o da difficoltà durante la gestazione, determinando una difficoltà sul tema della separazione, un'oscillazione dovuta a confini labili e permeabili, e la tendenza a percepire l'altro come minaccioso. Il "frattale della minaccia della separazione", agendo nel vissuto intrauterino per un tempo eccessivamente lungo, impedirebbe al soggetto di sentire l'attaccamento duale come affidabile.
È cruciale distinguere l'insufficienza intrauterina da quella oro-labiale, che si verifica dopo il parto e determina un tratto orale insoddisfatto. A differenza del disturbo borderline, dove nei periodi di maggiore stress possono manifestarsi disturbi dissociativi, sintomatologia psicotica ed episodi paranoiaci di breve durata, chi presenta un tratto orale insoddisfatto non si dissocia. Il borderline, infatti, non si disorganizza nel lungo termine, ma solo in condizioni di abbassamento energetico che determinano uno scompenso. L'insufficienza intrauterina, sebbene centrale, è stata a lungo trascurata nella letteratura scientifica, in parte perché i borderline presentano "coperture genito-oculari" che permettono loro di recitare posizioni falliche e isteriche. Queste coperture, tuttavia, non sono prevalenti né pre-genitali; il tratto sottostante comporta due schemi relazionali: una sfida costante e provocatoria, con reazioni eccessive che talvolta permettono di "prendere il governo della relazione", oppure, se la copertura è isterica, un tema di seduzione e facilità sessuale. L'altro schema relazionale è caratterizzato dall'incapacità di mantenere una relazione strutturata a causa dell'insostenibilità della vicinanza emotiva e della contemporanea paura dell'abbandono.

Il disturbo borderline è quindi definito etiologicamente da un "insufficiente e insoddisfacente circuito Sé - Altro da Sé, per intervalli di tempo significativi nella relazione materno - fetale". Si sviluppa un rapporto ambivalente con l'oggetto che raccoglie proiezioni materne, con continui movimenti di avvicinamento e allontanamento, frequenti esplosioni per le interazioni insostenibili di campo energetico, alla ricerca di una distanza sostenibile. La persona borderline "può avvicinarsi ma non troppo, perché l’altro diventa minaccioso, […] può allontanarsi ma non troppo, per paura di essere abbandonato, di non riuscire a sopravvivere e a sostenere i sentimenti cronici di vuoto" e la percezione di una costante carenza.
L'insufficienza sottostante, unita all'insostenibilità della separazione e della prossimità, porta il borderline a porsi in modo aggressivo se l'altro si dimostra benevolo, mentre se viene escluso, attua una reazione a cortocircuito, andando incontro a intenso stress, abbassamento energetico, scompenso, eliminazione della copertura genito-oculare e, di conseguenza, all'emergere della condizione sottostante. La domanda implicita del borderline alla madre è di ricevere tutta l'energia mancante, una pretesa di risarcimento orale primario intrauterino. Tuttavia, la madre, angosciata, non può soddisfare appieno questa richiesta, portando il soggetto al rifiuto dei suoi bisogni e alla delusione.
L'Attaccamento Disorganizzato e la Disfunzione Riflessiva
Numerosi testi e ricerche attribuiscono l'eziopatogenesi del DBP a fattori intervenuti nel post-partum, come l'attaccamento insicuro disorganizzato, causa di un deficit della funzione riflessiva e di un Sé alieno. Altri fattori includono l'ipercoinvolgimento genitoriale (soprattutto materno), traumi infantili (distacco da figure di attaccamento, trascuratezza, maltrattamento, abuso sessuale) e patologie psichiche familiari.
La psicoterapia psicodinamica integrata (PPI) evidenzia come la disorganizzazione del sistema di attaccamento, derivata da traumi relazionali precoci caratterizzati da violenze e abusi, generi modelli operativi interni dissociati a tre polarità: stato del Sé vittima, stato del Sé persecutore e stato del Sé salvatore. Questi modelli, per la loro precocità, si cristallizzano come memorie implicite, non trasformabili in ricordi autobiografici elaborabili simbolicamente. La difficoltà nel passaggio da processi subsimbolici a processi simbolici genera una dissociazione nei sistemi di elaborazione dell'informazione emotiva, portando ai caratteristici deficit di mentalizzazione. Si rileva un eccesso di un livello protomentale che racchiude la memoria della diade vittima-persecutore, emergendo come affettività non mentalizzata, e un proto-pensiero simbolico deformato e ipersemplificato, frutto di identificazioni residue idealizzate.
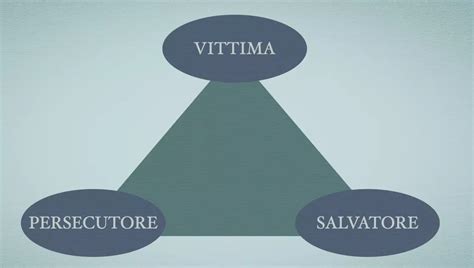
L'attaccamento disorganizzato, dovuto alla mancata sintonizzazione dei caregiver e a esperienze traumatiche, può portare a immagini dissociate di sé, non integrabili, responsabili di fenomeni dissociativi e della tipica diffusione d'identità che caratterizza l'assetto borderline. La precocità e la tipologia del trauma (esperienze interpersonali traumatiche nei primi due anni di vita) correla con la gravità del disturbo. In una relazione di attaccamento traumatizzante, la ricerca di vicinanza alla figura di attaccamento può portare a un ulteriore traumatismo. I sintomi che compaiono di fronte a un trauma (reazioni di attacco/fuga, stati di freezing, ipervigilanza) attivano il sistema nervoso autonomo e rimangono impressi nelle memorie implicite, potendo riattivarsi alla minima stimolazione. La costante riattivazione incongrua delle modalità di attaccamento disfunzionali blocca il processo di mentalizzazione e contribuisce alla formazione di un "Sé alieno", ovvero all'introiezione di parti malevole della figura abusante. L'impossibilità di svolgere la funzione riflessiva costringe il soggetto a ricorrere a modalità prementali come l'equivalenza psichica, il "far finta" e la modalità teleologica.
Fattori Genetici, Ambientali e Sociali
Le ricerche sull'incidenza familiare evidenziano che il DBP è cinque volte più comune tra i parenti di primo grado dei pazienti. In queste famiglie si riscontra una più alta prevalenza di disturbi da uso di sostanze e depressione. La storia di traumi, abusi o altri fattori stressanti durante l'infanzia suggerisce un'influenza ambientale significativa, piuttosto che strettamente genetica. Fattori di stress ambientali cronici, come abuso fisico, sessuale e negligenza, svolgono un ruolo nel modulare il funzionamento patologico dei correlati biologici associati al disturbo. La risposta dei genitori e dei tutori alla divulgazione dell'abuso (validazione o invalidazione) media gli effetti dello stesso. Negligenza, scarso coinvolgimento emotivo e mancanza di validazione da parte dei caregiver sono fattori frequentemente associati allo sviluppo di un DBP. L'assenza nel paziente con DBP, intesa come povertà di scambi interattivi, relazionali o affettivi, è un dato significativo. La soppressione di pensieri negativi, come strategia difensiva derivante da un elevato livello di critica genitoriale, si relaziona con la sensibilità interpersonale, l'aggressività e l'impulsività tipiche del DBP.
Studi sulle adozioni hanno evidenziato l'importanza dei fattori genetici nell'eziologia dell'alcolismo, ma le prove per una trasmissione genetica del disturbo antisociale di personalità sono meno consistenti. Non sono stati pubblicati studi rigorosi sulle adozioni che abbiano valutato genitori o figli adottivi con DBP.

Manifestazioni Cliniche: Un Quadro di Instabilità Diffusa
Il DBP si caratterizza per una "modalità pervasiva di instabilità delle relazioni interpersonali, dell’immagine di sé e dell’umore e una marcata impulsività comparse nella prima età adulta e presenti in vari contesti". La sua prevalenza nella popolazione generale è dell'1,4%, ma sale al 10% tra i pazienti psichiatrici ambulatoriali e al 20% tra i ricoverati.
Instabilità e Impulsività
Una caratteristica predominante del DBP è l'instabilità, che si manifesta nella mancanza di costanza nelle relazioni, nell'immagine di sé e nell'umore. Vi è una difficoltà nel mantenere la sistematicità necessaria al raggiungimento di obiettivi, poiché queste peculiarità sono antitetiche all'organizzazione e alla determinazione. L'impulsività è un altro tratto distintivo, che si interseca con la rabbia e segnala una significativa reattività "rettiliana", considerata da alcuni autori lo stato fondamentale esperito dal borderline. Questi aspetti intrecciati determinano una difficoltà nel controllo degli istinti, portando a acting out, abuso di sostanze e condotte dannose per il soggetto.
Relazioni Interpersonali Turbolente
Le relazioni interpersonali del borderline sono spesso intense, caotiche e segnate da un pattern di ipervalutazione, idealizzazione e successiva repentina svalutazione. Vi è una paura d'abbandono, reale o immaginaria, che alimenta un continuo oscillare tra il bisogno di vicinanza e la paura dell'eccessiva intimità. Questo crea una sensazione di essere "sulle montagne russe" per chiunque interagisca con la persona borderline, sperimentando emozioni diverse e talvolta inconciliabili. La difficoltà nel porre e mantenere limiti sani è una conseguenza diretta di questa dinamica.
Alterazioni dell'Identità e dell'Umore
La diffusione d'identità è un criterio diagnostico centrale, manifestandosi in stati d'animo disfunzionali, labilità dell'umore, rabbia intensa e incontrollabile, e sensazioni di vuoto e noia. L'immagine di sé è instabile e frammentata, portando a una difficoltà nel definire chi si è e cosa si vuole. L'intensa affettività è per lo più depressiva e disforica, ma il soggetto è in grado di raggiungere la commozione e di essere "toccato" da temi importanti come la colpa e il rispetto, a differenza dello psicopatico.
Comportamenti Autolesionistici e Suicidari
Comportamenti autolesionistici e suicidari sono frequenti nel DBP, spesso come reazione a un profondo senso di vuoto, disperazione o come tentativo di comunicare un dolore insopportabile. Gesti dimostrativi, minacce di suicidio e tentativi effettivi sono purtroppo una realtà clinica.
COSA FARE per aiutare a SOPRAVVIVERE alla CRISI | Disturbo Borderline.
Diagnosi Differenziale: Distinguere tra Similitudini e Differenze
La diagnosi differenziale del DBP è cruciale per distinguere la condizione da altre patologie con cui condivide alcune caratteristiche.
- Disturbo Bipolare: Il bipolare ha una densità energetica molto più alta e oscillazioni dell'umore più marcate e cicliche.
- Disturbo Ciclotimico: Presenta una densità primaria più alta e oscillazioni importanti, ma meno estreme rispetto al disturbo bipolare.
- Disturbo Antisociale di Personalità: Condivide con il borderline atteggiamenti simili, ma con una gravità molto superiore. Lo psicopatico non ha un problema di insufficienza relazionale, ma reazioni a cortocircuito imprevedibili e pericolose. A differenza del borderline, manca la tendenza all'autolesionismo, in quanto i temi di colpa sono molto più forti nel DBP.
- Disturbo Schizotipico di Personalità: L'ICD-10 considera gli episodi simil-psicotici occasionali e transitori con illusioni intense come caratteristici di questo disturbo, piuttosto che del DBP. Tuttavia, Gunderson et al. sostengono che questo criterio differenzi significativamente il DBP dal disturbo schizotipico.
La diagnosi differenziale può avvalersi della controtransferalità del clinico e del tempo, che chiarisce la diagnosi attraverso l'osservazione clinica prolungata.
Approcci Terapeutici: Un Percorso di Recupero e Integrazione
Il trattamento del DBP è complesso e richiede un approccio multifattoriale, che tenga conto della complessità della condizione.
La Prospettiva Sistemica e la Diagnosi Relazionale
Nell'ambito della prospettiva sistemica, il DBP viene analizzato attraverso le sue manifestazioni relazionali. La diagnosi relazionale si basa sull'osservazione delle dinamiche interpersonali del paziente e sulla formulazione di ipotesi che spieghino tali pattern. L'intervento terapeutico, sia individuale che familiare, mira a incidere sui comportamenti e sugli aspetti di personalità, sfruttando sia le risorse individuali che quelle dell'ecosistema relazionale. La famiglia gioca un ruolo cruciale, e la terapia familiare può offrire un contesto per esplorare e modificare le dinamiche disfunzionali.
Il Contratto Terapeutico e la Gestione delle Crisi
La formalizzazione di un contratto terapeutico è una pratica raccomandata, in linea con le Linee Guida NICE e le indicazioni regionali. Il contratto, inteso come estensione del progetto di cura elaborato insieme al paziente, favorisce un riposizionamento più simmetrico nella relazione terapeutica, in cui il paziente è riconosciuto come esperto di sé. Questo può aumentare la motivazione al cambiamento e diminuire gli aspetti estrinseci del trattamento. La gestione delle crisi è un altro aspetto fondamentale del contratto, poiché l'anticipazione e la pianificazione di possibili crisi comunicano al paziente una comprensione della sua patologia e legittimano la crisi come fase gestibile.
Il Modello di Rielaborazione Adattiva dell'Informazione (EMDR)
L'EMDR, basato sul modello di rielaborazione adattiva dell'informazione, si è dimostrato efficace nel trattamento del disturbo post-traumatico da stress e di altri traumi. Data la prevalenza di traumi nel DBP, l'EMDR appare un metodo adeguato per affrontare i fattori esperienziali che contribuiscono al disturbo, come traumi precoci e abusi. L'obiettivo clinico è ridurre i sintomi manifesti, facilitare lo sviluppo di una sana vita adulta, permettere al soggetto di provare l'intera gamma di emozioni e mantenere un senso adattivo di sé.
L'Importanza dei Confini e della Struttura
Un setting terapeutico con confini chiari, non invasivo, capace di offrire un limite affettivo, né troppo prossimo né troppo distante, è fondamentale. L'obiettivo è chiamare la persona al rispetto narcisistico, proponendo una relazione stabile in grado di dare nutrimento (un "effetto utero-ombelicale") e, al contempo, una cornice strutturante, stabile e non oppressiva. Questo duplice approccio, che offre nutrimento materno e strutturazione, si traduce nel lavoro corporeo nella creazione di punti stabili.
La Tripolarizzazione Borderline e la Gestione degli Stati del Sé
La "tripolarizzazione borderline" descrive una struttura dissociativa del Sé a tre poli: vittima, persecutore e salvatore. Gli stati del Sé vittima e persecutore sono "proto-rappresentazioni" negative, memorie implicite angosciose derivate dall'interiorizzazione di una relazione oggettuale traumatica e dall'identificazione con uno stato del Sé alieno. Questi poli si alternano continuamente attraverso movimenti di identificazione proiettiva e identificazione con l'aggressore. La terza polarità, il polo idealizzato o salvatore, comprende "proto-rappresentazioni" positive, frutto dell'interiorizzazione di esperienze Sé-altro idealizzate e onnipotenti, che fungono da tentativo compensatorio alle memorie traumatiche. L'intervento psicoterapeutico mira all'elaborazione di queste relazioni oggettuali traumatiche e all'integrazione della dissociazione tra le polarità protomentali persecutorie e idealizzate, attraverso il lavoro con gli enactment nel qui e ora della terapia.
Il disturbo borderline di personalità, dunque, si presenta come una condizione complessa, le cui radici affondano in un intreccio di fattori prenatali, esperienze infantili, traumi, e influenze ambientali e sociali. La sua manifestazione è caratterizzata da un'instabilità pervasiva che tocca le sfere dell'identità, delle relazioni e dell'umore. La comprensione approfondita di queste dinamiche, unita a un approccio terapeutico integrato e personalizzato, offre la speranza di un percorso di recupero e di una vita adulta più stabile e soddisfacente per coloro che ne sono affetti.
tags: #sostituzione #nucleofila #borderline