Il trattamento con Olanzapina, un farmaco antipsicotico atipico, richiede un'attenta considerazione di diversi fattori per garantirne l'efficacia e la sicurezza, specialmente in relazione a specifiche condizioni fisiologiche come il ciclo mestruale. Questo articolo esplorerà in dettaglio come l'Olanzapina interagisce con il corpo, i potenziali effetti collaterali, le modalità di assunzione corrette e le implicazioni per le donne durante il loro ciclo mestruale.
Comprendere l'Olanzapina e il suo Meccanismo d'Azione
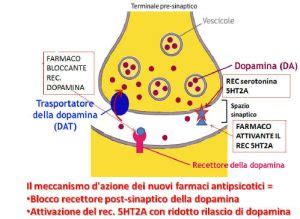
L'Olanzapina appartiene alla classe degli antipsicotici atipici, definiti in questo modo per il loro modo di funzionare, diverso da quello dei neurolettici tipici. Mentre gli antipsicotici tipici agivano principalmente attraverso il blocco dei recettori della dopamina D2, gli antipsicotici atipici, come l'Olanzapina, mostrano una maggiore affinità anche per i recettori della serotonina, in particolare per i 5-HT2A. Questi recettori della serotonina esercitano effetti indiretti sulla dopamina: il blocco dei recettori 5-HT2A attiva i neuroni glutamatergici che a loro volta aumentano il rilascio di acido gamma-aminobutirrico (GABA), il quale inibisce il rilascio di dopamina. Questa azione modulatrice sui sistemi dopaminergico e serotoninergico è ritenuta responsabile degli effetti terapeutici dell'Olanzapina nel trattamento di disturbi psichiatrici caratterizzati da sintomi psicotici.
È fondamentale sottolineare che gli psicofarmaci, come l'Olanzapina, non sono in grado di modificare sensibilmente comportamenti, pensieri ed emozioni in soggetti sani. La loro complessa azione è quella di ristabilire un equilibrio laddove un processo patologico ha prodotto una perturbazione. La psicofarmacologia è una disciplina relativamente recente, considerando che l'impiego del primo psicofarmaco si può datare attorno al 1956.
Indicazioni Terapeutiche dell'Olanzapina
L'Olanzapina è utilizzata principalmente nel trattamento di pazienti affetti da psicosi. La psicosi non è un disturbo specifico o una categoria diagnostica a sé stante, ma piuttosto una sindrome, un mix di sintomi che possono essere presenti in diversi disturbi psichiatrici. In genere, le persone che manifestano sintomi psicotici presentano difficoltà a distinguere la fantasia dalla realtà; possono manifestare sintomi come deliri e allucinazioni e una grave distorsione della realtà. In alcune patologie, la presenza di sintomi psicotici è un elemento chiave per la diagnosi, come avviene nella schizofrenia, nella psicosi indotta da sostanze, nel disturbo delirante, nel disturbo schizoaffettivo, nel disturbo schizofreniforme, nel disturbo psicotico breve, e in fasi di scompenso di alcuni disturbi di personalità. È importante notare che anche persone affette da disabilità intellettiva o demenza possono presentare sintomi psicotici.
L'Olanzapina è ampiamente impiegata nel trattamento del disturbo bipolare, specialmente nelle fasi maniacali. Il trattamento con Olanzapina protegge dalle ricadute della malattia, e la sospensione precoce del trattamento può essere causa di ricaduta. Sottovalutare questi processi morbosi non è molto diverso dal considerare una meningite come un banale e transitorio malessere.
Modalità di Somministrazione e Dosaggio Corretto
Il trattamento con l'Olanzapina dovrebbe essere iniziato a basse dosi. Queste dosi possono poi essere aumentate gradualmente dopo un periodo di osservazione clinica del paziente, sempre sotto stretto controllo medico. La determinazione del dosaggio ottimale è un processo individualizzato che tiene conto della risposta clinica del paziente, della tollerabilità agli effetti collaterali e della gravità dei sintomi.
Interazioni Farmacologiche e Alimentari
È cruciale essere consapevoli delle potenziali interazioni che possono influenzare l'efficacia e la sicurezza dell'Olanzapina. L'assunzione di pompelmo o succo di pompelmo può causare un aumento dell'assorbimento del farmaco, con conseguente incremento del rischio di comparsa di effetti collaterali. Pertanto, è preferibile evitare il consumo di questi alimenti durante la terapia con Olanzapina.
Inoltre, è preferibile non fumare durante il trattamento. Il fumo può accelerare il metabolismo dell'Olanzapina, riducendone le concentrazioni plasmatiche e, di conseguenza, l'efficacia della terapia. Questo fenomeno è dovuto all'induzione enzimatica da parte degli idrocarburi policiclici aromatici presenti nel fumo di sigaretta, che aumentano l'attività degli enzimi epatici deputati al metabolismo del farmaco.
Effetti Collaterali Comuni e Gravi dell'Olanzapina
Come tutti i farmaci, l'Olanzapina può causare effetti collaterali. È importante considerare la frequenza con cui questi effetti avversi possono presentarsi e la loro gravità. Tra gli effetti collaterali più comuni dell'Olanzapina rientrano:
- Sonnolenza: Questo è uno degli effetti più frequentemente riportati e può influenzare la capacità di guidare veicoli o utilizzare macchinari pericolosi.
- Aumento ponderale: L'Olanzapina è nota per indurre un significativo aumento di peso, che può avere implicazioni per la salute metabolica a lungo termine.
- Effetti cardiovascolari: Possono verificarsi riduzione della pressione sanguigna dalla posizione supina alla posizione eretta (ipotensione ortostatica) e alterazioni dell'elettrocardiogramma, in particolare dell'onda QTc. La ragione di tali effetti collaterali è legata all'azione del farmaco non solo nelle aree cerebrali implicate nella psicopatologia, ma anche su circuiti che regolano la pressione sanguigna e la conduzione cardiaca.
- Alterazioni metaboliche: Tra gli effetti collaterali metabolici si annoverano iperglicemia (aumento della glicemia), aumento delle transaminasi epatiche (indicatori di possibile stress epatico) e ipercolesterolemia (aumento dei livelli di colesterolo nel sangue).
Altri possibili effetti collaterali, sebbene meno frequenti, meritano attenzione:
- Sintomi extrapiramidali: Sebbene meno comuni rispetto agli antipsicotici tipici, possono verificarsi disturbi del movimento come tremori, rigidità muscolare e discinesia tardiva (movimenti involontari e ripetitivi).
- Effetti anticolinergici: Come secchezza delle fauci, stipsi e visione offuscata.
La gravità degli effetti collaterali varia da persona a persona. È fondamentale comunicare tempestivamente al proprio medico qualsiasi sintomo insolito o preoccupante.

L'Olanzapina e il Ciclo Mestruale: Implicazioni e Considerazioni
Sebbene le informazioni fornite non specifichino direttamente interazioni tra Olanzapina e ciclo mestruale, è importante considerare che le fluttuazioni ormonali tipiche del ciclo mestruale possono influenzare la risposta ai farmaci psicotropi e la percezione degli effetti collaterali.
Le donne in età fertile attraversano cicli mensili caratterizzati da variazioni significative dei livelli di estrogeni e progesterone. Questi ormoni hanno un impatto sul sistema nervoso centrale e possono modulare l'attività dei neurotrasmettitori, inclusi dopamina e serotonina, sui quali agisce l'Olanzapina. Pertanto, è possibile che alcune donne possano sperimentare variazioni nella gravità dei sintomi psicotici o nell'intensità degli effetti collaterali dell'Olanzapina in diverse fasi del loro ciclo mestruale.
Ad esempio, durante la fase premestruale, alcune donne possono sperimentare un peggioramento dell'ansia o della depressione, che potrebbe influenzare la percezione dell'efficacia del trattamento. Allo stesso modo, fluttuazioni ormonali potrebbero esacerbare alcuni effetti collaterali come la sonnolenza o l'aumento ponderale.
È essenziale che le donne in trattamento con Olanzapina monitorino attentamente la propria salute fisica e mentale durante tutto il ciclo mestruale e comunichino al proprio medico eventuali cambiamenti significativi. Il medico potrà valutare se sia necessario un aggiustamento del dosaggio o una diversa strategia terapeutica per ottimizzare la gestione della condizione psichiatrica nel contesto delle variazioni cicliche.
Antipsicotici Tipici vs. Atipici: Un Confronto
Gli antipsicotici tipici sono stati i primi ad essere scoperti e utilizzati nel trattamento delle psicosi. Il primo farmaco antipsicotico fu scoperto nel 1950, quando casualmente si osservò che l'antistaminico Clorpromazina, oltre alla sua potente attività antistaminica, possedeva proprietà antipsicotiche, portando alla sua sperimentazione su pazienti affetti da schizofrenia. Nel 1970, fu ampiamente riconosciuto che i neurolettici (termine spesso usato per gli antipsicotici tipici) avevano proprietà antipsicotiche grazie al blocco di alcuni recettori della dopamina, i recettori D2.
Tuttavia, gli antipsicotici tipici sono oggi poco utilizzati a causa dei loro significativi effetti collaterali, spesso invalidanti. La ragione di tali effetti collaterali è legata alla loro azione aspecifica: questi farmaci agiscono non solo nelle aree cerebrali che sembrano implicate nell'etiopatogenesi della schizofrenia, ma anche su quei circuiti che sono deputati al movimento. Questa azione aspecifica spesso peggiora la sintomatologia motoria senza necessariamente migliorare i sintomi psicotici. Tra gli effetti collaterali più comuni dei tipici si annoverano sintomi extrapiramidali come parkinsonismo, distonia, acatisia e discinesia tardiva.
Gli antipsicotici atipici, come l'Olanzapina, sono stati sviluppati per superare alcuni di questi limiti. Come accennato, oltre al blocco dei recettori D2, mostrano affinità per i recettori della serotonina 5-HT2A, portando a un profilo di effetti collaterali potenzialmente più favorevole, in particolare per quanto riguarda i sintomi extrapiramidali. Tuttavia, gli antipsicotici atipici presentano un proprio set di effetti collaterali, tra cui l'aumento ponderale e le alterazioni metaboliche, che richiedono un attento monitoraggio.
Altri Farmaci Psicotropi e Stabilizzatori dell'Umore
Il panorama farmacologico per i disturbi psichiatrici è vasto e comprende diverse classi di farmaci.
Clozapina (Leponex): Questo antipsicotico atipico occupa un posto a sé ed è considerato un trattamento di seconda scelta per pazienti che non rispondono o non tollerano altri farmaci. Sebbene molto efficace, la Clozapina richiede un uso estremamente attento a causa del rischio di granulocitopenia, che in rari casi può evolvere verso una gravissima agranulocitosi (frequenza: 0.8%). Per questo motivo, durante l'assunzione di Clozapina è obbligatorio effettuare controlli ematici settimanali per le prime 18 settimane, poi mensili. Nonostante queste controindicazioni, una ricerca svedese (Tihoenen 2011) ha dimostrato che le persone affette da schizofrenia trattate con Clozapina hanno una vita più lunga rispetto a chi riceve altri trattamenti, probabilmente grazie al costante monitoraggio a cui sono sottoposti.
Preparati iniettabili a lunga azione: Un'altra opportunità terapeutica è la somministrazione di antipsicotici tramite preparati iniettabili a lunga azione. Questi farmaci proteggono il paziente da ricadute e allungano la vita e il benessere della persona. Gli effetti collaterali più frequenti con questi preparati sono precoci e transitori, comparai nei primi 7-10 giorni e che si risolvono spontaneamente, anticipando spesso gli effetti terapeutici: ansia, disturbi gastrointestinali, cefalea, vertigini.
Mirtazapina (Remeron): Questo farmaco, che rientra nella categoria degli antidepressivi, presenta un profilo di effetti collaterali diverso rispetto agli SSRI. Rispetto agli SSRI e ad altri antidepressivi, la Mirtazapina non causa effetti collaterali gastrointestinali, ansia o alterazioni della funzione sessuale. Gli effetti collaterali più comuni includono ridotta salivazione e lacrimazione, ridotta motilità intestinale, stipsi e ritenzione urinaria. A livello cardiovascolare, l'effetto avverso più comune è il brusco abbassamento pressorio quando si passa dalla posizione supina a quella eretta, che può accompagnarsi a perdita di coscienza, visione offuscata e capogiri.
IMAO (Inibitori delle Monoamino Ossidasi): Questi antidepressivi sono poco utilizzati nella pratica clinica a causa delle stringenti restrizioni alimentari richieste. Durante la terapia con IMAO, è necessario evitare cibi ricchi di tiramina (come formaggio stagionato, carne e pesce essiccati, frattaglie, alcolici) per prevenire crisi ipertensive potenzialmente fatali.
Stabilizzatori del tono dell'umore: Un farmaco è considerato uno stabilizzatore del tono dell'umore se è efficace nel trattamento degli episodi maniacali, misti o depressivi del disturbo bipolare, e/o se previene l'insorgenza di nuovi episodi nel trattamento a lungo termine.
- Litio: La terapia con sali di Litio è generalmente a vita, permettendo una notevole riduzione del numero, dell'intensità e della durata delle fasi acute del disturbo bipolare. Durante il trattamento, è necessario monitorare la concentrazione di Litio nel sangue (Litiemia: 0.4-1.2 mEq/l) per mantenerne costanti i valori terapeutici e assicurare l'assunzione della dose corretta. La litiemia deve essere valutata con particolare attenzione in presenza di condizioni come febbre o assunzione di farmaci diuretici, che possono causare un pericoloso accumulo di Litio.
- Carbamazepina: Questo farmaco è efficace nel trattamento degli episodi maniacali e per il mantenimento e la prevenzione delle ricadute. È generalmente ben tollerata, a parte lievi effetti gastrointestinali che possono essere limitati con un progressivo aumento della dose. Gli effetti collaterali più rari e gravi includono l'inibizione sulla produzione di cellule ematiche (agranulocitosi e anemia aplastica) e gravi problemi dermatologici o epatici. Un'altra avvertenza riguarda la frequente interazione della Carbamazepina con altri farmaci.
- Lamotrigina (Lamictal): Questo anticonvulsivante si è dimostrato efficace anche nella prevenzione degli episodi depressivi del disturbo bipolare. Gli effetti collaterali più comuni includono vertigini, cefalea, sonnolenza e offuscamento della vista.
Benzodiazepine (BDZ): Questi farmaci hanno un'azione sedativo-ipnotica, riducendo l'ansia e l'agitazione psicomotoria (azione sedativa) e inducendo e mantenendo il sonno (azione ipnotica). L'effetto indesiderato più comune è la sonnolenza, che richiede cautela nella guida o nell'uso di macchinari. Nelle BDZ a uso ipnotico, la sonnolenza può protrarsi anche durante il giorno. È sempre bene riflettere sulla possibilità di trattare i disturbi d'ansia con la psicoterapia cognitivo-comportamentale o con farmaci con un miglior rapporto rischi-benefici.
Serotonina: come aumentarla. Stimola l'ormone della felicità
Considerazioni sulla Gravidanza e l'Allattamento
L'uso di psicofarmaci, inclusa l'Olanzapina, andrebbe sempre evitato durante il primo trimestre di gravidanza o nel caso di allattamento al seno, a meno che i benefici per la madre non superino chiaramente i potenziali rischi per il feto o il neonato. La decisione riguardo all'uso di tali farmaci in queste fasi delicate deve essere presa in stretta collaborazione con il medico curante, valutando attentamente i rischi e i benefici specifici per ogni singolo caso.
Gestione dei Dati Personali e Consenso
Per quanto riguarda la gestione dei dati personali, è importante essere informati sui propri diritti. È possibile ritirare il consenso in qualsiasi momento, aggiornare i propri dati, esercitare il diritto all'oblio, limitare il trattamento e il trasferimento dei dati. Inoltre, si ha il diritto di sporgere reclamo alle autorità competenti se si ritiene che il trattamento dei dati violi la legge. L'amministratore dei dati personali in questo contesto è Docplanner Italy srl.
tags: #sospensione #di #olanzapina #ritorna #il #ciclo